Диакарб® (Diacarb) инструкция по применению
📜 Инструкция по применению Диакарб®
💊 Состав препарата Диакарб®
✅ Применение препарата Диакарб®
📅 Условия хранения Диакарб®
⏳ Срок годности Диакарб®
Описание лекарственного препарата
Диакарб®
(Diacarb)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для печатного издания справочника Видаль 2018 года.
Дата обновления: 2017.12.14
Владелец регистрационного удостоверения:
Контакты для обращений:
АКРИХИН АО
(Россия)
Код ATX:
S01EC01
(Ацетазоламид)
Лекарственная форма
| Диакарб® |
Таб. 250 мг: 30 шт. рег. №: П N014889/01 |
Форма выпуска, упаковка и состав
препарата Диакарб®
Таблетки белого цвета, круглые, двояковыпуклые.
Вспомогательные вещества: целлюлоза микрокристаллическая — 80.76 мг, повидон — 8.64 мг, кремния диоксид коллоидный — 1.8 мг, кроскармеллоза натрия — 7 мг, магния стеарат — 1.8 мг.
10 шт. — блистеры (3) — пачки картонные.
Фармакологическое действие
Ацетазоламид является системным ингибитором карбоангидразы со слабой диуретической активностью. Карбоангидраза (КА) — фермент, участвующий в процессе гидратации диоксида углерода и дегидратации угольной кислоты. Ингибирование карбоангидразы уменьшает образование ионов бикарбоната с последующим снижением транспорта натрия внутрь клеток. Эффекты применения препарата Диакарб® обусловлены точкой приложения молекулы: сосудистые сплетения головного мозга, проксимальный отдел нефрона, ресничное тело глаза, эритроциты.
Ацетазоламид используется для лечения ликвородинамических нарушений и внутричерепной гипертензии за счет снижения избыточной продукции ликвора на уровне сосудистых сплетений головного мозга. Угнетение карбоангидразы в эпендимоцитах сосудистого сплетения понижает избыточный отрицательный заряд в клетках эпендимы и уменьшает градиентную фильтрацию плазмы в полость желудочков мозга.
Ацетазоламид используется в терапии отечного синдрома за счет слабого диуретического эффекта. В результате угнетения активности карбоангидразы в проксимальном отделе нефрона происходит уменьшение образования угольной кислоты и снижение реабсорбции бикарбоната и Na+ эпителием канальцев, в связи с чем значительно увеличивается выделение воды. Ацетазоламид повышает экскрецию гидрокарбонатов, что может привести к развитию метаболического ацидоза. Ацетазоламид вызывает выведение почками фосфатов, магния, кальция, что также может привести к метаболическим нарушениям. В течение последующих 3 дней терапии компенсаторно активируется реабсорбция Na+ в дистальном отделе нефрона, снижая мочегонный эффект препарата Диакарб®.
Через 3 дня от начала применения ацетазоламид теряет свои диуретические свойства. После перерыва в лечении на несколько дней вновь назначенный ацетазоламид возобновляет диуретическое действие из-за восстановления нормальной активности карбоангидразы проксимального отдела нефрона.
Ацетазоламид используется для лечения глаукомы. В процессе образования водянистой влаги глаза ионы бикарбоната активно транспортируются в заднюю камеру из цитоплазмы беспигментных клеток, чтобы компенсировать градиент положительных ионов, обусловленный активным транспортом ионов Na+. Ингибиторы КА блокируют образование угольной кислоты, таким образом снижая продукцию HCO3—. В отсутствие достаточного количества ионов НСО3— увеличивается позитивный ионный градиент, что вызывает снижение секреции водянистой влаги. Угнетение карбоангидразы ресничного тела снижает секрецию водянистой влаги передней камеры глаза, что снижает внутриглазное давление. Толерантность к этому эффекту не развивается. Офтальмотонус при приеме ацетазоламида начинает снижаться через 40-60 мин, максимум действия наблюдают через 3-5 ч, внутриглазное давление остается ниже исходного уровня в течение 6-12 ч. В среднем внутриглазное давление снижается на 40-60% от исходного уровня.
Препарат применяется как вспомогательное средство при лечении эпилепсии, т.к. ингибирование карбоангидразы в нервных клетках головного мозга тормозит патологическую возбудимость.
Фармакокинетика
Всасывание
Ацетазоламид хорошо всасывается из ЖКТ. После приема препарата внутрь в дозе 500 мг Cmax активного вещества составляет 12-27 мкг/мл и достигается через 1-3 ч. Минимальная концентрация ацетазоламида в плазме сохраняется в течение 24 ч после приема препарата.
Распределение и метаболизм
Распределяется главным образом в эритроцитах, плазме крови и в почках, в меньшей степени — в печени, мышцах, глазном яблоке и ЦНС. Проникает через плацентарный барьер, в небольшом количестве выделяется с грудным молоком.
Не кумулирует в тканях и не метаболизируется в организме.
Выведение
Выводится почками в неизмененном виде. Около 90% дозы выводится с мочой в течение 24 ч.
Показания препарата
Диакарб®
- отечный синдром (слабой или умеренной выраженности, в сочетании с алкалозом);
- купирование острого приступа глаукомы, предоперационная подготовка больных, упорные случаи течения глаукомы (в комплексной терапии);
- при эпилепсии в качестве дополнительной терапии к противоэпилептическим средствам;
- острая «высотная» болезнь (препарат сокращает время акклиматизации);
- ликвородинамические нарушения, внутричерепная гипертензия (доброкачественная внутричерепная гипертензия, внутричерепная гипертензия после шунтирования желудочков) в комплексной терапии.
Режим дозирования
Препарат принимают внутрь, строго по назначению врача.
В случае пропуска приема препарата, при очередном приеме не следует увеличивать дозу.
Отечный синдром
В начале лечения принимают по 250 мг утром. Для достижения максимального диуретического эффекта необходимо принимать Диакарб® 1 раз/сут через день или 2 дня подряд с однодневным перерывом. Повышение дозы не усиливает диуретический эффект.
Глаукома
Диакарб® следует принимать в составе комплексной терапии.
Взрослым при открытоугольной глаукоме препарат назначают в дозе 250 мг 1-4 раза/сут. Дозы, превышающие 1000 мг, не увеличивают терапевтический эффект. При вторичной глаукоме препарат назначают в дозе 250 мг каждые 4 ч в течение дня. У некоторых пациентов терапевтический эффект проявляется после кратковременного приема препарата в дозе 250 мг 2 раза/сут. При острых приступах глаукомы — по 250 мг 4 раза/сут.
Детям старше 3 лет при приступах глаукомы — 10-15 мг/кг массы тела/сут в 3-4 приема.
После 5 дней приема делают перерыв на 2 дня. При длительном лечении необходимо назначение препаратов калия, калийсберегающей диеты.
При подготовке к операции назначают по 250-500 мг накануне и утром в день операции.
Эпилепсия
Дозы для взрослых: 250-500 мг/сут в 1 прием в течение 3 дней, на 4-й день перерыв.
При одновременном применении ацетазоламида с другими противосудорожными препаратами в начале лечения применяют 250 мг 1 раз/сут, постепенно увеличивая дозу в случае необходимости.
Дозы для детей старше 3 лет: 8-30 мг/кг/сут, разделенные на 1-4 приема. Максимальная суточная доза — 750 мг.
Острая «высотная» болезнь
Рекомендуется применение препарата в дозе 500-1000 мг/сут. В случае быстрого восхождения — 1000 мг/сут.
Препарат следует применять за 24-48 ч до восхождения. В случае появления симптомов болезни лечение продолжают в течение следующих 48 ч или дольше, если это необходимо.
Ликвородинамические нарушения, внутричерепная гипертензия
Рекомендуется применение препарата в дозе 250 мг/сут или 125-250 мг каждые 8-12 ч. Максимальный терапевтический эффект достигается при приеме дозы 750 мг/сут. Для достижения оптимального терапевтического эффекта может потребоваться ежедневный безинтервальный прием препарата.
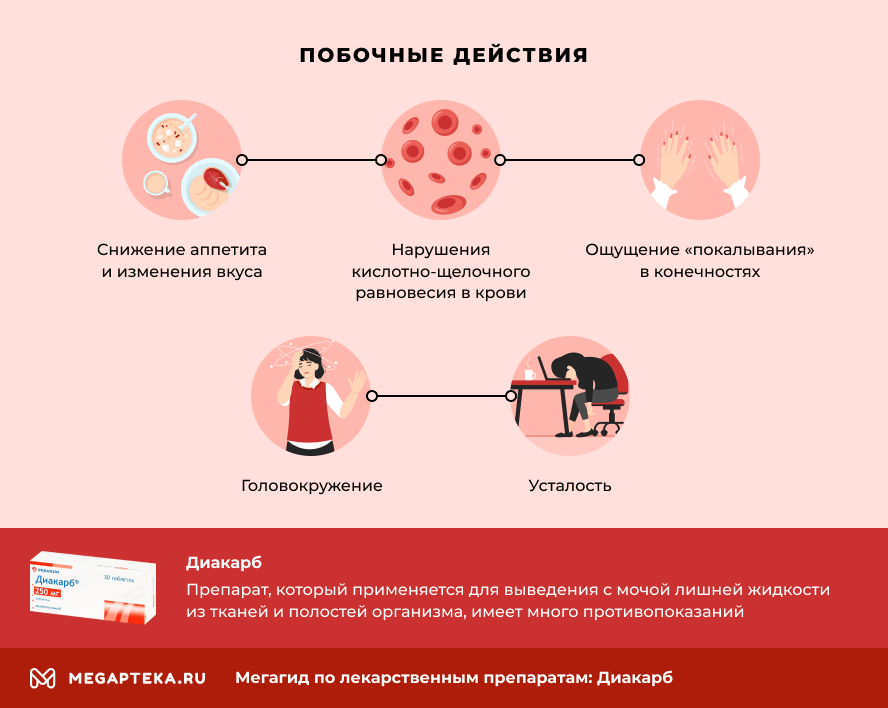
Побочное действие
Нежелательные эффекты классифицированы согласно частоте встречаемости и по органам и системам. Принято следующее определение частоты появления нежелательных эффектов: очень часто (>1/10); часто (>1/100, <1/10); нечасто (>1/1000, <1/100); редко (>1/10 000, <1/1000); очень редко (<1/10 000), частота неизвестна (не может быть определена на основании доступных данных).
Со стороны системы кроветворения: редко — апластическая анемия, тромбоцитопения, агранулоцитоз, лейкопения, тромбоцитопеническая пурпура, миелосупрессия, панцитопения.
Со стороны иммунной системы: частота неизвестна — анафилактические реакции.
Со стороны обмена веществ и питания: часто — снижение аппетита, нарушения вкуса, метаболический ацидоз, метаболический ацидоз и электролитные нарушения (обычно могут быть скорректированы назначением бикарбоната); нечасто — жажда; редко — глюкозурия; частота неизвестна — гипокалиемия, гипонатриемия.
Нарушения психики: нечасто — депрессия, раздражительность; частота неизвестна — возбуждение, спутанность сознания, дезориентация.
Со стороны нервной системы: часто — головокружение, парестезии, в частности ощущение покалывания в конечностях; нечасто — «приливы», головная боль; очень редко — сонливость, периферический парез, судороги; частота неизвестна — атаксия.
Со стороны органа зрения: редко — транзиторная миопия (это состояние полностью исчезало при снижении дозы либо отмене препарата).
Со стороны органа слуха: редко — нарушения слуха и звон в ушах.
Со стороны пищеварительной системы: нечасто — тошнота, рвота, диарея, мелена; редко — фульминантный некроз печени, нарушения функции печени, гепатит, холестатическая желтуха; частота неизвестна — сухость во рту, дисгевзия, печеночная недостаточность, печеночная колика.
Со стороны кожи и подкожной клетчатки: редко — фотосенсибилизация; частота неизвестна — зуд, сыпь, многоформная эритема, синдром Стивенса-Джонсона, токсический эпидермальный некролиз, крапивница.
Со стороны костно-мышечной системы: частота неизвестна — артралгия.
Со стороны мочевыделительной системы: частота неизвестна — образование конкрементов в почках, кристаллурия, почечная и мочеточниковая колики и поражение почек, полиурия, гематурия, почечная недостаточность.
Со стороны половых органов и молочной железы: нечасто — снижение либидо.
Общие расстройства и нарушения в месте введения: часто — усталость; нечасто — лихорадка, слабость.
Противопоказания к применению
- острая почечная недостаточность;
- уремия;
- печеночная недостаточность (риск развития энцефалопатии);
- гипокалиемия;
- гипонатриемия;
- метаболический ацидоз;
- гипокортицизм;
- болезнь Аддисона;
- сахарный диабет;
- I триместр беременности;
- период лактации;
- детский возраст до 3 лет;
- повышенная чувствительность к компонентам препарата.
С осторожностью: отеки печеночного и почечного генеза, одновременный прием с ацетилсалициловой кислотой (дозы более 300 мг/сут), легочная эмболия и эмфизема легких (риск развития ацидоза), II и III триместры беременности.
Применение при беременности и кормлении грудью
Хорошо контролируемых клинических исследований применения препарата Диакарб® у беременных не проводилось. Поэтому при беременности препарат Диакарб® противопоказан в I триместре, а во II и III триместрах применяется с осторожностью и только в тех случаях, когда потенциальная польза для матери превышает потенциальный риск для плода.
Ацетазоламид в небольшом количестве выделяется с грудным молоком, поэтому при необходимости применения препарата Диакарб® в период лактации грудное вскармливание необходимо прекратить.
Применение при нарушениях функции печени
Противопоказан при печеночной недостаточности (риск развития энцефалопатии).
С осторожностью следует применять препарат при отеках печеночного генеза.
Применение при нарушениях функции почек
Противопоказан при острой почечной недостаточности.
С осторожностью следует применять препарат при отеках почечного генеза.
Применение у детей
Противопоказано применение препарата в детском возрасте до 3 лет.
Особые указания
В случае повышенной чувствительности к препарату могут проявиться опасные для жизни побочные эффекты, например, синдром Стивенса-Джонсона, синдром Лайелла, фульминантный некроз печени, агранулоцитоз, апластическая анемия и геморрагический диатез. В случае проявления этих симптомов следует немедленно прекратить прием препарата.
Диакарб®, применяемый в дозах, превышающих рекомендуемые, не повышает диурез, может усилить сонливость и парестезии, а иногда также снизить диурез.
Препарат может вызвать ацидоз, поэтому должен с осторожностью применяться у больных с легочной эмболией и эмфиземой легких.
Препарат защелачивает мочу.
Диакарб® следует осторожно применять у пациентов с сахарным диабетом в связи с повышенным риском гипергликемии.
В случае назначения на протяжении более 5 дней высок риск развития метаболического ацидоза.
Рекомендуется контроль картины крови и тромбоцитов в начале лечения и в регулярные интервалы времени в ходе лечения, а также периодический контроль электролитов в сыворотке крови.
Влияние на способность к управлению транспортными средствами и механизмами
Диакарб®, особенно в высоких дозах, может вызвать сонливость, реже усталость, головокружение, атаксию и дезориентацию, поэтому во время лечения пациенты не должны управлять автотранспортом и работать с механизмами, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Симптомы передозировки не описаны. Вероятными симптомами передозировки могут быть нарушения водно-электролитного баланса, метаболический ацидоз, а также нарушения со стороны ЦНС.
Лечение: специфического антидота не существует. Проводят симптоматическую и поддерживающую терапию. Следует контролировать содержание электролитов в крови, особенно калия, натрия, а также рН крови. В случае метаболического ацидоза применяется гидрокарбонат натрия. Ацетазоламид выводится с помощью гемодиализа.
Лекарственное взаимодействие
Ацетазоламид может усиливать действие антагонистов фолиевой кислоты, гипогликемических средств и пероральных антикоагулянтов.
Одновременное применение ацетазоламида и ацетилсалициловой кислоты может вызывать метаболический ацидоз и усиливать токсические эффекты на ЦНС.
При совместном применении с сердечными гликозидами или препаратами, повышающими АД, следует корректировать дозу ацетазоламида.
Ацетазоламид повышает содержание фенитоина в сыворотке крови.
Ацетазоламид усиливает проявления остеомаляции, вызванной приемом противоэпилептических лекарственных средств.
Одновременное применение ацетазоламида и амфетамина, атропина или хинидина может усилить их побочное действие.
Потенцирование диуретического эффекта возникает при совместном применении с метилксантинами (аминофиллином).
Уменьшение диуретического эффекта происходит при комбинированном применении с хлоридом аммония и другими кислотообразующими диуретиками.
Усиление гипотензивного эффекта в отношении внутриглазного давления возможно при одновременном применении с холинергическими препаратами и бета-адреноблокаторами.
Ацетазоламид усиливает действие эфедрина.
Увеличивает концентрацию в плазме крови карбамазепина, недеполяризующих миорелаксантов.
Увеличивает выведение лития.
Условия хранения препарата Диакарб®
Препарат следует хранить в недоступном для детей месте при температуре не выше 25°C.
Срок годности препарата Диакарб®
Срок годности — 5 лет. Не применять препарат после истечения срока годности.
Условия реализации
Препарат отпускается по рецепту.
Контакты для обращений
АКРИХИН АО
(Россия)

|
|
142450 Московская обл., г.о. Богородский, |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Диакарб – таблетки для приема внутрь, обладающие мочегонным действием. Применяются в офтальмологии с целью снижения внутриглазного давления, Могут назначаться при отеках внутриглазных структур, включая зрительный нерв.
Состав и форма выпуска
Диакарб – таблетки пероральные белого цвета, округлой формы 250 мг, каждая из которых содержит:
- Основное вещество: ацетазоламид – 250 мг;
- Дополнительные элементы: крахмал картофельный, тальк, натрия гликолат крахмала.
Упаковка. Блистеры ячейковые по 12 таблеток в пачке картонной с инструкцией.
Фармакологические свойства
Диакарб – диуретик, ингибитор карбоангидразы, способный оказывать слабое мочегонное действие вследствие ингибирования фермента карбоангидразы, локализованного в извитом проксимальном канале нефрона. Свойства данного диуретика дают возможность увеличить выведение с мочой калия, натрия и бикарбоната. На процессы выделения хлора и снижения кислотности мочи таблетки Диакарб не влияют. Угнетением карбоангидразы в реснитчатом теле, препарат вызывает уменьшение выработки водянистой влаги, что сопровождается, в свою очередь, снижением показателей внутриглазного давления.
Под влиянием препарата на ферменты карбоангидразы в головном мозге, наблюдается противосудорожный эффект. Кроме того, Диакарб подавляет активность мозговых желудочков со снижением выработки спинномозговой жидкости, что сказывается положительно при повышенном внутричерепном давлении.
Продолжительность действия препарата Диакарб составляет 12 часов. Выводится вещество преимущественно почками в неизмененном виде.
Показания к применению
- Отечный синдром внутренних сред глаза (включая отек диска зрительного нерва);
- Офтальмогипертензия, глаукома;
- Внутричерепная гипертензия, сопровождающаяся офтальмопатией.
Способ применения и дозы
Для купирования отечного синдрома внутренних сред глаза, таблетки Диакарб назначают в дозе 250-375 мг. Максимальный эффект действия препарата наступает спустя 1 или 2 дня. Далее, для предупреждения системного ацидоза, необходимо сделать однодневный перерыв. В период лечения препаратом Диакарб рекомендуется придерживаться бессолевой диеты, принимать калийсодержащие препараты.
При открытоугольной глаукоме взрослая доза Диакарб составляет 250 мг до 4-х раз в сутки. Повышение дозировки диуретика не ведет к повышению терапевтического эффекта.
В терапии вторичной глаукомы, доза препарата, как правило, составляет 250 мг трижды в сутки. Нередко, терапевтический эффект наблюдается и после двух приемов препарата в день.
Для детей при остром приступе глаукомы, дозировка препарата Диакарб рассчитывается в соответствии с массой тела ребенка (10-15 мг/кг). Суточная доза при этом делится на 3 или 4 приема.
При пропуске приема очередной дозы, увеличивать следующую нецелесообразно.
Противопоказания
- Печеночная недостаточность;
- Цирроз печени;
- Острая почечная недостаточность;
- Ацидоз;
- Гипокалиемия;
- Гипокортицизм;
- Болезнь Аддисона;
- Сахарный диабет;
- Уремия;
- Беременность, лактация;
- Индивидуальная непереносимость.
Препарат должен назначаться с осторожностью пациентам с почечными и печеночными отеками, а также принимающим высокие дозы ацетилсалициловой кислоты.
Побочные действия
- Парестезии, судороги, анорексия, шум в ушах, дезориентация, нарушения осязания, сонливость.
- Лейкопения, агранулоцидоз, гемолитическая анемия.
- Ацидоз, гипокалиемия.
- Невролитиаз, глюкозурия, гематурия.
- Тошнота, диарея, рвота.
- Аллергические, реакции, крапивница, зуд, покраснение кожи.
- Близорукость.
Передозировка
При превышении терапевтических доз препарата Диакарб возможно усиление указанных побочных эффектов. В качестве лечения показана симптоматическая терапия.
Лекарственные взаимодействия
Совместное применение диуретика Диакарб и противоэпилептических средств способно усиливать проявления остеомаляции.
Мочегонный эффект препарата усиливается при приеме с теофиллином либо другими диуретиками, за исключением кислотообразующих, которые данный эффект снижают.
Прием препарат Диакарб на фоне терапии аспирином, эфедрином, дигоксином, карбамазепином, недеполяризующими миорелаксантами повышается риск возникновения токсических эффектов.
Особые указания
При приеме препарата Диакарб более 5 дней без перерыва, возрастает риск развития системного ацидоза. Кроме того, риск развития ацидоза велик при приме препарата пожилыми пациентами либо пациентами с болезнями почек.
При назначении длительной терапии препаратом, необходимо осуществлять контроль показателей периферической крови и водно-электролитного баланса.
Хранят упаковку с таблетками Диакарб при комнатной температуре. Берегут от детей. Срок хранения препарата составляет 3 года.
Цена препарата Диакарб
Стоимость препарата «Диакарб» в аптеках Москвы начинается от 215 руб.
Аналоги Диакарба
Лекарственных препаратов с аналогичным действующим веществом нет. Аналогами по фармакологическому действию являются другие мочегонные препараты (фуросемид, лазикс, гипотиазид).
Обратившись в «Московскую Глазную Клинику», Вы сможете пройти обследование на самом современном диагностическом оборудовании, а по его результатам – получить индивидуальные рекомендации ведущих специалистов по лечению выявленных патологий.
Клиника работает семь дней в неделю без выходных, с 9 до 21 ч. Записаться на прием и задать специалистам все интересующие Вас вопросы можно по телефонам 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.

Запишитесь на прием к врачу офтальмологу
Заполните форму и получите скидку 15 % на диагностику!
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.ГлаукомаОтекиЭпилепсия
Содержание статьи
- Диакарб: РЛС
- Диакарб: действующее вещество
- Таблетки Диакарб: для чего назначают?
- Диакарб: противопоказания
- Диакарб: дозировка
- Диакарб: побочные действия
- Диакарб и алкоголь совместимость
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Переоценить значение воды для человека сложно. Вода — источник жизни. Ни одна клетка живого организма не может существовать без нее. Но врачи предупреждают: избыток воды не менее вреден, чем ее дефицит.
Большое количество воды в организме приводит к отекам и низкому содержанию натрия в крови. Отеки нарушают кровоснабжение органов, они начинают испытывать кислородное голодание. Гипонатриемия приводит к поступлению большего количества воды в клетки мозга, что ведет к головокружениям, потере сознания и самому опасному последствию — отеку мозга и легких.
При задержке и накоплении жидкости в организме назначают препараты-диуретики. Об одном из них рассказывает провизор Наталья Асанова. Это таблетки Диакарб. Узнаем, что входит в состав средства, для чего препарат назначают, есть ли у него противопоказания и побочные действия.
Диакарб: РЛС
Регистр лекарственных средств России информирует, что препарат Диакарб относится к фармакологической группе «Диуретики», имеет одну лекарственную форму «таблетки» и выпускается двумя производителями: Акрихин (Россия) и Польфарма С.А. (Польша).
Диакарб: действующее вещество
Действующее вещество в Диакарбе (или МНН — международное непатентованное наименование) — ацетазоламид. Таблетки Диакарб при приеме внутрь ингибируют синтез угольной кислоты в нефронах и повышает выведение почками воды и ионов натрия.
Таблетки Диакарб: для чего назначают?
Диакарб — мочегонные таблетки. Применяется для выведения с мочой лишней жидкости из тканей и полостей организма. Применение препарата обусловлено воздействием на сосуды головного мозга, нефроны почек и ресничное тело глаза. Показания для назначения Диакарба:
- слабые или умеренные отеки
- купирование острого повышения внутриглазного давления
- лечение глаукомы в комплексной терапии
- подготовка перед операцией по поводу глаукомы
- эпилепсия (в комплексе с противоэпилептическими средствами)
- острая «высотная» гипоксия для сокращения времени акклиматизации
- внутричерепное повышенное давление (в комплексной терапии)
Диакарб назначают при сотрясении головного мозга и черепно-мозговых травмах, сопровождающихся нарушениями крово- и лимфообращения в отделах центральной нервной системы.
Диакарб: противопоказания
Диакарб запрещен при следующих состояниях:
- острая почечная недостаточность
- появление в крови токсичных продуктов обмена веществ, которые в норме выводятся почками
- печеночная недостаточность
- пониженные концентрации ионов натрия и калия в крови
- сдвиг кислотно-щелочного равновесия в плазме крови
- недостаточность функций надпочечников
- болезнь Аддисона
- декомпенсированный сахарный диабет;
- I триместр беременности и лактация
- индивидуальная непереносимость ацетазоламида и сульфонамидов
- детский возраст до 3 лет
Диакарб: дозировка
Таблетки Диакарб выпускают в дозировке 250 мг. Разовая и суточная доза, а также схема приема зависит от заболевания. Препарат назначает врач, который и определяет порядок применения и продолжительность лечения. Как правило, в ходе терапии Диакарбом делают через 3-4 дня перерыв на один день.
Как принимать Диакарб — до еды или после — в инструкции не указано. Нет данных и о влиянии еды на усвояемость лекарства. Врачи в этом случае рекомендуют пить таблетки за 60 мин до еды или спустя 2 час после нее.
При длительном лечении Диакарбом обязателен прием калийсодержащих препаратов и соблюдение калийсберегающей диеты. Среди диуретиков есть калийсберегающие, например, Верошпирон. Но решить, Верошпирон или Диакарб — что лучше для конкретного пациента, может только лечащий врач.
Диакарб: побочные действия
Помимо полезных свойств, Диакарб оказывает побочные эффекты. Самые частые из них:
- снижение аппетита и изменения вкуса
- нарушения кислотно-щелочного равновесия в крови (их можно подкорректировать приемом бикарбоната натрия)
- головокружение
- ощущение «покалывания» в конечностях
- усталость
Диакарб и алкоголь совместимость
Официальная инструкция не содержит информации о совместимости диуретика и этилового спирта. Согласно общим врачебным рекомендациям следует воздержаться от употребления алкоголя во время приема таблеток Диакарб.
Краткое содержание
- Согласно РЛС Диакарб выпускается в лекарственной форме «таблетки» двумя производителями: Акрихин (Россия) и Польфарма С.А. (Польша).
- Действующее вещество в Диакарбе (МНН) — ацетазоламид.
- Диакарб применяется для выведения с мочой лишней жидкости из тканей и полостей организма.
- У Диакарба много противопоказаний, среди которых детский возраст до 3 лет, I триместр беременности и лактация, почечная и печеночная недостаточность.
- Дозировки и схема приема зависит от заболевания и назначается лечащим врачом. В инструкции не указано, как принимать Диакарб: до или после еды, поэтому лучше пить таблетки за 60 мин до еды или через 2 часа после.
- Самые частые побочные эффекты Диакарба: снижение аппетита и изменения вкуса,
- головокружение, ощущение «покалывания» в конечностях, усталость, ацидоз.
- Согласно общим врачебным рекомендациям следует воздержаться от употребления алкоголя во время приема таблеток Диакарб.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Повышенная чувствительность к действующему веществу или к какому-либо вспомогательному веществу.
Ацетазоламид противопоказан при состояниях со снижением концентраций натрия и/или калия в крови, случаях тяжелых заболеваний почек и печени или их недостаточности, надпочечниковой недостаточности и гиперхлоремическом ацидозе. Диакарб® не следует использовать у пациентов с циррозом печени, так как это увеличивает риск печеночной энцефалопатии.
Длительное применение препарата Диакарб® противопоказано пациентам с хронической не застойной закрытоугольной глаукомой, так как это может приводить к анатомическому закрытию угла, в то время как прогрессирование глаукомы будет замаскировано сниженным внутриглазным давлением.
Таблетки не следует использовать у пациентов с аллергией на сульфонамиды.
Предостережения при применении
Суицидальные мысли и поведение были отмечены у пациентов, получавших лечение противосудорожными препаратами, при определенных состояниях. Мета-анализ рандомизированных плацебо-контролируемых исследований противосудорожных препаратов также показал небольшое увеличение риска суицидальных мыслей и поведения. Механизм этого риска не известен и доступные данные не исключают возможность увеличения риска за счет ацетазоламида.
Таким образом, пациенты должны наблюдаться на предмет признаков суицидальных мыслей и поведения с применением, при необходимости, соответствующего лечения. Пациентам (а также ухаживающим за ними лицам) должно быть сообщено о необходимости проведения консультации врача при появлении суицидальных мыслей или поведения.
Увеличение дозы не приводит к увеличению диуреза и может усиливать сонливость и/или парестезии.
Увеличение дозы часто приводит к снижению диуреза. Однако, при определенных обстоятельствах, очень высокие дозы могут быть применены в сочетании с другими диуретиками для обеспечения диуреза в случаях полной рефрактерной недостаточности.
У пациентов с легочной обструкцией или эмфиземой, приводящих к нарушениям альвеолярной вентиляции, Диакарб® может усиливать ацидоз и его следует применять с осторожностью.
У пациентов, имевших в анамнезе конкременты в почках, необходимо тщательно взвесить пользу и риски повторного образования конкрементов.
У пациентов, получавших ацетазоламид, были зарегистрированы случаи, как увеличения, так и уменьшения уровня глюкозы в крови. Это следует принимать во внимание у пациентов с нарушенной толерантностью к глюкозе или сахарным диабетом.
Зарегистрированы смертельные случаи, хотя и редко, в результате тяжелых реакций на сульфонамиды, включая синдром Стивенса-Джонсона, токсический эпидермальный некролиз, молниеносный некроз печени, анафилаксию, агранулоцитоз, апластическую анемию и другие патологические изменения в крови. Сенсибилизация может произойти, если сульфаниламиды применяются повторно, независимо от способа введения. Если наблюдаются признаки повышенной чувствительности или другие серьезные реакции, следует прекратить применение этого препарата.
Следует с осторожностью применять ацетазоламид у пациентов, получавших сопутствующую терапию ацетилсалициловой кислотой в высоких дозах, так как на этом фоне были зарегистрированы случаи анорексии, тахипноэ, вялости, метаболического ацидоза, комы и даже смерти.
Лечение ацеталозамидом может привести к электролитному дисбалансу, включая гипонатриемию и гипокалиемию, а также метаболический ацидоз. Поэтому рекомендуется периодический контроль электролитов в сыворотке крови. Особую осторожность следует соблюдать у пациентов, находящихся в состояниях, которые связаны с или предрасполагают к электролитному и кислотно-основному дисбалансу, таких как пациенты с нарушенной функцией почек (включая пациентов пожилого возраста), больные с сахарным диабетом, а также пациенты с нарушенной альвеолярной вентиляцией.
Для контроля гематологических реакций, общих для всех сульфаниламидов, рекомендуется контроль общего анализа крови и количества тромбоцитов до начала терапии и через регулярные интервалы во время терапии. Если происходят выраженные изменения, большое значение имеют раннее прекращение лечения и назначение соответствующей терапии.
Рекомендуется периодический контроль электролитов в сыворотке крови.
Безопасность и эффективность применения ацетазоламида у детей до 12 лет не установлены.
У детей, получавших долгосрочную терапию, было зарегистрировано замедление роста, предположительно вторичное по отношению к хроническому ацидозу.
Не рекомендуется применять у детей до 6 лет, которые могут испытывать трудности при глотании.
Важное предупреждение для спортсменов: применение таблеток ацетазоламида может привести к положительным результатам допинг-контроля.
Применение во время беременности и в период кормления грудью
Перед применением любого лекарственного средства следует посоветоваться с врачом.
Беременность
Ацетазоламид проникает через плацентарный барьер. Препарат не рекомендуется применять у беременных женщин, особенно в I триместре беременности.
Грудное вскармливание
Ацетазоламид в небольших количествах выделяется с грудным молоком. В связи с потенциальным риском появления побочных действий у грудных детей, следует принять решение об отмене препарата или о прекращении грудного вскармливания.
Влияние на способность управлять транспортными средствами и обслуживать механизмы
Увеличение дозы не приводит к увеличению диуреза и может увеличивать вероятность возникновения сонливости и/или парестезий. Менее часто встречаются слабость, головокружение и атаксия. У нескольких пациентов с отеками из-за цирроза печени отмечалась дезориентация. Такие случаи требуют тщательного наблюдения. Также имелись сообщения о транзиторной миопии. Эти состояния полностью исчезали при снижении дозы или отмене терапии.
Некоторые описанные побочные реакции на ацеталозамид могут повлиять на способность управлять транспортными средствами и работать с другими механизмами, поэтому во время применения препарата не рекомендуется управлять транспортными средствами или работать с другими механизмами.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействия
Необходимо сообщить врачу обо всех принимаемых в последнее время препаратах, даже тех, которые отпускаются без рецепта.
Ацетазоламид является производным сульфонамида. Сульфонамиды могут усиливать эффект антагонистов фолиевой кислоты. Также возможно усиление эффектов гипогликемических препаратов и оральных антикоагулянтов. Одновременное применение ацетазоламида и ацетилсалициловой кислоты может привести к развитию тяжелого ацидоза и усилить токсическое действие высоких доз салицилатов на нервную систему. Ацетазоламид усиливает гипотензивное действие антигипертензивных средств; эффекты, включая и побочные реакции, сердечных гликозидов. Коррекция дозы может быть необходима при одновременном назначении препарата Диакарб® с сердечными гликозидами и антигипертензивными препаратами.
При одновременном приеме ацетазоламид изменяет метаболизм фенитоина, приводя к увеличению его концентрации в сыворотке крови. Тяжелая остеомаляция была отмечена у нескольких пациентов, принимавших ацетазоламид в сочетании с другими противосудорожными препаратами.
Поступали отдельные сообщения о снижений сывороточной концентрации примидона и увеличении сывороточной концентрации карбамазепина при их одновременном приеме с ацетазоламидом.
Ацетазоламид уменьшает всасывание примидона в желудочно-кишечном тракте, тем самым, уменьшая концентрации примидона и его метаболитов в сыворотке крови, и, возможно, его противосудорожный эффект. Рекомендуется соблюдать осторожность в начале лечения, в случае прекращения терапии или изменения дозы препарата Диакарб® у пациентов, получающих примидон.
Из-за возможного аддитивного действия, одновременное использование с другими ингибиторами карбоангидразы не рекомендуется.
Повышая pH мочи в почечных канальцах, ацетазоламид снижает почечную экскрецию лекарственных средств — оснований — например, трициклические антидепрессанты, прокаинамид, амфетамин, хинидин, таким образом усиливая и удлиняя эффект амфетамина и усиливая эффект хинидина, трициклических антидепрессантов, прокаинамида.
Циклоспорин: ацетазоламид может приводить к увеличению концентрации циклоспорина.
Метенамин: ацетазоламид может блокировать антисептическое действие метенамина в мочевыводящих путях.
Литий: ацетазоламид усиливает экскрецию лития и снижает его уровень в крови.
Бикарбонат натрия: при одновременном приеме ацетазоламида и бикарбоната натрия увеличивается риск формирования конкрементов в почках.
Глюкокортикостероиды: увеличивают выведение калия. Местное или системное применение глюкокортикоидов может повышать внутриглазное давление с ослаблением эффекта ацетазоламида.
Пилокарпин, тимолол: совместное применение потенцирует эффект ацетазоламида у пациентов с глаукомой.
Влияние на результаты лабораторных исследований: сульфаниламиды могут давать ложные отрицательные или пониженные значения pH мочи в тесте с фенолсульфофталеином, в случае определения белка в моче при использовании красного фенола, общего содержания азота в сыворотке и мочевой кислоты. Ацеталозамид может приводить к повышенному уровню кристаллов в моче. Ацеталозамид искажает результаты определения содержания теофиллина методом ВЭЖХ.
Вмешательство в результаты анализа зависит от используемого растворителя для экстракции; ацетазоламид может не влиять на другие методы концентрации теофиллина.
Способ применения и дозировка
Диакарб® следует всегда применять в соответствии с рекомендациями врача. В случае сомнений необходимо обратиться к врачу.
Препарат принимают внутрь, независимо от приема пищи.
Дозировка
Глаукома (простая острая застойная и вторичная):
Взрослые: 250-1000 мг в течение 24 часов, обычно с разделением на несколько приемов при суточной дозе более 250 мг.
Патологическая задержка жидкости: застойная сердечная недостаточность, отеки, связанные с приемом лекарственных препаратов:
Взрослые: При использовании в качестве диуретика начальная доза составляет 250-375 мг однократно утром. Если после начального ответа отеки у пациента сохраняются, то увеличивать дозу не следует и необходимо пропустить один день приема, что позволит почкам восстановиться. Наилучшие результаты чаще всего отмечаются в режиме приема 250-375 мг ежедневно в течение двух дней с последующим перерывом на один день и повторным приемом, либо просто приемом таблеток Диакарб® через день. Применение таблеток Диакарб® не устраняет потребность в дополнительном лечении, например, приеме дигиталиса, постельном режиме и ограничении потребления соли при застойной сердечной недостаточности, а также адекватного приема микроэлементов, таких как калий, при отеках, вызванных лекарственными препаратами.
При задержке жидкости, связанной с предменструальным синдромом, показано применение в однократной суточной дозе 125-375 мг.
Эпилепсия:
Взрослые: 250-1000 мг в сутки с делением дозы на несколько приемов.
Дети: 8-30 мг/кг в сутки с делением дозы на несколько приемов и не превышая суточной дозы в 750 мг.
Переход с другого препарата следует осуществлять ступенчато.
Пациенты пожилого возраста:
У пациентов пожилого возраста повышен риск развития метаболического ацидоза, который может быть очень серьезным, особенно у пожилых людей с пониженной функцией почек.
В целом подбор дозы для пожилого пациента должен происходить осторожно, обычно начиная с низкой дозы диапазона дозирования, с учетом большей частоты снижения функционального состояния печени, почек или сердечной функции и наличия сопутствующих заболеваний или другой лекарственной терапии.
В случае длительного применения препарата Диакарб® необходимо восполнение щелочного запаса организма, особенно калия. Для этой цели подходят диета, обогащенная продуктами — источниками калия (например, овощи, фрукты, сухофрукты, особенно курага), и/или препараты калия.
Если во время лечения пациенту кажется, что действие лекарственного средства слишком сильное или слабое, он должен обратиться к врачу.
Пропуск приема дозы лекарственного средства
В случае пропуска приема дозы препарата ее следует принять как можно скорее. Не следует принимать двойную дозу препарата с целью восполнения пропущенной дозы.
Применение диакарба (ацетазоламида) в неврологической практике
Статьи
А.П. Рачин, А.В. Сергеев
ВВЕДЕНИЕ
Ацетазоламид (Диакарб) является одним из наиболее часто применяемых диуретиком в клинической практике врачей различных специальностей. Начиная с 50-х годов прошлого столетия изучение действия сульфаниламидов, которые приводили к развитию метаболического ацидоза, способствовало синтезу первого не ртутного мочегонного препарата – ацетазоламида. Длительное время применение препарата имело больше теоретический, а не практический аспект. Однако постепенно ацетазоламид стал успешно использоваться в практике при лечении сердечной и сердечно-легочной патологии, глаукомы, эпилепсии, ликвородинамических расстройств, а также хронической внутричерепной гипертензии. Начиная с 1957 года, когда A.R.Elwidge et al. впервые успешно применили ацетазоламид для лечения гидроцефального синдрома, и по настоящий момент это наиболее универсальный препарат при терапии ликвородинамических нарушений и повышенного внутричерепного давления. В последние годы данный препарат успешно применяется при лечении синдрома центрального апноэ во сне, некоторых вариантов головной боли, а также для терапии гипер- и гипокалемического периодического паралича.
Ацетазоламид (Диакарб) относится к слабым диуретикам и является ингибитором фермента карбоангидразы. Блокируя карбоангидразу в проксимальном извитом канальце нефрона, происходит усиление выведения с мочой ионов Nа+ и К+, бикарбоната, при этом выведение ионов Cl остается неизменным. Диакарб изменяет кислотно-основное состояние (КОС) — происходит сдвиг в сторону метаболического ацидоза, что используется для лечения дыхательных расстройств, в том числе синдрома апноэ во сне. Способность ацетазоламида уменьшать продукцию спинномозговой жидкости используется в терапии ликвородинамических нарушений. Угнетение карбоангидразы реснитчатого тела приводит к уменьшению секреции водянистой влаги и снижению внутриглазного давления, что объясняет его применение при глаукоме. Снижение активности карбоангидразы в головном мозге и подавление пароксизмальных разрядов, обуславливает наличие у диакарба противоэпилептической активности.
В неврологической практике ацетазоламид (Диакарб) используется при лечении:
- ликвородинамических расстройств;
- хронической внутричерепной гипертензии;
- синдрома апноэ во сне;
- эпилепсии;
- некоторых разновидностей головной боли, а также для профилактики приступов при семейном гипо- и гиперкалемическом периодическом параличе.
Гидроцефалия и повышение внутричерепного давления
Ацетазоламид является одним из ведущих препаратов в терапии ликвородинамических расстройств. Впервые для лечения гидроцефального синдрома и внутричерепной гипертензии он был применен A.R.Elwidge et al. в 1957 году.
Спинномозговая жидкость вырабатывается ворсинчатыми сплетениями, при этом большая роль принадлежит сплетениям боковых желудочков. В образовании СМЖ в хориоидальных сплетениях и их выделении в просвет желудочков мозга большое значение имеют Na+ K+ — AТФ-аза и карбоангидраза. Циркулируя в желудочковой системе (левый и правый боковой желудочки, 3 и 4 желудочки, сильвиев водопровод, спинномозговой канал) ликвор через отверстия Люшка и Мажанди поступает в субарахноидальное пространство, после чего его движение происходит вверх и вокруг головного мозга и вниз вокруг спинного мозга. Абсорбция спинномозговой жидкости осуществляется арахноидальными ворсинами в основном верхнего сагиттального синуса, спинальных корешков и базальных отделов мозга. Всасывание происходит за счет градиента давления между ликвором и содержимым венозного синуса. В результате постоянного образования СМЖ ворсинчатыми сплетениями и её абсорбции в субарахноидальном пространстве происходит постоянная циркуляция ликвора от желудочков мозга по наружной поверхности спинного и головного мозга.
В норме ликвор представляет собой бесцветную, прозрачную жидкость, содержание его у взрослого человека 120 +/- 30мл, у новорожденного 5-20мл, а у ребенка грудного возраста 40-60 мл. СМЖ образуется со скоростью 0,35 — 0,4 мл/мин. или около 0,5 л/сут, таким образом, полная смена СМЖ происходит 3 — 4 раза в сутки, а давление СМЖ в норме колеблется от 70 до 120 мм вод.ст.
Основными причинами увеличения ликвора в полости черепа, т.е. внутричерепной гидроцефалии являются:
- при гиперсекреторной гидроцефалии возникает чрезмерная продукция ликвора (черепно-мозговая травма, нейроинфекция)
- при гипорезорбтивной гидроцефалии происходит нарушение абсорбции ликвора, как правило, вследствие поражения пахионовых грануляций белком или детритом (менингит, субарахноидальное кровоизлияние, тромбоз синусов твердой мозговой оболочки и др.)
- нарушение нормальной циркуляции ликвора.
- при возникновении блока току ликвора в субарахноидальном пространстве, образуется сообщающаяся гидроцефалия.
- если препятствие располагается в области желудочков мозга, сильвиева водопровода, либо отверстий Люшка и Мажанди, то развивается оклюзионная, несообщающаяся гидроцефалия.
- накопление СМЖ отмечается при нарушениях развития отдельных участков мозга.
- компенсаторное увеличение количества ликвора, возникает также вследствии процессов церебральной атрофии (гидроцефалия ex vacuo)
Согласно данным В.Р.Пурина и Т.П.Жуковой (1974), выделяют активную (с повышенным ВЧД) и пассивную (с нормальным или низким ВЧД) гидроцефалию.
У здорового взрослого человека давление СМЖ находится в пределах 70-120 мм.вод.ст., а у новорожденных оно составляет менее 70-80 мм.вод.ст. При различных патологических состояниях возможно как увеличение внутричерепного давления, так и его уменьшение.
Наиболее распространенным вариантом изменения ВЧД является его повышение (внутричерепная гипертензия). Основной причиной внутричерепной гипертензии является вазогенный, цитотоксический и интерстициальный отек.
- Вазогенный отек связан с увеличением проницаемости эндотелиальных клеток капилляров и, как правило, возникает при ишемическом или геморрагическом инсультах, опухолях головного мозга и др. патологических состояниях.
- Цитотоксический отек обусловлен изменениями активности Na+ — K+ — зависимой АТФ-азы и может развиться при гипоксии, нарушениях функции миокарда, нейроинфекциях (менингите, энцефалите) и т.д.
- Интерстициальный отек связан с увеличением воды и натрия в перивентрикулярном белом веществе; подобное состояние носит название pseudotumor cerebri или доброкачественная внутричерепная гипертензия.
Для клинической картины синдрома внутричерепной гипертензии характерна триада основных симптомов:
- Головная боль. Наиболее типичной чертой цефалгии является увеличение ее интенсивности в ранние утренние часы или непосредственно после пробуждения, что обусловлено циркадными ритмами продукции СМЖ, (-40% ликвора образуется с 4 до 6 часов утра). Головная боль носит распирающий характер с ощущением выдавливания глаз изнутри, усиливается при опускании головы вниз, кашле. Часто с нарастанием интенсивности головной боли появляется многократная рвота.
- Рвота, также как и головная боль чаще возникает по утрам. После рвоты часто интенсивность цефалгии снижается или головная боль исчезает совсем.
- Застойные явления на глазном дне — являются весьма патогномоничным признаком внутричерепной гипертензии.
Наряду с представленными выше симптомами может отмечаться разнообразная т.н. «глазная» симптоматика (отек височных половин дисков зрительных нервов, страбизм, диплопия, симптом «заходящего солнца» и т.д.), а также болезненность в точках выхода тройничного и затылочного нервов, нарушение чувствительности в зонах их иннервации.
На краниограммах у этих больных может выявляться остеопороз спинки турецкого седла, усиление «пальцевых» вдавлений и венозного рисунка.
У новорожденных детей синдром внутричерепной гипертензии проявляется нарушением сознания, рвотой, зеванием, нерегулярное дыханием, эпизодами апноэ, брадикардией, «глазными» симптомами (особенно симптомом «заходящего солнца»).
Диагностика повышения ВЧД базируется на прямой манометрии в области переднего рога бокового желудочка, эпидуральном или субарахноидальном пространствах. Используются также неинвазивные методы, позволяющие косвенно определить величину ВЧД через открытый родничок у грудных детей (манометр Schiotz, монитор Ladd и др.). Самым достоверным способом определения уровня ВЧД является метод определения эластичности краниоспинального содержимого. Для диагностики гидроцефалии используют нейросонографию, компьютерную и магнитно-резонансную томографию.
Лечение внутричерепной гипертензии и гидроцефалии проводится в зависимости от причины вызвавшей данное состояние. Как правило, это хирургические методы устранения обструктивных нарушений циркуляции ликвора, опухолей, различные виды шунтирования (при сообщающейся и несообщающейся гидроцефалии). При повышении ВЧД возможно использование консервативной терапии.
При вазогенном отеке головного мозга наиболее эффективны кортикостероиды — их механизм действия связан с подавление активности Na+ — K+ -зависимой АТФ-азы в хориодальных сплетениях. С этой целью используется дексаметазон в дозировке 8-12 мг/сутки. Кроме этого применяются осмотические диуретики (маннитол 1,5-3 г/кг), которые способствуют созданию транскраниального осмотического градиента. При интерстициальном отеке (pseudotumor cerebri) обоснованно назначение ацетазоламида (диакарб 250мг/сут) и/или применение шунтирования.
Доброкачественная внутричерепная гипертензия (pseudotumor cerebri)
Доброкачественная внутричерепная гипертензия — редкое недостаточно изученное патологическое состояние, которое по литературным данным Johnson et al, встречается во всех возрастных группах (наиболее часто в возрасте 30-40 лет); у женщин приблизительно в 8 раз чаще, чем у мужчин (1 случай на 100000 всего населения и 19 случаев на 100000 молодых женщин с избыточным весом).
Этиология и патогенез pseudotumor cerebri остаются до конца неизвестны. Среди этиологических факторов наиболее часто упоминаются: ожирение, беременность, нарушение менструального цикла, эклампсия, гипопаратиреоидизм, болезнь Аддисона, цинга, диабетический кетоацидоз, отравление тяжелыми металлами (свинец, мышьяк), прием лекарственных препаратов (витамин А, тетрациклины, нитрофуран, налидиксовая кислота, пероральные контрацептивны, длительная кортикостероидная терапия или ее отмена, психотропные средства), некоторые инфекционные заболевания, паразитарные инфекции (торулоз, трепаносомоз), хроническая уремия, лейкозы, анемия (чаще железодефицитная), гемофилия, идиопатическая тромбоцитопеническая пурпура, системная красная волчанка, саркоидоз, сифилис, болезнь Педжета, болезнь Уиппла, синдром ГийенаБарре и т.д. В этих случаях гипертензию расценивают, как вторичную, поскольку устранение названных патологических факторов способствует ее разрешению. Однако, значительную часть составляют идиопатические случаи.
Основным клиническим проявлением заболевания согласно данным Paterson и Weisberg является головная боль (90%) различной интенсивности. Для цефалгии характерны все типичные черты головной боли при повышении ВЧД: более выраженная интенсивность в утренние часы, сопровождается тошнотой, рвотой, может усиливаться при кашле и наклоне головы. Изменения зрения, по разным данным, встречаются в 35-70% случаев. Сиптомы зрительных нарушений предшествуют головной боли, включают в себя приступы кратковременного затуманивания зрения, выпадения полей зрения и горизонтальную диплопию.
В неврологическом статусе иногда отмечается недоведение или ограничение движения глазных яблок кнаружи. При офтальмоскопии выявляется двусторонний или односторонний отек диска зрительного нерва различной степени выраженности. В 10-26% случаев это приводит к необратимому снижению зрения, особенно при несвоевременном лечении.
В большинстве случаев заболевание разрешается самостоятельно, в то же время рецидивы составляют до 40%.
Диагноз подтверждается МРТ. Давление СМЖ повышенно (более 200 мм.вод.ст.), клеточный её состав не изменен.
В лечении данной патологии используют как хирургические, так и консервативные методы. Показаниями для терапии доброкачественной внутричерепной гипертензии являются: выраженные, длительные головные боли, признаки оптической нейропатии. Консервативная терапия включает: ограничение солевого и водного режима, применение диуретиков, в тяжелых случаях кортикостероидов. Основным препаратом выбора является ацетазоламид (диакарб), применяемый в дозировке 250 мг 3р/сутки.
Rodriguez de Rivera FJ et al обследовали 41 пациента с диагнозом доброкачественная внутричерепная гипертензия. На фоне проводимой терапии ацетазоламидом 250 мг 3 раза /сутки отмечалось достоверное снижение давления СМЖ в 51,2% случаев. Errquiq L et al отмечали положительный эффект при использовании комбинции препаратов (кортикостероиды+ацетазоламид). Liu GT et al в исследованиях подтвердили актуальную роль ацетазоламида, как препарата первого выбора в лечении внутричерепной гипертензии.
При отсутствии положительного эффекта от консервативной терапии в течение 2-х месяцев пациенту показано хирургическое лечение (люмбальная пункция, шунтирование, декомпрессия оболочек зрительного нерва).
В последние годы появляется все больше данных об эффективности декомпрессии самого зрительного нерва в целях предотвращения необратимой потери зрительных функций. Liu GT et al отмечают целесообразность данного оперативного вмешательства и одновременное применение диакарба в дозировке 250 мг 3р/сутки.
Таким образом, ацетазоламид является одним из наиболее эффективных препаратов применяемых при консервативном лечении как внутричерепной гипертензии, так и гидроцефалии.
Способность ацетазоламида влиять на кислотно-основное состояние крови, со сдвигом в сторону метаболического ацидоза, широко применяется в лечении дыхательных расстройств. Основным показанием к применению диакарба является синдром центрального апноэ во сне как у взрослых, так и в детском возрасте.
Синдром апноэ во сне
Под термином апноэ понимают: прекращение вдыхаемого воздушного потока более чем на 10 сек. Согласно современным данным, Young T., et al, это распространенное состояние, частота его в популяции составляет около 5%. Преимущественно страдают мужчины в возрасте 40-60 лет. Особое значение синдром апноэ во сне имеет не только за счет высокой распространенности, но и как состояние опасное для жизни. При этом возможна внезапная смерть в результате остановки дыхания во сне, что чаще встречается в детской практике, развитие инфаркта миокарда и инсульта.
Существуют несколько основных видов нарушений дыхания во сне
- Синдром обструктивных апноэ во сне (“пиквикский синдром”) – отсутствие вдыхаемого потока при наличии экскурсии грудной клетки, в результате обструкции верхних дыхательных путей, что приводит к снижению сатурации.
- Синдром центральных апноэ во сне – отсутствие потока и экскурсии грудной клети и живота, что также приводит к снижению уровня насыщения крови кислородом.
- Синдром центральной альвеолярной гиповентиляции – нарушение дыхания, сопровождающееся снижением сатурации, при нормальных механических свойствах лёгких.
- Апноэ во сне у детей – отмечаются множественные апноэ обструктивного и центрального характера.
Основной клинической точкой применения ацетазоламида при дыхательных расстройствах является синдром апноэ во сне центрального характера.
Синдром центральных апноэ во сне (СЦАС)
Согласно исследованию D. White et al, данное состояние наблюдается в 8-10% случаев синдрома апноэ во сне. Критериями диагностики является наличие 5 эпизодов апноэ за час, либо 30 на протяжении всего сна. Для синдрома апноэ во сне центрального происхождения характерно нарушение дыхания и снижение уровня насыщения крови кислородом без изменения механических свойств легких.
В формировании центрального апноэ половые и возрастные особенности не имеют высокого значения, в отличие от обструктивных нарушений дыхания. Данные о распространенности СЦАС в различных возрастных и половых группах противоречивы. По данным D. White et al, СЦАС встречается значительно чаще у лиц мужского пола, в то же время A.T. Roehrs et al отмечают противоположные тенденции. Изучение эпидемиологических особенностей СЦАС практически не проводилось. Точных данных о распространенности центральных апноэ в зависимости от возраста в литературе не встречается.
Основными причинами центрального апноэ во сне, согласно данным Wisskirhen T. Et al, являются:
- Неврологические заболевания;
- Автономные нарушения;
- Сердечная недостаточность;
- Альвеолярные гиповентиляционные нарушения;
- Идиопатические формы.
Известно, что СЦАС встречается и у совершенно здоровых людей, как правило, во время нестабильной части медленного сна. Существует достаточно большое количество патологических состояний, приводящих к увеличению эпизодов СЦАС и развитию клинической картины заболевания. По данным Weil J.V., значительное количество центральных апноэ характерно для лиц, находящихся в условиях высокогорья, причиной данного состояния является снижение напряжения кислорода в воздухе. Развитие СЦАС на высоте выше 2000 метров, показывает прямую взаимосвязь между метаболическим состоянием и частотой нарушения дыхания во сне.
В результате нарушений функционирования автономной нервной системы (например, при болезни Шая-Дреджера, диабетической полинейропатии и др.), за счет изменений хеморецепторной чувствительности, часто отмечаются эпизоды центрального апноэ во сне.
При инсультах, опухолях, энцефалитах в области ствола головного мозга, сирингобульбии в результате повреждения дыхательного центра, зон хеморецепторов, генератора дыхательного ритма развиваются тяжелые расстройства дыхания, которые могут отмечаться как во сне, так и при бодрствовании. Не существует однозначного мнения о взаимосвязи мозговых полушарных инсультов и частотой развития дыхательных расстройств во сне. Однако, Bassetti C., et al (1996) обследовали 59 пациентов с транзиторными ишемическими атаками и ишемическими инсультами и отмечали наличие дыхания типа Чейн-Стокса у трети пациентов.
Особое значение имеют нарушения дыхания при хронической сердечной недостаточности (ХСН). У лиц с ХСН частота центральных апноэ во сне по данным Javaheri S., et al, достигает 40-45%. В формировании респираторных нарушений при данной патологии способствуют:
- Замедление кровотока, что приводит к нестабильной работе центров регуляции дыхания;
- Гипокапния;
- Изменение активности стволовых структур головного мозга
Наличие СЦАС у пациентов с хронической сердечной недостаточностью имеет важное прогностическое значение. К примеру, при гипокапнии (РаСО2 Повреждение путей от периферических хеморецепторов к дыхательным центрам продолговатого мозга, также способствует развитию СЦАС, (подобный механизм развития характерен для диабетической полинейропатии).
Часто респираторные расстройства встречаются при нервно-мышечных заболеваниях (миопатии, дистрофической миотонии, миастении и др.). В данном случае в механизме развития СЦАС основную роль играет повреждение эфферентного звена дыхательной системы, в результате происходит нарушение проведения стимула к дыхательным мышцам, а также возникает неспособность диафрагмы к полноценному сокращению во время дыхания.
Puertas J., et al показали высокую распространенность нарушений дыхания во сне у лиц, страдающих паркинсонизмом. Однако до сих пор не доказана взаимосвязь между нарушениями вегетативной нервной системы при паркинсонизме и дыхательными расстройствами. Согласно данным Елигулашвили Т.С., апноэ во сне при данной патологии связаны с дискоординацией работы дыхательных мышц в результате акинетико-ригидного синдрома.
По данным литературы, Deverauxe M et. Al., Fletcher et. Al., встречаются отдельные упоминания о дыхательных нарушениях во время сна при таких неврологических заболеваниях, как:
- сирингомиелия
- рассеянный склероз
- энцефалиты
- опухолевые и паранеопластические поражения ЦНС
- боковой амиотрофический склероз
- полиомиелит
Клинические проявления СЦАС:
- частые ночные пробуждения
- дневная сонливость
- бессоница
- пробуждения сопровождаются ощущением нехватки воздуха
- нередко наблюдается дыхание типа Чейн-Стокса, или периодическое дыхание.
По данным Guillemintault C., такие проявления как дневная сонливость, храп, сексуальная дисфункция, когнитивные нарушения и цефалгия встречаются значительно реже при центральных апноэ в сравнении с синдромом обструктивных апноэ во сне.
Диагностика СЦАС
Диагностика нарушений дыхания во сне центрального генеза основывается на клинических характеристиках и данных дополнительных методов обследования.
Существуют критерии диагноза СЦАС согласно Международной классификации расстройств сна (1990):
А. Жалобы на нарушения сна и/или дневную сонливость
Б. Частые эпизоды поверхностного дыхания и/или эпизоды отсутствия дыхания во сне
В. По меньшей мере один из следующих симптомов:
- затруднение дыхания или нехватка воздуха
- повышенная двигательная активность во время сна
- появление цианоза во время сна
Г. Результаты дополнительных исследований.
Полисомногорафическое исследование:
- частые активации во сне, связанные с апноэ
- эпизоды тахи- и брадикардии
- снижение сатурации, связанное с апноэ
- в результатах множественного теста латенции сна среднее время засыпания составляет менее 10 минут
Д. СЦАС может сочетаться с СОАС, синдромом центральной альвеолярной гиповентиляции и синдромом беспокойных ног.
Если невозможно проведение полисомнографического исследования, то диагноз может быть поставлен на основании клинических критериев по пунктам А, Б и Г.
Синдром апноэ во сне центрального характера, в свою очередь, подразделяется в зависимости от степени тяжести на легкую, среднюю и тяжелую, а по длительности заболевания — на острый, подострый и хронический период.
Современные подходы к лечению СЦАС
- Улучшение функции сердца (лечение сопутствующей сердечно-легочной патологии)
- Ингаляции кислорода в ночное время
- Дыхание под повышенным давлением
- фармакотерапия (Ацетазоламид)
По данным W. McNicholas et al, у больных с СЦАС наблюдался положительный терапевтический эффект при применении кислородотерапии. При этом отмечалось уменьшение, как количества, так и длительности центральных апноэ. В результате ретроспективного наблюдения за пациентами эти изменения сохранялись в течение 5-ти месяцев. Для оценки эффективности применения кислородотерапии используется исследование в условиях специализированной лаборатории на протяжение 1-4 часов. Кислород поступает в дыхательные пути со скоростью 3-4 литра в минуту через носовой, либо трахеальный катетер. Несмотря на достаточную эффективность данного метода применение его ограничено из-за сложности использования в домашних условиях и высокой стоимости.
Метод лечения расстройств дыхания во время сна с помощью вентиляции под непрерывным положительным давлением в дыхательных путях был впервые предложен в 1981 году австралийскими ученными во главе с C. Sullivan. Сущность методики заключается в создании в верхних дыхательных путях непрерывного положительного давления, как на входе, так и на выходе. Метод с успехом применяется при обструктивном синдроме апноэ во сне, в то же время при СЦАС применение его не достаточно обосновано.
Данные литературы о применении лекарственных средств в терапии расстройств дыхания во сне достаточно противоречивы и малочисленны. Применение теофиллина, препаратов прогестерона, антидепрессантов, как правило, малоэффективно и исследования в этой области ограничены их использованием при обструктивных апноэ.
Основным препаратом выбора в лечении СЦАС является ацетазоламид (Диакарб). Известно, что одним из основных звеньев патогенеза центральных нарушений дыхания во сне является снижение оксигенации крови, что приводит к метаболическому алкалозу и угнетению дыхательных структур головного мозга. При рассмотрении фармакодинамики ацетазоламида упоминалась его способность подавлять карбоангидразу почек и как следствие нарушать кислотно-основное состояние (КОС) со сдвигом в сторону метаболического ацидоза. Развивающийся метаболический ацидоз стимулирует дыхательный центр, что способствует поддержанию нормального уровня насыщения крови кислородом.
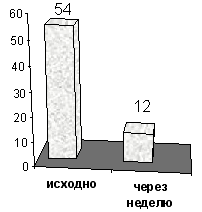
В исследовании White, et al (1982) терапия ацетазоламидом проводилась у 6-ти мужчин с СЦАС. При этом Диакарб применялся в дозировке 250 мг 4 раза в день, на протяжении 7 дней. В ходе терапии отмечалось достоверное снижение эпизодов апноэ с 54 до 12 в час (рис.1) .
Рис 1. Эффективность применения ацетазоламида при СЦАС (по данным White, et al, 1982).
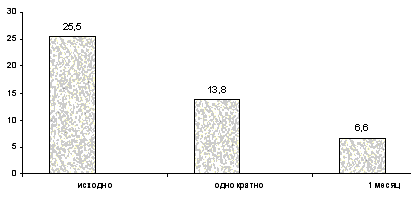
В ходе дальнейшего исследования этого препарата DeBacker, et al. (1994) отметили его положительный эффект (снижение эпизодов апноэ во сне за час) у больных с хронической сердечной недостаточностью и СЦАС. В данном исследовании обследовано 14 пациентов с ХСН и СЦАС. Ацетазоламид применялся по 250 мг на ночь, в течение 1 месяца. В результате лечения частота эпизодов апноэ во сне после однократного приема достоверно снизилась с 25,5 до 13,8 в час, а по истечении 1 месяца до 6,6 эпизодов (рис.2).
Рис.2. Эффективность применения ацетазоламида при ХСН и СЦАС (по данным DeBacker, et al., 1994).
По данным DeBacker, et al. (1995) назначение ацетазоламида (Диакарб) по 250 мг, за час до сна в течение 1 месяца позволяет улучшить качество и продолжительность сна, а также снизить дневную сонливость и усталость, уменьшить количество апноэ, его индекс и продолжительность. При этом отмечается улучшение периодичности дыхания, восстановление газового состава крови, снижается количество пробуждений и уменьшается вариабельность артериального давления в фазу “быстрого” сна.
По данным Сурковой Н.А. (2006) при терапии дыхательных расстройств во сне у 40 пациентов с гипертонической энцефалопатией диакарбом в дозе 250 мг/сутки, в течение 3-х пятидневных циклов, отмечалось улучшение когнитивных процессов (слуховая, зрительная память, лобная дисфункция), улучшение сна, дневной активности, а также уменьшение чувства усталости.
В педиатрической практике синдром апноэ во сне достигает 2-4% в общеё популяции. По данным Phillipi H., et al у младенцев отмечается достоверное снижение как самих эпизодов апноэ во сне, так и их глубины при терапии ацетазоламидом в дозе 7мг/кг/сутки в три приема в течение 11 недель.
Таким образом, способность ацетазоламида влиять на кислотно-основное равновесие со сдвигом в сторону метаболического ацидоза, позволяет его использовать для терапии дыхательных расстройств во сне, как в детской практике, так и у взрослых с ХСН и СЦАС.
Применение Диакарба при других патологических состояниях
Среди других неврологических заболеваний при которых эффективно применение ацетазоламида можно выделить эпилепсию, в особенности абсансы и менструальную эпилепсию. Согласно данным Hoddevik G.H. возможно успешное применение ацетазоламида курсами до 5 дней в комбинации с антиконвульсантами, особенно у женщин с менструальной эпилепсией. При этом Диакарб назначается по 5-25 мг/кг/сутки в 2-3 приема, но нельзя сочетать прием ацетазоламида с кетогенной диетой. Tantsura L.N, Pilipets E, исследовали применение диакарба у 96 детей с эпилепсией и фибрильными судорогами. В ходе проводимой терапии отмечалось снижение количества и тяжести приступов, что подтверждалось положительной динамикой на ЭЭГ. Исследователи также подчеркивают профилактическое действие диакарба при наличии фебрильных судорог у детей.
В современных исследованиях отмечается эффективность применения ацетазоламида при различных головных болях. По данным Wang SJ, Fuh JL, Lu SR, рекомендованно применение диакарба при доброкачественной кашлевой головной боли. Sibon I, Ghorayeb I, Henry P отмечают значительную эффективность использования ацетазоламида в лечении и профилактике гипнической цефалгии. Согласно данным Black D.F., возможно использование диакарба в качестве профилактического средства при частых приступах мигрени. Среди вторичных головных болей, диакарб в дозировке 125 мг 3 раза в сутки успешно применяется для профилактики высотной головной боли. Burtscher M рекомендует использовать ацетазоламид в данной дозировке за 2 дня до подъема на высоту выше 2500 метров, а также исключить прием алкоголя и увеличить потребление жидкости. Возможно применение ацетазоламида при посттравматических головных болях, сопровождающихся повышением внутричерепного давления, а также для профилактики приступов при семейном гипо- и гиперкалемическом периодическом параличе.
В острый период посттравматической головной боли Диакарб назначается по 250 мг 2-3 раза в сутки в течение 2-3 дней, однако при этом осмолярность крови не должна превышать 310-320 мосм/л. Для профилактики приступов семейного гипо- и гиперкалиемического паралича рекомендовано применение ацетазоламида в дозе 250 мг 4 раза в сутки.
При использовании ацетазоламида необходимо помнить меры предосторожности:
- с осторожностью следует применять у больных с тромбоэмболическим синдромом в анамнезе и у лиц с эмфиземой легких
- не рекомендуется одновременное применение Диакарба и ацетисалициловой кислотой
- При длительном применении необходимо контролировать уровень электролитов крови, количество тромбоцитов и лейкоцитов, а также кислотно-основное состояние.
ЗАКЛЮЧЕНИЕ
Таким образом, в неврологической практике ацетазоламид (Диакарб) является одним из основных препаратов в терапии ликвородинамических расстройств, pseudotumor cerebri, хронической внутричерепной гипертензии, синдрома апноэ во сне, а также вспомогательным лекарственным средством при лечении эпилепсии, некоторых разновидностей головной боли и для профилактики приступов при семейном гипо- и гиперкалемическом периодическом параличе.
ЛИТЕРАТУРА
1. Арсени К., Константинеску Ал.И. Внутричерепная гипертензия (пер. с рум.). — Бухарест, 1978 — 190 С.
2. Вейн А.М., Елигулашвили Т.С., ПолуэктовМ.Г. Синдром апноэ во сне. 2002. 310 С.
3. Маркова И.В., Шабалов Н.П. Клиническая фармакология новорожденных — СПб, СОТИС, 1993 — 374 C.
4. Микелл Т. Д., Вард Д. Д. Количественная оценка внутричерепной гипертензии и ее лечение. В: Неотложная неврологическая помощь в детском возрасте (ред. Дж. Пеллок, Э. К. Майер) — М., Медицина, 1988 – С.101–148
5. Пальчик А.Б., Шабалов Н.П. Гипоксически-ишемическая энцефалопатия новорожденных. — СПб, Питер, 2001 — 219 С.
6. Пурин В.Р., Жукова Т.П. Врожденная гидроцефалия — М., Медицина, 1974 — 214 С.
7. Современная терапия в неонатологии (пер. с англ., под ред. Н.П.Шабалова) — М., МЕДпресс, 2000 — 261 С.
8. Юдельсон Я.Б., Авдеева Т.Г., Игнатенкова Т.В. Внутричерепная гипертензия и гидроцефалия у детей раннего возраста.- Смоленск.- СГМА, СОКБ.- 2003.- 147 с.
9. Amiel-Tison C., Grenier A. Neurological Assessment During the First Year of Life — N.Y., Oxford University Press, 1986 — 197 P.
10. Burtscher M., High altitude headache: epidemiology, pathophysiology, therapy and prophylaxis., Wien Klin Wochenschr. 1999Oct; 111(20):830-6.
11. Elwidge A.R., Branch C.H., Thompson G.B. Observation on a case of hydrocephalus treated with diamox // J.Neurosurg. — 1957 — Vol.14 — P.628 — 629.
12. Hoddevik G.H. Acetazolamide—are there reasons for its revival in antiepileptic treatment? Tidsskr Nor Laegeforen. 2000 Mar 30;120(9):1042-5.
13. Hydrocephalus — what’s new?//Arch.Dis.Child Fetal Neonatal Ed. — 2001 — Vol.85 — F.149 — 154.
14. Lyons M.K., Meyer F.B. Cerebrospinal Fluid Physiology and the Management of Increased Intracranial Pressure // Mayo Clinic Proceedings — 1990 — Vol.65 — P.684 — 707
15. Ropper A.H., Rockoff M.A. Physiology and Clinical Aspects of Raised Intracranial Pressure/In: Neurological and Neurosurgical Intensive Care (ed. A.H.Ropper) — N.Y., Raven Press, 1993 — P.11 — 28.
16. Ropper A.H. Treatment of Intracranial Hypertension/In: Neurological and Neurosurgical Intensive Care (ed. A.H.Ropper) — N.Y., Raven Press, 1993 — P.29 — 52.
17. Woolf, S. M.. 1992. Practice guidelines, a new reality in medicine: II. Methods for developing guidelines. Arch. Intern. Med. 152: 946-952
18. Skatrud, J. B., J. A. Dempsey, and D. J. Kaiser. 1978. Ventilatory response to medroxyprogesterone acetate in normal subjects: time course and mechanism. J. Appl. Physiol. 44: 939-944 .
19. Zwillich, C. W., M. R. Natalino, F. D. Sutton, and J. V. Weil. 1978. Effects of progesterone on chemosensitivity in normal men. J. Lab. Clin. Med. 92: 262-269
20. Strohl, K. P., N. J. Hensley, N. A. Saunders, S. M. Scharf, R. Brown, and R. H. Ingram. 1981. Progesterone administration and progressive sleep apnea. J.A.M.A. 245: 1230-1232
21. Sands GH, Newman L, Lipton R., Cough, exertional, and other miscellaneous headaches., Med Clin North Am. 1991May; 75(3):733-47.
22. Sibon I, Ghorayeb I, Henry P., Successful treatment of hypnic headache syndrome with acetazolamide., Neurology. 2003Oct; 61(8):1157-8.
23. Block, A. J., J. M. Wynne, P. G. Boysen, S. Lindsey, C. Martin, and B. Cantor. 1981. Menopause, medroxyprogesterone and breathing during sleep. Am. J. Med. 70: 506-510 Rajagopal, K. R., P. H. Abbrecht, and B. Jabbari. 1986. Effects of medroxyprogesterone acetate in obstructive sleep apnea. Chest 90: 815-821 Cook, W. R., J. J. Benich, and S. A. Wooten. 1989. Indices of severity of obstructive sleep apnea syndrome do not change during medroxyprogesterone acetate therapy. Chest 96: 262-266
24. Kimura, H., D. Tatsumi, F. Kunitomo, S. Okita, H. Tojima, S. Kouchiyama, S. Masuyama, T. Shinozaki, Y. Honda, and T. Kuriyama. 1989. Progesterone therapy for sleep apnea syndrome evaluated by occlusion pressure response to exogenous loading. Am. Rev. Respir. Dis. 139: 1198-1206
25. Cistulli, P. A., D. J. Barnes, R. R. Grunstein, and C. E. Sullivan. 1994. Effect of short term hormone replacement in the treatment of obstructive sleep apnoea in postmenopausal women. Thorax 49: 699-702
26. Collop, N. A.. 1994. Medroxyprogesterone acetate and ethanol-induced exacerbation of obstructive sleep apnea. Chest 106: 792-799
27. Massumi, R. A., and J. L. Winnacker. 1964. Severe depression of the respiratory center in myxedema. Am. J. Med. 36: 876-882 .
28. Orr, W. C., J. L. Males, and N. K. Imes. 1981. Myxedema and obstructive sleep apnea. Am. J. Med. 70: 1061-1066 Rajagopal, K. R., P. H. Abbrecht, S. S. Derderian, C. Pickett, F. Hofeldt, C. J. Tellis, and C. W. Zwillich. 1984. Obstructive sleep apnea in hypothyroidism. Ann. Intern. Med. 101: 491-494 Lin, C., K. Tsan, and P. Chen. 1992. The relationship between sleep apnea syndrome and hypothyroidism. Chest 102: 1663-1667
29. Grunstein, R. R., and C. E. Sullivan. 1988. Sleep apnea and hypothyroidism: mechanisms and management. Am. J. Med. 85: 775-779
30. White, D. P., C. W. Zwillich, C. K. Pickett, N. J. Douglas, L. J. Findley, and J. V. Weil. 1982. Central sleep apnea. Improvement with acetazolamide therapy. Arch. Intern. Med. 142: 1816-1819
31. DeBacker, W. A., J. Verbraecken, M. Willemen, W. Wittesaele, W. DeCook, and P. Van deHeyning. 1995. Central apnea index decreases after prolonged treatment with acetazolamide. Am. J. Respir. Crit. Care Med. 151: 87-91
32. Hackett, P. H., R. C. Roach, G. L. Harrison, R. B. Schoene, and W. J. Mills Jr.. 1987. Respiratory stimulants and sleep periodic breathing at high altitude. Am. Rev. Respir. Dis. 135: 896-898
33. Sharp, J. T., W. S. Druz, V. D’Sousa, and E. Diamond. 1985. Effect of metabolic acidosis upon sleep apnea. Chest 87: 619-624
34. Tojima, H., F. Kunitomo, H. Kimura, K. Tatsumi, T. Kuriyama, and Y. Honda. 1988. Effects of acetazolamide in patients with sleep apnoea syndrome. Thorax 43: 113-119
35. Tantsura L.N., Pilipets E, Use of diacarb in the treatment of children with epilepsy and febrile seizures. Lik Sprava 2005 (5-6) 73-6
36. Whyte, K. F., G. A. Gould, M. A. Airlie, C. M. Shapiro, and N. J. Douglas. 1988. Role of protriptyline and acetazolamide in the sleep apnea/ hypopnea syndrome. Sleep 11: 463-472
37. Findley, L. J., M. Boykin, T. Fallon, and J. Belardinelli. 1988. Plasma adenosine and hypoxemia in patients with sleep apnea. J. Appl. Physiol. 64: 556-561
38. Espinoza, H., R. Antic, A. T. Thorton, and R. D. McEvoy. 1987. The effects of aminophylline on sleep and sleep-disordered breathing in patients with obstructive sleep apnea. Am. Rev. Respir. Dis. 136: 80-84
39. Javaheri, S. T., J. Parker, L. Wexler, J. D. Liming, P. Lindower, and G. A. Roselle. 1996. Effect of theophylline on sleep-disordered breathing in heart failure. N. Engl. J. Med. 335: 562-567
40. Villiger, P. M., C. W. Hess, and W. H. Reinhart. 1993. Beneficial effects of inhaled CO2 in a patient with non-obstructive sleep apnoea. Neurology 241: 45-48 .
41. Wang SJ, Fuh JL, Lu SR., Benign cough headache is responsive to acetazolamide., Neurology. 2000Jul; 55(1):149-50.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)