Камфорная мазь (Camphor ungentum) инструкция по применению
📜 Инструкция по применению Камфорная мазь
💊 Состав препарата Камфорная мазь
✅ Применение препарата Камфорная мазь
📅 Условия хранения Камфорная мазь
⏳ Срок годности Камфорная мазь
Описание лекарственного препарата
Камфорная мазь
(Camphor ungentum)
Основано на официально утвержденной инструкции по применению препарата и подготовлено для электронного издания справочника Видаль 2011 года, дата обновления: 2019.11.25
Владелец регистрационного удостоверения:
Код ATX:
M02AX10
(Прочие препараты)
Лекарственная форма
| Камфорная мазь |
Мазь д/наружн. прим. 10%: банка 25 или 50 г, туба 30 или 40 г рег. №: ЛП-000781 |
Форма выпуска, упаковка и состав
препарата Камфорная мазь
Вспомогательные вещества: вазелин 54 г, парафин твердый нефтяной 8 г, ланолин безводный 28 г.
25 г — банки оранжевого стекла (1) — пачки картонные.
50 г — банки оранжевого стекла (1) — пачки картонные.
30 г — тубы алюминиевые (1) — пачки картонные.
40 г — тубы алюминиевые (1) — пачки картонные.
Фармакологическое действие
Препарат природного происхождения оказывает антисептическое, местнораздражающее, местное, анальгезирующее, и противовоспалительное действия. Возбуждая чувствительные нервные окончания кожи, расширяет кровеносные сосуды и улучшает трофику органов й тканей.
Фармакокинетика
При нанесении на поверхность кожи частично всасывается, подвергается окислению. Продукты окисления соединяются с глюкуроновой кислотой и выводятся почками. Часть камфоры выделяется в неизмененном виде легкими и с желчью. Проницаемость через ГЭБ и плацентарный барьер — высокая; секреция с материнским молоком — высокая.
Показания препарата
Камфорная мазь
- миалгия;
- миозит;
- артралгия;
- ишиас;
- профилактика образования пролежней.
Режим дозирования
Наружно. Небольшое количество мази наносят на область болевых ощущений и легкими движениями растирают 2-3 раза/сут.
Профилактика образования пролежней: обработка кожных покровов 2-3 раза/сут. После применения мази тщательно вымыть руки. Курс лечения — 7-10 дней. Проведение повторных курсов лечения возможно по рекомендации врача.
Побочное действие
Аллергические кожные реакции (крапивница), раздражение кожи, головная боль, головокружение.
Противопоказания к применению
- нарушение целостности кожных покровов или воспалительные заболевания кожи в месте предполагаемого нанесения (в т.ч.
дерматит,экзема); - беременность;
- период лактации;
- возраст до 18 лет (в связи с отсутствием данных);
- повышенная чувствительность.
Применение при беременности и кормлении грудью
Противопоказан при беременности и в период лактации.
Применение у детей
Противопоказан детям до 18 лет.
Особые указания
Следует избегать попадания препарата на открытые раны, в глаза и в слизистые оболочки.
Влияние на способность к управлению транспортными средствами и механизмами
В период лечения необходимо соблюдать осторожность при управлении автотранспортными средствами и занятии другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты, психомоторных реакций
Передозировка
До настоящего времени о случаях передозировки,при применении препарата не сообщалось.
Лекарственное взаимодействие
Не выявлено.
Условия хранения препарата Камфорная мазь
Хранить при температуре от 12° до 15°С, в защищенном от света месте.
Срок годности препарата Камфорная мазь
Срок годности — 4 года.
Не использовать по истечении срока годности, указанного на упаковке.
Условия реализации
Препарат разрешен к применению в качестве средства безрецептурного отпуска.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Камфора
(ЯРОСЛАВСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА, Россия)
Камфорная мазь
(ТУЛЬСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА, Россия)
Камфорная мазь 10%
(ЕКАТЕРИНБУРГСКАЯ ФАРМФАБРИКА, Россия)
Камфорная мазь 10%
(КИРОВСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА, Россия)
Камфорная мазь 10%
(КРАСНОДАРСКАЯ ФАРМФАБРИКА, Россия)
Камфорная мазь 10%
(НОВОСИБИРСКАЯ ФАРМФАБРИКА, Россия)
Камфорная мазь 10%
(ПСКОВСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА, Россия)
Камфорная мазь 10%
(ПЯТИГОРСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА, Россия)
Камфорная мазь 10%
(РОСТОВСКАЯ ФАРМФАБРИКА, Россия)
Камфорная мазь 10%
(СПбНИИВС ФМБА России, Россия)
Все аналоги
Программа лечения Врачи Цены Отзывы
Содержание
- Общие сведения о заболевании
- Причина и механизм развития
- Классификация
- Симптомы
- Первичные признаки
- Явные симптомы
- Когда нужно срочно обращаться к врачу
- Чем опасно заболевание
- Стадии подагрического артрита
- Если подагрический артрит не лечить
- Что делать при обострениях
- Локализации
- Подагрический артрит нижних конечностей
- Подагрический артрит верхних конечностей
- Тофусное поражение позвоночника
- Диагностика
- Лечение подагрического артрита
- Медикаментозное лечение
- Лечение острого приступа артрита
- Мочевая кислота в крови
- Немедикаментозное лечение
- Диета при подагрическом артрите
- Контроль коморбидных заболеваний
- Физиотерапевтические процедуры
- Народные средства
- Хирургическое лечение
- Медикаментозное лечение
- Подход к лечению в клинике «Парамита»
- Общие клинические рекомендации
- Профилактика подагры
- Частые вопросы
В последние годы специалисты отмечают рост заболеваемости подагрой. Лечение далеко не всегда способно предупредить очередной подагрический приступ. Часто это связано с непониманием пациентами необходимости лечения подагрического артрита в состоянии ремиссии, что приводит к хронизации патологического процесса и постепенной утрете функции суставов.
Общие сведения о заболевании
Подагрический артрит – это системное заболевание обмена веществ, связанное с отложением солей мочевой кислоты в суставных и околосуставных тканях. Болеют чаще мужчины после 40 лет. У женщин подагра встречается реже и начинается позже – в постменопаузальном периоде после 50-60 лет. Всего подагрой страдают около 2,5% данных контингентов населения. С возрастом этот процент значительно увеличивается и к 80 годам составляет 9% у мужчин м 6% у женщин. Код по МКБ-10 — М10.
Подагрический артрит коморбиден (часто сочетается) с заболеваниями почек и хронической почечной недостаточностью, сердечно-сосудистыми заболеваниями (стенокардией, высоким АД), сахарным диабетом 2-го типа, ожирением.
Несмотря на то, что лечение этого заболевания разработано, держать под контролем атаки подагры удается далеко не всегда. В основном это происходит из-за непонимания пациентами механизма развития (патогенеза) подагры и отказа или нерегулярного проведения поддерживающей терапии.
Подробнее об артрите, его симптомах и лечении в этой статье.
Причина и механизм развития (этиология и патогенез) заболевания
Причиной подагрического артрита является нарушение пуринового обмена. Пурины – это химические соединения, составляющие основу нуклеиновых кислот, необходимых для образования молекул ДНК и РНК. При распаде клеток пурины разлагаются до мочевой кислоты (МК). Последняя попадает в межклеточное пространство и в плазму крови, соединяется там с натрием, образуя соль – моноурат натрия (МУН).
Повышенное содержание уратов в крови (гиперурикемия — ГУ) может быть следствием генетической предрасположенности (почки не выводят МУН полностью), повышенного артериального давления (АД), употребления большого количества животной пищи, алкоголя.
При избытке уратов, когда они уже не могут растворяться в окружающей жидкости (концентрация МУН более 0,4 ммоль/л), соли кристаллизуются, откладываются в суставных и околосуставных тканях и окружаются белковыми кольцами. Такое образование называется тофусом. Высвобождение МУН из тофуса вызывает иммунологическую реакцию: в синовиальной оболочке и суставной жидкости появляется большое количество нейтрофилов (один из видов лейкоцитов, отвечающих за клеточный иммунитет).
Нейтрофилы заглатывают кристаллы МУН, что вызывает выброс провоспалительных (вызывающих и поддерживающих воспаление) цитокинов и развитие острой воспалительной реакции в синовиальной оболочке. Острые атаки в виде синовитов протекают очень болезненно, но не оставляют после себя каких-либо последствий. Длительное хроническое течение заболевания с частыми повторными атаками приводит к разрушению суставного хряща, разрастанию костной ткани, деформации и нарушению функции сустава. Отложение МУН в почках вызывает снижение их функции.
Факторы, способствующие повышению уратов в крови:
- наличие в рационе большого количества мясных блюд, субпродуктов, яиц, спиртных напитков,
- избыточный вес;
- прием некоторых лекарств – мочегонных, аспирина, никотиновой кислоты, лекарств для снижения АД (Конкор) и др.;
- отравление свинцом;
- усиление распада пуринов при заболеваниях крови, псориазе и др.;
- повышение образования пуринов;
- нарушение функции почек и выведения мочевой кислоты.
Классификация
По причинам возникновения подагрический артрит делится на формы:
- первичную – связанную с наследственными особенностями пуринового обмена м выведением МУН почками;
- вторичную – причиной развития являются какие-то другие заболевания, нарушения питания, вредные привычки и др.
По механизму накопления МУН подагра делится на типы:
- метаболический – повышенная внутренняя выработка пуринов при их нормальном выведении почками;
- почечный – нарушение выведения мочевой кислоты почками;
- смешанный.
По степени тяжести:
- легкое течение – атаки подагрического артрита не чаще 2-х раз в год с поражением не более двух суставов; тофусы единичные не более 1 см в диаметре; осложнений со стороны почек и нарушения суставной функции нет;
- средней тяжести — не более 5 приступов в год с поражением не более 4-х суставов с небольшими изменениями в хрящевой и костной ткани; большое количество мелких тофусов; камни в почках;
- тяжелое – атаки подагрического артрита более 5 раз в год, множественные крупные тофусы и артриты; снижение функции почек.
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови. Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л. Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.
В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Симптомы подагрического артрита особенно выражены в ночное время.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 – 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы – мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни – ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
- появились суставные боли, сопровождающиеся резким покраснением и отеком тканей; повысилась температура тела, появились озноб и недомогание;
- появились сильные приступообразные боли в нижней части спины – приступ мочекаменной болезни;
- суставные боли беспокоят и в межприступный период – признак хронического течения подагрического артрита.
Чем опасно заболевание
Подагрический артрит опасен тем, что может осложниться:
- стойким нарушением суставной функции и инвалидностью;
- нарушением функции почек;
- мочекаменной болезнью;
- тяжелым течением сердечно-сосудистых заболеваний, сахарного диабета.
Стадии подагрического артрита
Подагрический артрит протекает в 4 стадии:
- Бессимптомная — Повышенное содержание МУН в крови без наличия кристаллов и приступов подагры.
- Бессимптомная — повышенное содержание МУН в крови с наличием кристаллов в синовиальной оболочке и суставной жидкости, но без признаков подагрического артрита и наличия тофусов.
- Интермиттирующая — отложение кристаллов МУН в тканях в сочетании с приступами острого подагрического артрита.
- Хроническая тофусная — наличие тофусов в суставных и околосуставных тканях в сочетании с хроническим артритом, разрушением хрящевой ткани, нарушением суставной функции и поражением почек.
Если подагрический артрит не лечить
При подозрении на подагрический артрит следует немедленно обращаться к ревматологу. Заболевание требует лечения, как во время приступа, так и в межприступный период. Основная причина, по которой развитие подагрических атак не удается взять под контроль, — отказ пациентов от проведения лечения в межприступный период, что неизбежно приводит к:
- гиперурикемии – повышению содержания уратов в крови;
- возобновлению приступов подагрического артрита;
- переходу острого подагрического артрита в хронический;
- разрушению суставов и инвалидности;
- тяжелым осложнениям со стороны почек и сердечно-сосудистой системы.
Что делать при обострениях
При появлении сильных суставных болей в сочетании с резким отеком и покраснением тканей, повышением температуры тела, недомоганием, следует:
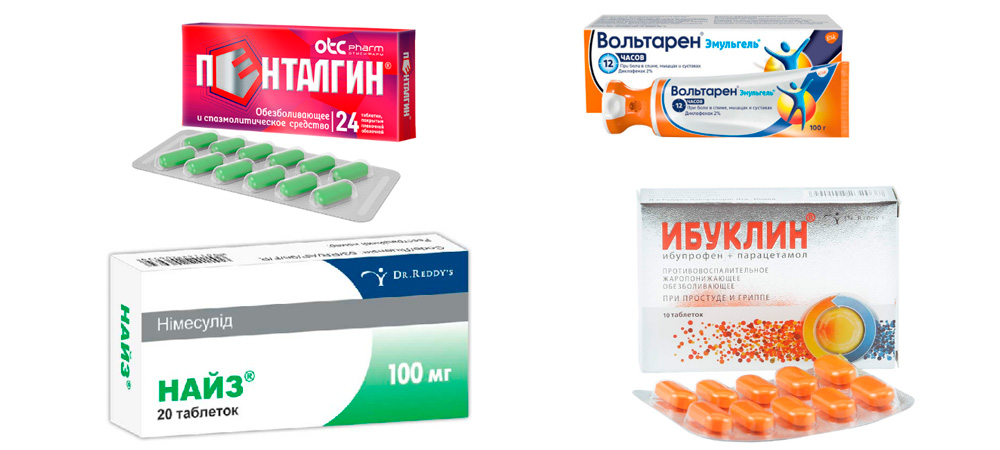
- принять любое успокоительное + лекарство из группы нестероидных противовоспалительных средств (НПВС) – Диклофенак (таблетку внутрь или ректальную свечу), Ибуклин, Найз и др. На кожу над больным суставом нанести мазь или гель из этой же группы (Вольтарен, Пенталгин и др.);
- вызвать врача на дом;
- лечь и принять положение, максимально снижающее боль в суставах.
Локализации
При подагре чаще всего развивается подагрический артрит суставов нижних конечностей. Могут быть и другие локализации, в том числе, поражение суставов верхних конечностей. Для подагры также характерно асимметричные суставные поражения.
Подагрический артрит нижних конечностей
При первичной подагрической атаке в патологический процесс в половине случаев вовлекается 1-ый плюснефаланговый сустав стопы. И даже если этот сустав не поражается самым первым, в дальнейшем в нем все равно развивается подагрический артрит. Околосуставные ткани отекают, кожа краснеет. В дальнейшем на тыльной поверхности стопы появляются мелкие и крупные тофусы.
Подагрический артрит голеностопного сустава встречается реже, в большинстве случаев это происходит при повторных атаках. Голеностоп воспаляется, отекает и краснеет, воспаление переходит на пятку. Возникает сильная боль и невозможность наступить на стопу.
Колено поражается часто, поражения асимметричные, часто сочетаются с поражение м 1-го плюснефалангового и локтевого суставов. Сильные боли, отек и покраснение сочетаются вначале с нарушением функции конечности из-за болей, но при длительном течении подагры происходит суставная деформация и анкилоз (неподвижность).
Тазобедренный подагрический артрит встречается редко, покраснение и отек не так заметны под мощным слоем мышц и связок. Но боли могут быть сильные.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит верхних конечностей
Мелкие суставные сочленения кисти и пальцев воспаляются часто, при этом пальцы делаются похожими на сосиски. Боли, воспаление и отек очень сильные. На тыле кисти появляются крупные тофузы.
Не менее часто поражается локоть. Поражения асимметричные и часто сочетаются с вовлечением мелких суставчиков кисти и стопы. На разгибательной поверхности плеча и предплечья появляются мелкие и крупные тофусы.
Плечевой подагрический артрит развивается гораздо реже, но протекает болезненно. Отек и покраснение не выражены, на сгибательной поверхности плеча появляются тофусы.
Тофусное поражение позвоночника
В середине 50-х годов прошлого века было впервые выявлено поражение позвоночника при подагре. При этом происходит разрастание тофусов в мягких тканях и суставах позвоночника с разрушением их структур.
Чаще всего поражается поясничный отдел, затем – шейный. В спине появляются боли, которые часто принимаются за симптомы остеохондроза. При разрушении позвонков и сдавливании спинномозговых нервов и спинного мозга появляются неврологические симптомы. При поражении шейного отдела – это парезы и параличи верхних конечностей, корешковые боли.
При поражении пояснично-крестцового отдела может осложняться сдавливанием конечного отдела спинного мозга – конского хвоста. При этом нарушается функция органов малого таза – происходит непроизвольное мочеиспускание, дефекация, нарушения потенции.
Диагностика
Несмотря на то, что подагрический артрит имеет ярко выраженную симптоматику, правильный диагноз при первой атаке удается поставить только 10% больных. В остальных случаях выставляется диагноз других видов артритов. Диагностическими критериями подагры являются:
- острый артрит 1-го пальца стопы;
- наличие крупных и мелких тофусов;
- повышенное содержание мочевой кислоты в крови;
- выявление кристаллов МУН в суставной жидкости и тканях.
При выявлении не менее двух критериев диагноз подагрического артрита считается достоверным.
Лабораторные исследования:
- общий анализ крови – признаки воспаления;
- биохимический анализ крови – содержание мочевой кислоты более 0,32 ммоль/л; повышение уровня С-реактивного белка (признак воспалительной реакции);
- общий анализ мочи;
- исследование синовиальной жидкости методом поляризационной микроскопии – выявление кристаллов МУН и большого количества лейкоцитов.
Инструментальные исследования:
- УЗИ суставов – выявление кристаллов МУН на поверхности хряща и тофусов;
- рентгенография суставов – на ранних стадиях изменений нет; на поздних выявляются костные изменения;
- компьютерная томография (КТ) – выявляет наличие изменений в области позвоночника.
Лечение подагрического артрита
Целью лечения подагрического артрита является улучшение исходов заболевания. Для этого применяются в основном медикаментозные методы лечения. Немедикаментозные методы имеют вспомогательное значение.
Медикаментозное лечение
Основными задачами медикаментозного лечения подагрического артрита являются:
- снятие воспалительных явлений и болей при остром артрите;
- предупреждение приступов артрита путем снижения содержания мочевой кислоты в крови.
Лечение острого приступа артрита
В купировании приступа подагрического артрита используют препараты:
- Колхицин — сухой экстракт семян безвременника осеннего. Выпускается в таблетках. Эффективен в первые 12 часов от начала подагрического приступа. Результатом его применения является устранение отека и боли. Назначают препарат в небольших дозировках. Суточная доза делится на несколько приемов. Сначала назначают большую часть суточной дозы, зачтем через час – меньшую. При необходимости прием можно повторить несколько раз в день. Через сутки после начала приступа минимальными дозировками не обойтись, их увеличивают, что способствует проявлению побочных эффектов, главным образом, со стороны ЖКТ. Все дозировки подбираются врачом.
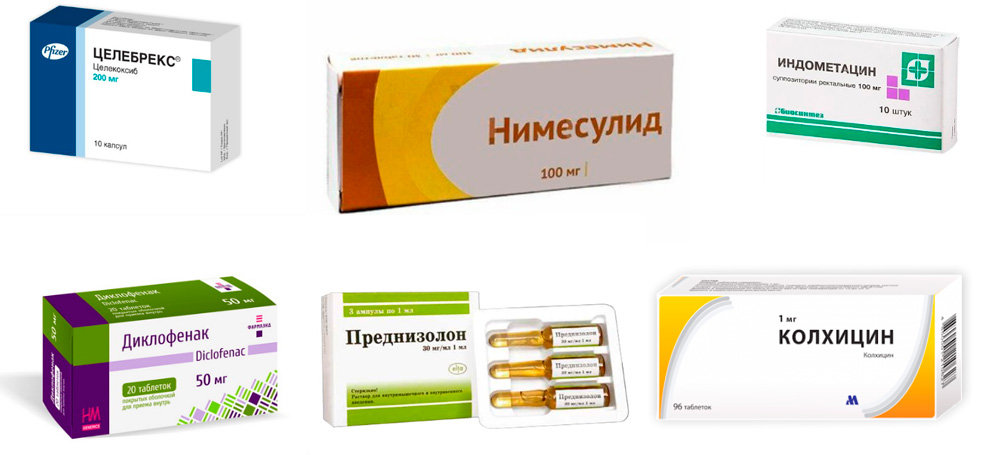
- Нестероидные противовоспалительные средства (НПВС) – снимают воспаление, боль и отек. Эти лекарства делятся на 2 группы: неселективные и селективные. Неселективные или НПВС 1-го поколения подавляют действие биологически активных веществ – простагландинов, поддерживающие воспалительные процессы. Но действуют они не избирательно, подавляя также действие простагландинов, защищающих слизистую оболочку желудка. Поэтому такие препараты, как Диклофенак, Индометацин, Ибупрофен имеют побочные эффекты со стороны желудочно-кишечного тракта (ЖКТ). Тем не менее, некоторым пациентам они подходят и их достаточно часто назначают, как внутрь, так и внутримышечно. Селективные НПВС (Нимесулид, Эторикоксиб, Целекоксиб) относятся ко второму поколению. Они действуют избирательно на провоспалительные простагландины и почти не оказывают воздействия на ЖКТ. Подбор препарата осуществляется индивидуально, в соответствии с особенностями организма пациента.
- Глюкокортикоидные гормоны (ГК) – быстро снимают воспаление, боль и отек, но подходят не всем, так как могут повышать артериальное давление, сахар крови и вызывать обострение язвенной болезни. Назначают короткими курсами внутрь (Преднизолон), внутримышечно (Бетаметазон), в виде внутрисуставных инъекций. В настоящее время стараются применять преимущественно препараты группы НПВС и только при наличии противопоказаний для их применения используют ГК.
- Канакинумаб (торговое название Иларис) — моноклональные антитела к интерлейкину-1бета (ИЛ-1b). ИЛ-1b – это информационные белковые молекулы (цитокины), отвечающие за реакцию воспаления. Антитела связываются с ИЛ-1b и нейтрализуют его действие, что приводит к устранению воспаления и боли. Канакинумаб применяют в индивидуально подобранной дозировке пациентам, имеющим противопоказания к применению Колхицина, НПВС и ГК.
Снижение содержания мочевой кислоты в крови в межприступный период
Вне приступов пациентам, страдающим подагрическим артритом, назначают длительные курсы уратснижающей терапии (УСТ), понижающие содержание мочевой кислоты (МК) в сыворотке крови, предупреждающие образование кристаллов МК в тканях. При низком содержании МК в крови уже имеющиеся в тканях кристаллы постепенно рассасываются. При наличии хронического подагрического артрита, тофусов содержание МК снижают до минимального (ниже 0,3 ммоль/л), что способствует ускоренному устранению тофусов. При отсутствии тофусов допустимо содержание МК равное 0,36 ммоль/л.
Для уратснижающей терапии при подагрическом артрите применяют следующие группы лекарственных препаратов:
- Группа средств, нарушающих образование мочевой кислоты. Они подавляют действие фермента, участвующего в образовании МК. При их назначении необходим постоянный контроль содержания МК в сыворотке крови. К таким лекарствам относятся:
- Аллопуринол – препарат, применяющийся для лечения подагры более 50 лет. Назначается длительными курсами через 2 недели после окончания подагрического приступа с небольших доз, которые постепенно доводят до необходимых. Иногда дает побочные эффекты со стороны почек, печени, тяжелые аллергические кожные реакции. На начальном этапе лечения часто вызывает обострение подагрического артрита, поэтому его комбинируют с назначением НПВС.
- Фебуксостат (торговые названия – Аденурик, Азурикс) – более современный препарат этой группы, действует избирательно только на один фермент, участвующий в синтезе МК. Другие ферменты не подавляет, поэтому имеет меньше побочных эффектов. Действует мягко и эффективно. Дозы подбираются индивидуально и вначале лечения сочетают с применением НПВС.
- Препараты, усиливающие выведение МК через почки. Назначаются при непереносимости лекарств первой группы или неэффективности их применения:
- Пробенецид – назначается длительными курсами, противопоказан при наличии камней в почках.
- Ферменты, отсутствующие у человека, способные снижать содержание МК в крови. Фермент уриказа присутствует в крови некоторых млекопитающих и снижает содержание в крови МК, но в крови человека его нет. Генно- инженерным способом из бактерий был изготовлен препарат расбуриказа (рекомбинантная бактериальная уриказа), которая применяется при подагрическом артрите, если другими способами снизить МК в крови не удается. Недостатком препарата является повышенная аллергенность, поэтому применяется он строго по показаниям.
Пегуриказа – это уриказа с полиэтиленгликолем, который подавляет повышенную аллергенность. Более современный препарат, но он также применяется строго по показаниям.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Немедикаментозное лечение
Данный вид лечения включает в себя:
- диету;
- контроль за течением коморбидных (часто сочетающихся с подагрой и отягощающих ее течение) заболеваний;
- физиотерапевтические процедуры;
- народные средства.
Диета при подагрическом артрите
Пациенты, страдающие подагрическим артритом, не должны употреблять продукты, богатые пуриновыми основаниями. Но последние исследования установили, что отрицательное воздействие оказывают только продукты животного происхождения. Это жирное красное мясо, субпродукты (печень, почки, сердце, мозги), крепкие мясные бульоны, консервы из рыбы в масле, мясные консервы и паштеты.
Напротив, растительные продукты, содержащие пуриновые основания не должны полностью исключаться из рациона. Это орехи, горох, фасоль, чечевица, бобовые, какао и кофе. Очень полезны молочно-растительные диеты с нежирными молочными продуктами, разнообразными овощами и фруктами. Особенно полезны продукты, богатые витамина С, который способствует выведению мочевой кислоты.
Из рациона следует исключить алкоголь: крепкие спиртные напитки и пиво, в том числе, безалкогольное. Разрешается только небольшое количество сухого вина. Не следует употреблять сладости, сдобу и особенно сладкие газированные напитки. Необходимо также отказаться от курения.
Контроль за течением коморбидных заболеваний
С подагрическим артритом часто сочетаются и отягощаю его течение ожирение, сахарный диабет, сердечно-сосудистые и почечные заболевания.
Ожирение требует постоянного контроля массы тела. Это соблюдение диеты с пониженной калорийностью суточного рациона, подвижный образ жизни, курсы лечебной гимнастики.
Сахарный диабет также требует постоянного наблюдения, лабораторного контроля и поддерживающего лечения.
Частыми сопутствующими заболеваниями при подагрическом артрите бывают также артериальная гипертензия (стабильно высокое АД) и ишемическая болезнь сердца с приступами стенокардии. В настоящее время имеются лекарственные препараты, позволяющие стабилизировать состояние таких больных, но для этого необходимо постоянно наблюдение кардиолога.
Осложняет течение подагрического артрита и любая почечная патология. Ее также нужно наблюдать и лечить.
Физиотерапевтические процедуры
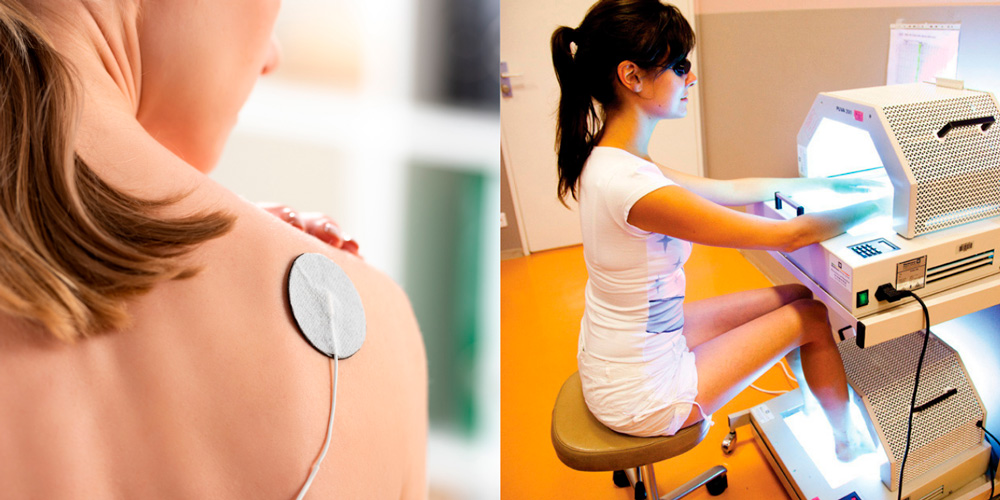
Физиолечение является дополнительным методом лечения подагрического артрита. В период подагрической атаки назначают электрофорез с глюкокортикоидными гормонами и ультрафиолетовое облучение пораженной области.
В период ремиссии назначают курсы магнито- и лазеротерапии, улучшающие микроциркуляцию крови и восстанавливающие измененные суставные ткани.
При отсутствии подагрических атак в течение полугода можно проводить санаторно-курортное лечение. Подойдут санатории Кавказский Минеральных Вод и Крыма.
О других методах лечения артрита читайте в этой статье.
Народные средства
Чтобы снять воспаление, отек и боль при подагрической атаке, народная медицина рекомендует компрессы с активированным углем. Раньше для этой цели использовали древесный уголь, сегодня достаточно взять 50 таблеток активированного угля, растолочь, развести водой до консистенции домашней сметаны, ввести столовую ложку растительного масла, перемешать и нанести на воспаленный участок, сверху приложить салфетку, компрессную бумагу, вату, прибинтовать и оставить на всю ночь. Отлично снимает воспаление, отек, уменьшает болевые ощущения.
Хирургическое лечение
При крупных тофусах, которые часто нагнаиваются и сдавливают окружающие ткани, нарушая их функцию, проводят их удаление.
Хирургические операции, направленные на восстановление функции сустава, проводятся строго по показаниям, при разрушении хрящевой такни, разрастании костной ткани с суставной деформацией и утратой функции конечности. При полном разрушении сустава проводится его замена на искусственный (эндопротезирование).
Подход к лечению подагрического артрита в клинике «Парамита»
В нашей клинике разработана уникальная методика лечения подагрического артрита. Применяются два противоположных подхода к выявлению и лечению этого заболевания. Прежде всего, проводится тщательное клиническое, лабораторное и инструментальное обследование пациента. После установления окончательного диагноза и сопутствующих заболеваний, назначается индивидуально подобранное комплексное лечение, включающее:
- современные западные методики, в том числе с применением новейших лекарственных препаратов; это позволяет устранить воспаление и боли при подагрической атаке и поддерживать нужный уровень мочевой кислоты в сыворотке крови в межприступный период;
- традиционные восточные методики, оказывающие регулирующее воздействие на организм в целом и на очаг воспаления; методики позволяют устранить боль уже после первого сеанса; после курса лечения пациент ощущает прилив сил и полное обновление.
Проведенный курс лечения и правильно подобранная уратснижающая терапия позволяет пациенту надолго (в большинстве случаев до конца жизни) забыть о приступах подагры. Более подробную информацию о лечении в клинике вы сможете получить на нашем сайте.
Общие клинические рекомендации пациентам с подагрическим артритом
Всем больным, страдающим подагрой, рекомендуется:
- соблюдать диету, вести подвижный образ жизни;
- выполнять все назначения врача, в том числе принимать назначенные уратснижающие лекарства;
- следить за своим весом;
- лечить сопутствующие заболевания: сахарный диабет, ожирение, стенокардию, высокое АД, хронические заболевания почек.
Профилактика подагры
Подагра чаще всего связана с наследственными особенностями обмена. Не есть также факторы, предрасполагающие к развитию этого заболевания. Если устранить их влияние, то, даже имея отягощенную наследственность, можно значительно снизить риск развития заболевания. Для этого нужно выполнять следующие рекомендации:
- не переедать, снизить калорийность суточного рациона, не употреблять субпродуктов, красного мяса, алкоголя, бросить курить;
- избавиться от избыточного веса;
- прием любых лекарств согласовывать с врачом – некоторые из них повышают концентрацию мочевой кислоты (диуретики, никотинка, ацетилсалициловая кислота и др.);
- регулярно лечить хронические заболевания: сахарный диабет, ожирения, почечные и сердечно-сосудистые заболевания;
- мужчинам после 40 лет, а женщинам после 50 лет периодически проверять содержание мочевой кислоты в крови.
Частые вопросы по заболеванию
Можно ли получить инвалидность?
Какой врач лечит?
Какие прогнозы обычно дают врачи?
При правильном систематическом лечении под контролем врача прогноз благоприятный.
Подагрический артрит требует постоянного наблюдения ревматолога, проведения уратснижающей терапии, соблюдения диеты и всех рекомендаций врача. Если правильно лечиться, то можно навсегда забыть о подагрических атаках. Врачи клиники «Парамита» имеют большой опыт в лечении подагры. Обращайтесь!
Литература:
- Федорова А. А., Барскова В. Г., Якунина И. А., Насонова В. А. Кратковременное применение глюкокортикоидов у больных затяжным и хроническим подагрическим артритом. Ч. III. Частота развития нежелательных реакций // Научно-практическая ревматология. 2009; № 2. С. 38–42.
- Елисеев М. С. Подагра. В кн.: Российские клинические рекомендации. Ревматология / Под ред. Е. Л. Насонова. М.: ГЭОТАР-Медиа, 2017. С. 372–385.
- Rainer T. H., Cheng C. H., Janssens H. J., Man C. Y., Tam L. S., Choi Y. F. Oral prednisolone in the treatment of acute gout: a pragmatic, multicenter, double-blind, randomized trial // Ann Intern Med. 2016; 164 (7): 464–471.
- Reinders M., van Roon E., Jansen T., Delsing J., Griep E., Hoekstra M. et al. Efficacy and tolerability of urate-lowering drugs in gout: a randomised controlled trial of benzbromarone versus probenecid after failure of allopurinol // Ann Rheum Dis. 2009; 68: 51–56.
Оценка читателей
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.АллергияАллергия на холодДерматитПри аллергии
Содержание статьи
- Для чего применяют
- Считается ли гормональным препаратом
- Показания к применению
- Состав
- Комфодерм крем для детей
- Аналоги
- Что лучше в сравнении с «Комфодерм»
Красная кожа, зуд и раздражение… В такие моменты раздражение нарастает не только на коже. А еще и доктор выписал незнакомую мазь, которую и применять то страшно. В статье мы расскажем про мазь «Комфодерм»: для чего ее применяют, какие у нее имеются аналоги, что входит в состав и применяют ли для детей.
Для чего применяют
Мазь применяется против покраснения и зуда. Обладает деликатным лечением аллергии на коже лица, дополнительно увлажняя кожу.
Считается ли гормональным препаратом
Мазь «Комфодерм» считается гормональным препаратом. У нее выраженный терапевтический эффект в сравнении с негормональными препаратами. Однако у таких средств присутствуют свои недостатки. Проявляются они в привыкании и в возможных побочных эффектах. Да, гормональные мази быстрее справляются с симптоматическим лечением, в отличие от негормональных препаратов. При этом применение должно строго соблюдаться в соответствии со схемой.
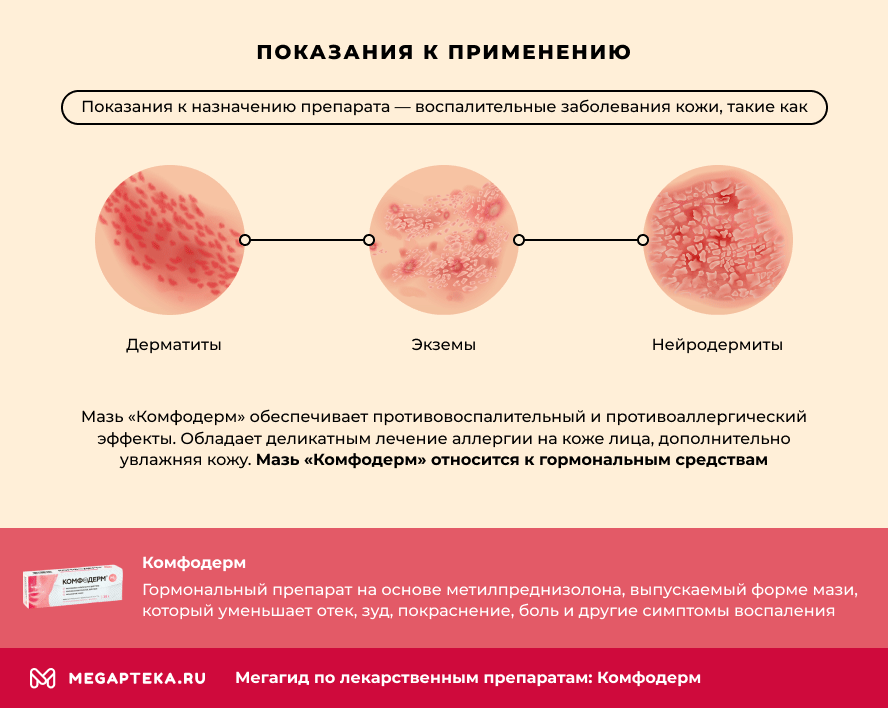
Показания к применению
Показания к назначению препарата — воспалительные заболевания кожи, такие как:
- Дерматит (атопический; аллергический; контактный).
- Экзема (детская; истинная; микробная; профессиональная; дисгидротическая).
- Нейродермит.
Эти заболевания хорошо поддаются лечению компонентом, входящим в состав мази «Комфодерм».
Состав
В составе мази главным компонентом выступает — метилпреднизолона ацепонат. Он считается глюкокортикостероидным гормоном для местного применения. Он подавляет воспаление и аллергические реакций на коже. Вспомогательными компонентами выступают: вазелин, жидкий парафин, масло семян обычной клещевины, белый пчелиный воск.
Комфодерм крем для детей
Мазь и крем для детей применяют только с 4-х месячного возраста. Крем носит название «Комфодерм К».
Аналоги
Препаратами с аналогичным содержанием основного активного вещества, являются:
- «Метилпреднизолона ацепонат» — страна производителя Россия;;
- «Адвантан» — страна производителя Дания.
Что лучше в сравнении с «Комфодерм»
Чем отличаются «Комфодерм» и «Комфодерм К»
Главное отличие этих препаратов — это форма выпуска. Первый препарат выпускается в виде мази, второй — крем. У них в составе одинаковый основной компонент. Но за счет того, что форма выпуска у них разная, то и состав второстепенных компонентов будет изменен. Еще одно отличие у этих лекарств, это то, что мазь наносят на мокнущие воспаленные участки, а крем — только на сухие.
Чем отличается «Комфодерм» и «Адвантан»
Эти два препарата считаются идентичными по структуре. Поэтому терапевтические свойства у них одинаковы, также как и показания, и противопоказания.
Что лучше: «Комфодерм» или «Акридерм»
По своим свойствам оба препарата дают одинаковый терапевтический эффект. В составе основного активного вещества стоят разные компоненты. Отсюда и их различие в показаниях к применению. У «Акридерм» список заболеваний немного шире, чем у «Комфодерм». В него помимо дерматитов аллергического происхождения и экземы добавляется псориаз, красный плоский лишай и неаллергические дерматиты.
Мазь «Комфодерм» обеспечивает противовоспалительный и противоаллергический эффекты. Обладает деликатным лечение аллергии на коже лица, дополнительно увлажняя кожу. Мазь «Комфодерм» относится к гормональным средствам.
Показаниями к применению являются воспалительные и аллергические заболевания кожи. В составе мази основным компонентом выступает — метилпреднизолона ацепонат. Он является глюкокортикостероидным гормоном для местного применения. Мазь и крем для детей можно применять только с 4-х месячного возраста.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Боль в спине, шее, суставах является ведущим симптомом при заболеваниях опорно-двигательного аппарата и относится к наиболее частой причине обращения к врачу. В лечении скелетно-мышечных болей наиболее часто применяются нестероидные противовоспалительные средства (НПВС). В практической деятельности врача, занимающегося лечением болевых синдромов, определяющим критерием выбора лекарственного средства является его анальгетическая эффективность, индивидуальная непереносимость, вероятность возникновения осложнений или побочных эффектов [1, 3].
Применение НПВС внутрь или парентерально часто сопровождается у пациентов развитием побочных эффектов и осложнений, в первую очередь со стороны желудочно-кишечного тракта, почек, центральной нервной системы. Возможность применять лекарственные средства местно (наружно) позволяет доставлять активное вещество максимально близко к источнику болевого ощущения, не вызывая системного воздействия, что значительно уменьшает риск развития побочных эффектов и осложнений.
В настоящее время арсенал препаратов для местного применения, содержащих НПВС, при заболеваниях опорно-двигательного аппарата достаточно широк, в том числе в связи с выпуском одних и тех же препаратов разными производителями под разными (патентованными) названиями.
Все НПВС для местного применения можно разделить на следующие группы по основному действующему лекарственному веществу, входящему в состав многокомпонентных или комбинированных препаратов [2].
1. Действующее вещество — диклофенак.
- Препараты монокомпонентного состава:
— Вольтарен Эмульгель.
— Дикловит.
— Диклак.
— Диклобене.
— Диклонат П гель.
— Диклоран.
— Диклофенак.
— Диклофенак-Акри.
— Мазь Ортофена. - Препараты комбинированного состава, содержащие диклофенак:
— Диклофенакол.
— Диклоран плюс.
2. Действующее вещество — ибупрофен.
-
— Нурофен гель.
— Долгит.
— Долгит крем.
3. Действующее вещество — индометацин.
- Препараты монокомпонентного состава:
— Индометацин.
— Индометацин Софарма мазь.
— Индометацин-Акри. - Препараты комбинированного состава, содержащие индометацин:
— Индовазин.
4. Действующее вещество — кетопрофен.
-
— Артрозилен.
— Быструмгель.
— Кетонал.
— Кетопрофен Врамед.
— Фастум.
— Феброфид.
— Флексен.
5. Действующее вещество — нимесулид.
-
— Найз.
6. Действующее вещество — пироксикам.
-
— Финалгель.
Основным механизмом действия препаратов монокомпонентного состава с действующим веществом диклофенаком является неселективное ингибирование активности циклооксигеназы (ЦОГ): ЦОГ-1 и ЦОГ-2, что приводит к нарушению метаболизма арахидоновой кислоты и подавлению синтеза простагландинов в очаге воспаления. При наружном применении данных препаратов возникают ослабление болей в месте их нанесения, уменьшение отечности и увеличение объема движений в пораженных суставах.
Показаниями для применения служат болевой синдром при воспалительных и дегенеративных заболеваниях суставов и позвоночника, ревматических поражениях мягких тканей, посттравматическом болевом синдроме, невралгии.
Побочные действия могут наблюдаться в виде местных кожных проявлений, при длительном применении препаратов возможны резорбтивное действие и развитие системных реакций (крапивница, бронхоспазм, ангионевротический отек).
Противопоказаниями для применения являются язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения, нарушение кроветворения, нарушение целостности кожных покровов, беременность, лактация, возраст до 6 лет, повышенная чувствительность к диклофенаку.
При сочетании диклофенака с ментолом в препарате Диклофенакол также дополнительно оказывается местное раздражающее и слабовыраженное анальгезирующее действие.
При сочетании диклофенака с метилсалицилатом, ментолом, льняным маслом в препарате Диклоран плюс противовоспалительное и анальгетическое действие диклофенака усиливается вторым препаратом из группы НПВС — метилсалицилатом, а также a-линоленовой кислотой, входящей в состав льняного масла; ментол оказывает местное раздражающее и слабовыраженное анальгезирующее действие.
Основным фармакологическим эффектом препаратов с действующим веществом ибупрофеном является местное анальгезирующее и противовоспалительное действие, механизм которого связан с торможением синтеза простагландинов за счет неселективного блокирования фермента ЦОГ.
Показаниями к применению являются миалгии, боли в спине, артриты, повреждения и растяжения связок, спортивные травмы, невралгии.
Побочные эффекты чаше всего отмечаются в виде небольшого покраснения кожи, жжения или покалывания. Системные реакции в виде аллергических реакций и бронхоспазма возникают чрезвычайно редко.
Противопоказанием к применению являются «аспириновая» астма, возраст до 12 лет, повышенная чувствительность к компонентам препарата. С осторожностью препарат применяют при сопутствующих заболеваниях печени и почек, желудочно-кишечного тракта, крапивнице, рините, беременности и лактации.
Основным фармакологическим эффектом препаратов монокомпонентного состава с действующим веществом индометацином является местное выраженное противовоспалительное и анальгетическое действие за счет неселективного блокирования фермента ЦОГ и подавления синтеза простагландинов. Показаниями к применению служат болевой синдром и местные воспалительные реакции при ревматоидных заболеваниях, острых скелетно-мышечных болях, подагре, невралгиях.
Побочные эффекты наблюдаются в виде местных кожных реакций (гиперемия, шелушение, крапивница и др.). Системные реакции в виде диспепсии, тошноты, головокружения, атаксии возможны при длительном, более 10 дней, применении либо при нанесении препарата на большой участок кожных покровов.
Препарат противопоказан при желудочно-кишечных заболеваниях, заболеваниях почек, центральной нервной системы, инфекционных заболеваниях, в период беременности и лактации, не назначается детям.
При сочетании индометацина с троксерутином в препарате Индовазин дополнительно оказывается местное противоотечное и ангиопротекторное действие.
Основным механизмом действия препаратов с действующим веществом кетопрофеном (производное пропионовой кислоты) является подавление активности ЦОГ-1 и ЦОГ-2, регулирующей синтез простагландинов. Противовоспалительная и анальгезирующая активность кетопрофена сходна с таковой индометацина и выше активности ибупрофена в 20 раз. Кетопрофен обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны, вызывает значительное торможение активности нейтрофилов у больных с ревматоидным артритом, подавляет агрегацию тромбоцитов.
Показаниями к применению являются острые и хронические воспалительные и дегенеративно-дистрофические заболевания опорно-двигательного аппарата, травмы.
Побочные действия наблюдаются в виде гиперемии кожи в месте нанесения препарата, фотосенсибилизации пурпуры. При длительном применении редко возможны системные реакции: боли в животе, рвота, астения, транзиторная дизурия.
Противопоказан к применению у пациентов с экземой, инфицированными ранами, у детей до 12 лет, при индивидуальной непереносимости препарата. С осторожностью возможно применение при беременности и в период лактации.
Основным механизмом действия препаратов с действующим веществом нимесулидом является селективное подавление активности ЦОГ-2, регулирующей синтез простагландинов. Нимесулид обратимо ингибирует синтез простагландина Е2 как в области воспаления, так и в восходящих путях ноцицептивой системы. Подавляет агрегацию тромбоцитов, высвобождение гистамина и фактора некроза опухоли a, обладает антиоксидантной активностью. Препарат хорошо переносится при длительной терапии. При местном применении вызывает уменьшение или исчезновение болей в месте нанесения геля, уменьшает отечность, утреннюю скованность суставов, способствует увеличению объема движений.
Показаниями к применению служат воспалительные заболевания с болевым синдромом умеренной интенсивности: заболевания опорно-двигательного аппарата, в том числе артриты, остеохондроз, остеоартроз, артралгии, миалгии, бурситы, травматические повреждения.
Побочные эффекты связаны с местными реакциями при нанесении геля — зуд, крапивница, шелушение, преходящее изменение цвета кожи — и не требуют отмены препарата.
Противопоказания: дерматозы, инфекции кожи в области применения геля, возраст до 2 лет, повышенная чувствительность к препарату, беременность и лактация.
Основным механизмом действия препаратов с действующим веществом пироксикамом является подавление синтеза простагландинов вследствие неселективного ингибирования ферментов ЦОГ-1 и ЦОГ-2. Применение препарата уменьшает отек, воспаление, мышечную и суставную боль, не вызывает сухости кожи.
Показаниями к применению является болевой синдром при спортивных травмах, анкилозирующем спондилоартрите, остеоартрозе, плечелопаточном периартрозе, тендините.
Побочные эффекты связаны с местными реакциями и проявляются в виде покраснения и шелушения, местного зуда, крапивницы.
Противопоказаниями для применения служат почечная недостаточность, возраст до 14 лет, беременность, индивидуальная непереносимость препарата.
Литература
- Гусев Е. И., Дробышева Н. А., Никифоров А. С. Лекарственные средства в неврологии. М., 1998.
- Справочник Видаль. Лекарственные препараты в России: Справочник. М.: АстраФармСервис, 2007.
- Лоуренс Д. Р., Бенитт П. Н. Клиническая фармакология: в 2 т./ пер. с англ. М.: Медицина, 1991.
Л. Е. Корнилова, кандидат медицинских наук
Е. Л. Соков, доктор медицинских наук, профессор
РУДН, Клиника лечения боли, ГКБ № 64, Москва
Какие мази от дерматита лучшие: гормональные или негормональные, и есть ли альтернатива
5 апреля 2020
Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
Гормональные средства могут претендовать на звание лучших мазей от дерматита, но только в плане эффективности. Да, они быстрее помогают справиться с симптомами заболевания, нежели негормональные. Но при этом они могут оказывать кратковременный эффект, требуют очень строгого соблюдения схемы лечения, имеют побочные эффекты и большой список противопоказаний, который включает:
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
5 апреля 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович