Ласмидитан
Lasmiditan
Фармакологическое действие
Ласмидитан — антимигреневое средство, агонист рецептора серотонина 5-HT1F.
Механизм действия
Ласмидитан обладает высоким сродством к рецептору 5-HT1F. Ласмидитан, по-видимому, оказывает свой терапевтический эффект при лечении мигрени посредством агонистических эффектов на рецептор 5-HT1F, однако точный механизм действия неизвестен.
Доклинические токсикологические исследования на мышах не выявили признаков канцерогенеза, мутагенеза или нарушения фертильности при концентрациях в плазме, значительно превышающих концентрации, наблюдаемые у людей.
Фармакокинетика
Всасывание
После перорального приёма ласмидитан быстро абсорбируется с TCmax (время достижения максимальной концентрации в плазме крови) порядка 1,8 часа. У пациентов с мигренью абсорбция или фармакокинетика ласмидитана не отличались во время приступа мигрени по сравнению межприступным периодом.
Совместный приём ласмидитана с пищей с высоким содержанием жиров повышал Cmax (максимальная плазменная концентрация) и AUC (Area under the plasma drug concentration-time curve — площадь под кривой «концентрация-время») для ласмидитана на 22 % и 19 % соответственно и увеличивал TCmax на 1 час.
Распределение
Связывание ласмидитана с белками плазмы крови человека составляет 55–60 %.
Выведение
Период полувыведения (T½) ласмидитана составляет приблизительно 5,7 ч. При ежедневном приёме накопление ласмидитана не наблюдалось. Почечная экскреция — незначительный путь клиренса ласмидитана.
Биотрансформация
Ласмидитан подвергается печёночному и внепеченочному метаболизму, главным образом, ферментами не-CYP. Следующие ферменты не участвуют в метаболизме ласмидитана: МАО-А, МАО-В, флавинмонооксигеназа 3, редуктаза CYP450, ксантиноксидаза, алкогольдегидрогеназа, альдегиддегидрогеназа и альдо-кеторедуктазы. Ласмидитан также метаболизируется до М7 (окисление в пиперидиновом кольце) и М18 (комбинация путей М7 и М8). Эти метаболиты считаются фармакологически неактивными.
Экскреция
Выявление неизменённого ласмидитана в моче было низким и составляло приблизительно 3 % от введённой дозы. Метаболит S-M8 составлял примерно 66 % дозы в моче.
Показания
Лечение мигрени с или без ауры у взрослых.
Противопоказания
Гиперчувствительность к ласмидитану.
Беременность и грудное вскармливание
Применение при беременности
Категория действия на плод по FDA — N.
Адекватных и строго контролируемых исследований по безопасности применения ласмидитана при беременности не проведено.
Наличие активной мигрени в период беременности не влияет на течение самой беременности и развитие плода, однако повышает риск преэклампсии и гестационной артериальной гипертензии.
Экспериментальные исследования, проведённые на животных, при введении ласмидитана во время органогенеза выявили увеличение частоты аномалий развития плода, повышение смертности эмбриона и потомства, снижение массы тела плода, при воздействии на беременных животных в дозах эквивалентных меньшему (кролики) и большему (крысы) значению относительно максимально рекомендованных для человека.
В случае наступления беременности, отсутствия менструации или при подозрении на возможную беременность пациентка должна сообщить об этом своему лечащему врачу.
Применение в период грудного вскармливания
Специальных исследований по безопасности применения ласмидитана в период грудного вскармливания не проведено.
Неизвестно, выделяется ли ласмидитан с грудным человеческим молоком.
Экспериментальные исследования показали выделение ласмидитана в молоко лактирующих животных (крысы).
Применение при нарушениях функции печени
У пациентов с лёгкой и средней степенью тяжести печёночной недостаточности (класс A и B по классификации Чайлд-Пью) — коррекция дозы не требуется.
Пациенты с печёночной недостаточностью тяжёлой степени тяжести (класс С по классификации Чайлд-Пью) — не рекомендуется.
Применение при нарушениях функции почек
Лёгкая, умеренная или тяжёлая почечная недостаточность — коррекция дозы не требуется.
Применение в детском возрасте
Эффективность и безопасность у детей и подростков не установлены.
Применение у пожилых пациентов
Как правило, начальная доза в нижней части диапазона доз для пожилых пациентов.
Головокружение возникало чаще у пациентов в возрасте старше 65 лет (19 % против 2 % в группе плацебо) по сравнению с пациентами в возрасте до 65 лет (14 % против 3 % в группе плацебо).
Более значительное повышение систолического артериального давления также наблюдалось у пациентов в возрасте >65 лет по сравнению с лицами в возрасте <65 лет.
Способ применения и дозы
Перорально (внутрь).
50 мг, 100 мг или 200 мг в сутки. Не следует принимать более одной дозы в сутки.
Безопасность лечения в среднем >4 приступов мигрени за 30 дней не установлена.
Побочные действия
Определение частоты побочных эффектов: очень часто (≥1/10); часто (≥1/100 и <1/10); нечасто (≥1/1 000 и <1/100); редко (≥1/10 000 и <1/1 000); очень редко (<1/10 000, включая отдельные случаи).
Очень часто — головокружение (9–17 %).
Часто — парестезия (3–9 %), седация (6–7 %), усталость (4–6 %), тошнота и/или рвота (3–4 %), мышечная слабость (1–2 %), <2 % — нарушение координации, зрительное нарушение, сердцебиение, беспокойство, тремор, бессонница, аномальные сновидения, мышечные спазмы, дискомфорт в конечностях, когнитивные изменения, эйфорическое настроение, дискомфорт в груди, речевые аномалии, одышка, галлюцинации.
Постмаркетинговые данные
Чувство жара или холода.
Злоупотребление
В терапевтических дозах ласмидитан вызывал побочные эффекты в виде эйфории и галлюцинаций в большей степени, чем плацебо. Однако эти события происходили с низкой частотой (около 1 % пациентов).
Зависимость
Физическая абстиненция не наблюдалась у здоровых добровольцев после резкого прекращения приёма ласмидитана.
Взаимодействие
Препараты, угнетающие ЦНС
Совместный приём ласмидитана с алкоголем или другими ЦНС-депрессантами не был изучен в ходе клинических исследований. Поскольку ласмидитан может вызывать седативный эффект, а также другие когнитивные и/или психоневрологические побочные реакции, ласмидитан следует использовать с осторожностью в сочетании с алкоголем или другими препаратами, угнетающими ЦНС.
Серотонинергические препараты
Совместный приём ласмидитана с препаратами, повышающими уровень серотонина, например, ингибиторы обратного захвата серотонина, ингибиторы обратного захвата норадреналина и серотонина, трициклические антидепрессанты, ингибиторы МАО, тразодон, декстрометорфан), препараты на основе зверобоя, могут повышать риск развития серотонинового синдрома.
Препараты для снижения сердечного ритма
Ласмидитан может вызывать снижение частоты сердечных сокращений. Совместный приём 200 мг ласмидитана с пропранололом снижал частоту сердечных сокращений дополнительно на 5 ударов в минуту по сравнению с группой пропранолола. Ласмидитан следует использовать с осторожностью у пациентов, принимающих сопутствующие препараты, которые снижают частоту сердечных сокращений.
Белки множественной лекарственной резистентности
Ласмидитан ингибирует P-gp и BCRP in vitro. Следует избегать одновременного использования ласмидитана и лекарственных средств, которые являются субстратами P-gp или BCRP.
Особые указания
Серотониновый синдром
В клинических испытаниях проявления серотонинового синдрома были зарегистрированы у пациентов, получавших ласмидитан. Серотониновый синдром может также возникать при совместном приёме ласмидитана с серотонинергическими лекарственными средствами. Симптомы серотонинового синдрома могут включать в себя изменения психического статуса (возбуждение, галлюцинации, кома), вегетативную нестабильность (тахикардия, лабильное АД, гипертермия), нервно-мышечные проявления (гиперрефлексия, нарушение координации) и/или желудочно-кишечные симптомы (тошнота, рвота, диарея). Манифестация симптомов обычно происходит в течение нескольких минут или часов после приёма серотонинергического препарата. Прекратите приём ласмидитан при подозрении на развитие серотонинового синдрома.
Головная боль от чрезмерного использования лекарств
Злоупотребление лекарственными средствами от острой мигрени (например, эрготаминами, триптанами, опиоидами или комбинацией этих препаратов в течение 10 или более дней в месяц) может привести к обострению головной боли — головной боли при чрезмерном употреблении лекарств. Головная боль от чрезмерного употребления препаратов может проявляться как ежедневные головные боли, подобные мигрени, или как заметное увеличение частоты приступов мигрени. Детоксикация пациентов, включая отмену чрезмерно потребляемых лекарств и лечение абстинентного синдрома (который часто включает временное ухудшение головной боли), может быть необходимым средством избавления от данного типа головной боли.
Условия хранения
При комнатной температуре.
Влияние на способность к вождению автотранспорта и управлению механизмами
Ласмидитан может привести к значительному нарушению способности управлять автомобилем. В ходе исследований приём ласмидитана в дозе 50 мг, 100 мг или 200 мг значительно ухудшало способность водителя управлять автомобилем. Кроме того, сообщалось о развитии выраженной сонливости через 8 часов после однократного приёма ласмидитана по сравнению с плацебо. Пациенты, принимающие ласмидитан, должны избегать потенциально опасных видов деятельности, включая вождение автомобиля, в течение не менее 8 часов после каждого приёма ласмидитана.
Классификация
-
АТХ
N02CC08
-
Коды МКБ 10
-
Категория при беременности по FDA
N
(не классифицировано FDA)
Информация о действующем веществе Ласмидитан предназначена для медицинских и фармацевтических специалистов, исключительно в справочных целях. Инструкция не предназначена для замены профессиональной медицинской консультации, диагностики или лечения. Содержащаяся здесь информация может меняться с течением времени. Наиболее точные сведения о применении препаратов, содержащих активное вещество Ласмидитан, содержатся в инструкции производителя, прилагаемой к упаковке.
Generic name: lasmiditan
Brand name: Reyvow
Dosage form: oral tablet
Drug class: Antimigraine agents
What is lasmiditan?
Lasmiditan is a type of drug called a ditan. It is an abortive migraine medication, which means it is used to help treat a migraine attack rather than prevent a migraine headache. Lasmiditan comes as a tablet.
In 2020, lasmiditan was the first ditan to be approved by the US Food and Drug Administration (FDA).
Lasmiditan works by blocking the pain pathways in the brain. It is a serotonin (5-HT)1F receptor agonist, but its exact mechanism of action is unknown.
Unlike triptans, which are the gold-standard of treatment for migraines, lasmiditan does not constrict blood vessels in the heart and brain.
What is lasmiditan used for?
Lasmiditan is a prescription medicine used for the acute treatment of migraine attacks with or without aura in adults.
- Lasmiditan is not used as a preventive treatment of migraine.
- It is not known if lasmiditan is safe and effective in children.
- Lasmiditan is a federally controlled substance (CV) because it contains lasmiditan that can be abused. Keep lasmiditan in a safe place to protect it from theft. Never give your lasmiditan to anyone else, because it may harm them. Selling or giving away lasmiditan is against the law. Tell your healthcare provider if you have ever abused or been dependent on alcohol, prescription medicines or street drugs.
Important information
- Do not drive or operate machinery for at least 8 hours after you take lasmiditan, even if you feel well enough.
- You should not take lasmiditan if you cannot wait at least 8 hours between taking lasmiditan and driving or operating machinery.
What should I tell my doctor before taking lasmiditan?
Before you take lasmiditan, tell your healthcare provider about all of your medical conditions, including if you:
- have liver problems
- have high blood pressure
- have a low heart rate
- are allergic to lasmiditan
How should I take lasmiditan?
- Take lasmiditan exactly as your healthcare provider tells you to take it.
- Your healthcare provider may change your dose. Do not change your dose without first talking to your healthcare provider.
- Take lasmiditan tablets by mouth with or without food.
- Swallow lasmiditan tablets whole. Do not split, crush, or chew.
- Do not take more than one dose in a 24-hour period.
- If you take lasmiditan 50 mg, 100 mg, or 200 mg, and your headache goes away but comes back, you should not take a second dose within 24 hours.
- Some people who take too many lasmiditan tablets may have worse headaches (medication overuse headache). If your headaches get worse, your healthcare provider may decide to stop your treatment with lasmiditan.
- You should write down when you have headaches and when you take lasmiditan so you can talk to your healthcare provider about how lasmiditan is working for you.
What should I avoid while taking lasmiditan?
Do not drive or operate machinery for at least 8 hours after taking lasmiditan.
You should not drink alcohol or take other medicines that make you drowsy while taking lasmiditan.
Dosing information
- The recommended dose of lasmiditan is 50 mg, 100 mg, or 200 mg taken orally, as needed.
- No more than one dose should be taken in 24 hours.
- Administer tablets whole.
What are the side effects of lasmiditan?
Lasmiditan can cause serious side effects including:
- See “Important information”
- serotonin syndrome. Serotonin syndrome is a rare but serious problem that can happen in people using lasmiditan, especially if lasmiditan is used with anti-depressant medicines called SSRIs or SNRIs. Call your healthcare provider right away if you have any of the following symptoms of serotonin syndrome:
- mental changes such as seeing things that are not there (hallucinations), agitation, or coma
- fast heartbeat
- changes in blood pressure
- high body temperature
- tight muscles
- trouble walking
- nausea, vomiting, or diarrhea
- medication overuse headache. Some people who take medicines like lasmiditan for the acute treatment of migraine attacks for 10 or more days each month may have worse headaches (medication overuse headache). If your headaches get worse, your healthcare provider may decide to stop your treatment with lasmiditan.
The most common side effects of lasmiditan include:
- dizziness
- sleepiness
- numbness
- feeling tired
- tingling
Tell your healthcare provider if you have any side effect that bothers you or that does not go away.
These are not all of the possible side effects of lasmiditan. For more information ask your healthcare provider or pharmacist.
Call your doctor for medical advice about side effects. You may report side effects to FDA at 1-800-FDA-1088. You may also report side effects to Lilly at 1-800-LillyRx (1-800-545-5979).
Interactions
Tell your healthcare provider about all the medicines you take, including prescription and over-the-counter medicines, vitamins, and herbal supplements. Your healthcare provider will decide if you can take lasmiditan with your other medicines.
Especially, tell your healthcare provider if you take:
- propranolol or other medicines that can lower your heart rate
- any medicines that can increase your blood pressure
- any medicines that make you sleepy
- anti-depressant medicines called:
- selective serotonin reuptake inhibitors (SSRIs)
- serotonin norepinephrine reuptake inhibitors (SNRIs)
- tricyclic anti-depressants (TCAs)
- monoamine oxidase inhibitors (MAOIs)
Ask your healthcare provider or pharmacist for a list of these medicines if you are not sure.
Know the medicines you take. Keep a list of them and show it to your healthcare provider or pharmacist when you get a new medicine.
Pregnancy and breastfeeding
Tell your doctor if your are pregnant or plan to become pregnant. It is not known if lasmiditan will harm your unborn baby.
There is a pregnancy registry for women who take lasmiditan. The purpose of this registry is to collect information about the health of you and your baby. To learn more call 1-833-464-4724 or visit www.migrainepregnancyregistry.com. You may also talk to your healthcare provider about how you can take part in this registry.
Tell your doctor if you are breastfeeding or plan to breastfeed. It is not known if lasmiditan passes into your breastmilk.
Storage
- Store lasmiditan at room temperature between 68°F to 77°F (20°C to 25°C).
- Keep lasmiditan and all medicines out of the reach of children.
What are the ingredients in lasmiditan?
Active ingredient: lasmiditan hemisuccinate
Inactive ingredients: croscarmellose sodium, magnesium stearate, microcrystalline cellulose, pregelatinized starch, sodium lauryl sulfate.
Color mixture ingredients: black ferric oxide, polyethylene glycol, polyvinyl alcohol, talc, titanium dioxide. 100 mg tablets also contain red ferric oxide.
Lasmiditan is marketed under the brandname Reyvow by Lilly USA, LLC, Indianapolis, IN 46285, USA
Frequently asked questions
- What are the new drugs for the treatment of migraines?
References
- National Library of Medicine Reyvow Product Label
- DeJulio PA, Perese JK, Schuster NM, Oswald JC. Lasmiditan for the acute treatment of migraine. Pain Manag. 2021;11(5):437-449. doi:10.2217/pmt-2021-0002
Further information
Always consult your healthcare provider to ensure the information displayed on this page applies to your personal circumstances.
Medical Disclaimer
ГЛАВНЫЕ ТЕЗИСЫ
По сравнению с лечением римегепантом и уброгепантом, применение ласмидитана в дозе 100 и 200 мг обеспечивало достижение более эффективного терапевтического эффекта через 2 часа и более быстрое начало действия у пациентов с мигренью.
Аннотация
Предпосылки к проведению исследования
Цель этого сетевого метаанализа состояла в оценке эффективности применения ласмидитана по сравнению с римегепантом и уброгепантом в отношении купирования приступа мигрени с помощью лекарственных средств для приема внутрь.
Методология
Поиск литературы в рамках метаанализа включал отбор данных рандомизированных контролируемых исследований (РКИ) II–IV фазы с участием лиц с эпизодической/хронической мигренью с аурой или без. Лекарственную терапию проводили с использованием таких препаратов, как ласмидитан (в дозе 50, 100 и 200 мг), римегепант (в дозе 75 мг) и уброгепант (в дозе 25, 50 и 100 мг).
Цель исследования состояла в попарном сравнении вариантов лечения в рамках байесовского сетевого метаанализа со случайными/фиксированными эффектами с последующей корректировкой (при необходимости) по исходной величине риска.
Результаты сравнения были представлены в виде отношения шансов с 95 % байесовскими доверительными интервалами. Основные конечные точки эффективности на ранних сроках лечения включали отсутствие боли через 2 часа и снижение интенсивности боли через 1 и 2 часа. Также были охарактеризованы профили нежелательных лекарственных реакций (НЛР). Были проанализированы неоднородность и согласованность данных, включенных в сетевой метаанализ, с последующей проверкой надежности результатов в рамках анализа чувствительности.
Результаты
В 12 РКИ, включенных в базовый вариант анализа, на долю пациентов женского пола приходилось более 80 % исследуемой популяции (средний возраст: 37,9–45,7 года). При применении ласмидитана в дозе 100 и 200 мг вероятность достижения отсутствия боли и снижения ее интенсивности через 2 часа после приема препарата была выше по сравнению с применением римегепанта в дозе 75 мг и уброгепанта в дозе 25 и 50 мг. Несмотря на меньший объем данных для сравнения, результаты оценки снижения интенсивности боли через 1 час были сопоставимыми с результатами оценки через 2 часа.
При анализе по всем конечным точкам клинически значимых различий при применении уброгепанта, римегепанта и ласмидитана в дозе 50 мг выявлено не было. Результаты базового варианта анализа и анализа чувствительности были сопоставимы.
По сравнению с лечением римегепантом и уброгепантом, применение ласмидитана было в основном связано с развитием нежелательных явлений со стороны нервной системы, которые в основном относились к легкой или средней степени тяжести и разрешались без проведения лечебных мероприятий. Наиболее частыми НЛР (с частотой ≥2 %) были мышечная слабость, сонливость, головокружение, тошнота/рвота, парестезия и общая слабость при применении ласмидитана, тошнота при применении римегепанта и сухость во рту, сонливость и тошнота при применении уброгепанта.
Заключение
У пациентов, которые хотят быстрого купирования приступа мигрени, применение ласмидитана в дозе 100 или 200 мг может стать перспективным вариантом экстренного лечения.
Источник
Journal of Headache and Pain
Оригинальное название статьи
Relative efficacy of lasmiditan versus rimegepant and ubrogepant as acute treatments for migraine: network meta-analysis findings
Авторы
Pepa Polavieja и соавт.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Высокое давлениеГоворящие тонометрыМанжеты для тонометровНагнетатели для тонометровТаблеткиТонометры автоматическиеТонометры механическиеТонометры на запястьеТонометры на плечоТонометры полуавтоматЭлектронные тонометры
Содержание статьи
- От чего таблетки «Моксонидин»
- Можно ли постоянно пить от давления «Моксонидин»
- Чем отличается «Моксонидин» от «Каптоприл»
- «Моксонидин» и «Капотен» что лучше
- Аналоги «Моксонидин»
- Задайте вопрос эксперту по теме статьи
А вы знали, о том, как важно регулярно измерять артериальное давление. Гипертония — «тихий убийца». Ведь по данным ВОЗ, только 21% гипертоников контролирует заболевание. Остальные могут даже и не догадываться о повышенном давлении. Тем не менее, гипертония — одна из ведущих причин смертности во всем мире.
Препарате «Моксонидин», и хотим поделиться им с вами. Расскажем, от чего выписывают лекарство, какие показания для применения и как долго принимают «Моксонидин». А так же расскажем чем отличается от «Каптоприл» и «Капотен».
От чего таблетки «Моксонидин»
Показание к применению «Моксонидина» — снижение артериального давления. При каком давлении стоит принимать «Моксонидин»? Препарат применяют при стойком повышении систолического (верхнего) артериального давления выше 140 мм рт. ст. и/или диастолического (нижнего) выше 90 мм рт. ст.
Вам может быть интересно: Таблетки от давления
Можно ли постоянно пить от давления «Моксонидин»
Препарат «Моксонидин» назначается врачом для длительной поддерживающей терапии. При этом врач индивидуально подбирает для каждого пациента нужную дозировку. Следовательно, он подходит для постоянного применения.
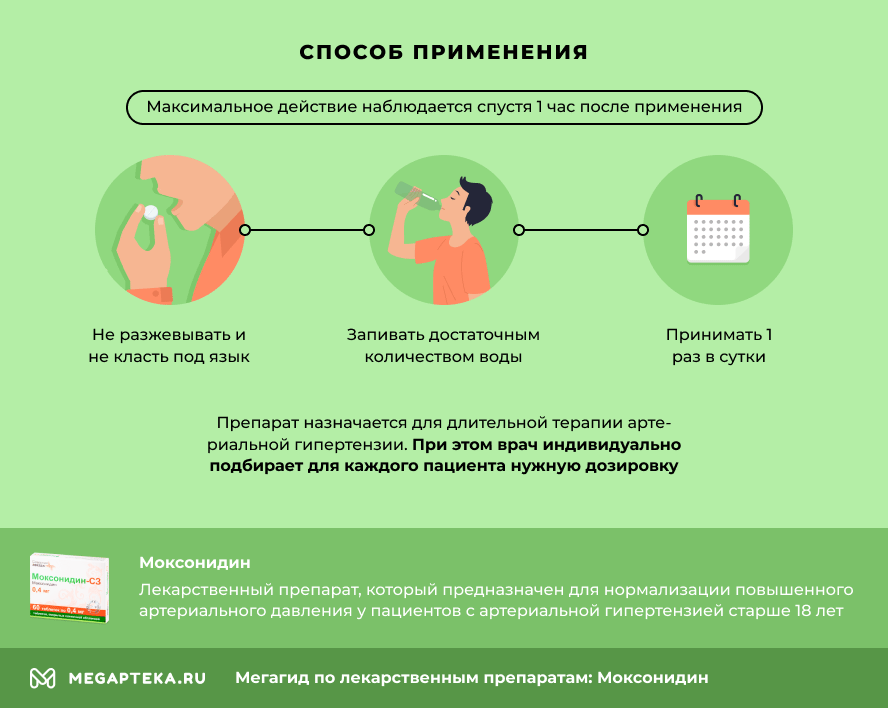
Как принимать препарат и через сколько действует
Таблетку не разжевывают и не кладут под язык. «Моксонидин» нужно запивать достаточным количеством воды. Препарат действует продолжительно, поэтому его принимают 1 раз в сутки. Максимальное действие наблюдается спустя 1 час после применения.
Чем отличается «Моксонидин» от «Каптоприл»
Препараты различаются механизмом действия, противопоказаниями, побочными эффектами и взаимодействием с другими лекарствами. Поэтому, что из них лучше для конкретного пациента, решает врач.
«Моксонидин» и «Капотен» что лучше
«Капотен» — аналог «Каптоприл». Поэтому, что лучше также решает врач.
Аналоги «Моксонидин»
Аналоги препарата «Моксонидин» являются:
- «Моксарел» — действующее вещество и дозировка — моксонидин, 0,2 мг и 04 мг. Производится в России;
- «Тензотран» — действующее вещество и дозировка — моксонидин, 0,2 мг и 0,4 мг. Производится в России;
- «Физиотенз» — Действующее вещество и дозировка — моксонидин, 0,2 мг и 0,4 мг. Производится в Германии.
Что лучше «Физиотенз» или «Моксонидин»?
Оба препарата содержат активное вещество моксонидин в равных дозировках. «Физиотенз» производит Германия, а «Моксонидин» — Россия. Это определяет их цену. Врач выписывает препарат по действующему веществу, поэтому пациент с помощью фармацевта может выбрать любого производителя
В заключении отметим, что «Моксонидин» — это лекарство, направленное на снижение повышенного артериального давления. Препарат назначается для длительной терапии артериальной гипертензии. Он достаточно удобен в применении, так как его принимают 1 раз в сутки. В российских аптеках есть 17 препаратов с моксонидином. Пациент может выбрать любой аналог, содержащий моксонидин, с учетом выписанной дозы. Нельзя самостоятельно заменять лекарство на препараты от давления с другим активным веществом. Для этого необходима консультация врача.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Также вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
таблетки, покрытые пленочной оболочкой
На одну таблетку:
Дозировка 0,2 мг
Действующее вещество: моксонидин 0,200 мг.
Вспомогательные вещества: лактозы моногидрат (сахар молочный) — 92,800 мг, кроскармеллоза натрия — 4,000 мг, повидон-К25 — 2,000 мг, магния стеарат — 1,000 мг.
Состав оболочки: гипромеллоза — 1,710 мг, титана диоксид — 0,840 мг, макрогол-4000 — 0,450 мг.
Дозировка 0,4 мг
Действующее вещество: моксонидин 0,400 мг.
Вспомогательные вещества: лактозы моногидрат (сахар молочный) — 185,600 мг, кроскармеллоза натрия — 8,000 мг, повидон-К25 — 4,000 мг, магния стеарат — 2,000 мг.
Состав оболочки: гипромеллоза — 3,420 мг, титана диоксид — 1,680 мг, макрогол-4000 — 0,900 мг.
Круглые двояковыпуклые таблетки, покрытые пленочной оболочкой белого или почти белого цвета. На поперечном разрезе видны два слоя — ядро белого или почти белого цвета и пленочная оболочка.
Гипотензивное средство центрального действия
АТХ C02AC05 Моксонидин
Фармакодинамика
Моксонидин является гипотензивным средством с центральным механизмом действия. В стволовых структурах мозга (ростральный слой боковых желудочков) моксонидин селективно стимулирует имидазолин-чувствительные рецепторы, принимающие участие в тонической и рефлекторной регуляции симпатической нервной системы. Стимуляция имидазолиновых рецепторов снижает периферическую симпатическую активность и артериальное давление (АД).
Моксонидин отличается от других симпатолитических гипотензивных средств более низким сродством к α2-адренорецепторам, что объясняет меньшую вероятность развития седативного эффекта и сухости во рту.
Прием моксонидина приводит к снижению системного сосудистого сопротивления и АД. Гипотензивный эффект моксонидина подтвержден в двойных слепых плацебо-контролируемых рандомизированных исследованиях. Результаты клинического исследования с участием 42 пациентов с артериальной гипертензией и гипертрофией левого желудочка (ГЛЖ) продемонстрировали, что при сходном снижении артериального давления, применение комбинации антагонистов рецепторов к ангиотензину II с моксонидином позволяет в большей степени уменьшить ГЛЖ по сравнению со свободной комбинацией тиазидного диуретика и блокатора кальциевых каналов (15% против 11%; р < 0,05).
Моксонидин улучшает на 21% индекс чувствительности к инсулину (в сравнении с плацебо) у пациентов с ожирением, инсулинрезистентностью и умеренной степенью артериальной гипертензии.
Фармакокинетика
Всасывание
После приема внутрь моксонидин
быстро и почти полностью абсорбируется в верхних отделах желудочно-кишечного тракта. Абсолютная биодоступность составляет приблизительно 88%, что указывает на отсутствие значительного эффекта «первого» прохождения. Время достижения максимальной концентрации — около 1 часа. Прием пищи не оказывает влияния на фармакокинетику препарата.
Распределение
Связь с белками плазмы крови составляет 7,2%.
Метаболизм
Основной метаболит — дегидрированный моксонидин. Фармакодинамическая активность дегидрированного моксонидина — около 10% по сравнению с моксонидином.
Выведение
Период полувыведения (Т1/2) моксонидина и метаболитов составляет 2,5 и 5 ч, соответственно. В течение 24 ч свыше 90% моксонидина выводится почками (около 78% — в неизмененном виде и 13% — в виде дегидриромоксонидина, другие метаболиты в моче не превышают 8% от принятой дозы). Менее 1% выводится через кишечник.
Фармакокинетика у пациентов с артериальной гипертензией
По сравнению со здоровыми добровольцами у пациентов с артериальной гипертензией не отмечается изменений фармакокинетики моксонидина.
Фармакокинетика в пожилом возрасте
Отмечены клинически незначимые изменения фармакокинетических показателей моксонидина у пожилых пациентов, вероятно обусловленные снижением интенсивности его метаболизма и/или несколько более высокой биодоступностью.
Фармакокинетика у детей
Моксонидин не рекомендуется для применения у пациентов моложе 18 лет, в связи с чем в этой группе фармакокинетические исследования не проводились.
Фармакокинетика при почечной недостаточности
Выведение моксонидина в значительной степени коррелирует с клиренсом креатинина (КК). У пациентов с умеренной почечной недостаточностью (КК в интервале 30-60 мл/мин) равновесные концентрации в плазме крови и конечный Т1/2 приблизительно в 2 и 1,5 раза выше, чем у лиц с нормальной функцией почек (КК более 90 мл/мин).
У пациентов с тяжелой почечной недостаточностью (КК менее 30 мл/мин) равновесные концентрации в плазме крови и конечный Т1/2 в 3 раза выше, чем у пациентов с нормальной функцией почек. Назначение многократных доз моксонидина приводит к предсказуемой кумуляции в организме пациентов с умеренной и тяжелой почечной недостаточностью.
У пациентов с терминальной стадией почечной недостаточности (КК менее 10 мл/мин), находящихся на гемодиализе, равновесные концентрации в плазме крови и конечный Т1/2 соответственно в 6 и 4 раза выше, чем у пациентов с нормальной функцией почек.
У пациентов с умеренной почечной недостаточностью максимальная концентрация моксонидина в плазме крови выше в 1,5-2 раза.
У пациентов с нарушениями функции почек дозировка должна подбираться индивидуально.
Моксонидин в незначительной степени выводится при проведении гемодиализа.
Артериальная гипертензия.
— Повышенная чувствительность к действующему веществу или другим компонентам препарата;
— ангионевротический отек в анамнезе;
— синдром слабости синусового узла или синоатриальная блокада;
— выраженная брадикардия (частота сердечных сокращений (ЧСС) покоя менее 50 уд./мин.);
— атриовентрикулярная блокада II или III степени;
— острая и хроническая сердечная недостаточность;
— тяжелая печеночная недостаточность;
— тяжелая почечная недостаточность (КК менее 30 мл/мин, креатинин плазмы крови более 160 мкмоль/л);
— дефицит лактазы, непереносимость лактозы, глюкозо-галактозная мальабсорбция;
— возраст до 18 лет (эффективность и безопасность не установлены);
— период грудного вскармливания;
— одновременный прием с трициклическими антидепрессантами.
Атриовентрикулярная блокада I степени (риск развития брадикардии), заболевания коронарных артерий (в т.ч. ишемическая болезнь сердца, нестабильная стенокардия, ранний постинфарктный период), заболевания периферического кровообращения (в т.ч. перемежающаяся хромота, синдром Рейно), эпилепсия, болезнь Паркинсона, депрессия, глаукома; умеренная почечная недостаточность (КК 30-60 мл/мин, креатинин сыворотки 105-160 мкмоль/л), печеночная недостаточность; беременность.
Беременность
Клинические данные о применении лекарственного препарата Моксонидин
у беременных отсутствуют. В ходе исследований на животных было установлено эмбриотоксическое действие моксонидина.
Моксонидин следует назначать беременным только после тщательной оценки соотношения риска и пользы, когда польза для матери превышает потенциальный риск для плода.
Период грудного вскармливания
Моксонидин проникает в грудное молоко и поэтому не должен назначаться во время кормления грудью. При необходимости применения лекарственного препарата Моксонидин в период лактации, грудное вскармливание необходимо прекратить.
Внутрь, независимо от приема пищи.
В большинстве случаев начальная доза препарата Моксонидин
составляет 0,2 мг в сутки. Максимальная разовая доза составляет 0,4 мг.
Максимальная суточная доза, которую следует разделить на 2 приема, составляет 0,6 мг. Необходима индивидуальная коррекция суточной дозы в зависимости от переносимости пациентом проводимой терапии.
Коррекция дозы для пациентов с печеночной недостаточностью не требуется. Начальная доза для пациентов, находящихся на гемодиализе — 0,2 мг в сутки. В случае необходимости и при хорошей переносимости суточная доза может быть увеличена до максимальной 0,4 мг в сутки.
Пациентам с почечной недостаточностью рекомендуется осторожный подбор дозы, особенно в начале лечения. Начальная доза должна составлять 0,2 мг в сутки. В случае необходимости и при хорошей переносимости суточная доза препарата может быть увеличена максимум до 0,4 мг для пациентов с умеренной почечной недостаточностью (КК более 30 мл/мин, но менее 60 мл/мин) и 0,3 мг для пациентов с тяжелой почечной недостаточностью (КК менее 30 мл/мин).
Наиболее частые побочные эффекты у пациентов, принимающих моксонидин: сухость во рту, головокружение, астения и сонливость. Эти симптомы часто уменьшаются по прошествии первых недель терапии.
У пациентов, принимавших участие в плацебо-контролируемых клинических исследованиях моксонидина отмечены следующие побочные эффекты. Частота побочных эффектов представлена следующим образом, согласно классификации Всемирной организации здравоохранения: очень часто (≥1/10), часто (≥1/100 до <1/10), нечасто (≥1/1000 до <1/100), редко (≥1/10 000 до <1/1 000), очень редко (<1/10 000), частота неизвестна (невозможно определить, основываясь на имеющихся данных).
Нарушения со стороны нервной системы: часто — головокружение (вертиго), головная боль*, сонливость, бессонница; нечасто — обморок*, повышенная возбудимость.
Нарушения со стороны сердечно-сосудистой системы: нечасто — выраженное снижение АД, ортостатическая гипотензия*, брадикардия.
Нарушения со стороны желудочно-кишечного тракта: очень часто — сухость во рту; часто — тошнота, рвота, диарея, диспепсия.
Нарушения со стороны кожи и подкожных тканей: часто — кожная сыпь, зуд; нечасто — ангионевротический отек.
Нарушения со стороны органа слуха и лабиринтные нарушения: нечасто — звон в ушах.
Нарушения со стороны скелетно-мышечной и соединительной ткани: часто — боль в спине; нечасто — боль в области шеи.
Общие расстройства и нарушения в месте введения: часто — астения; нечасто — периферические отеки.
(*- частота сопоставима с плацебо).
Имеются сообщения о нескольких случаях передозировки без летального исхода, когда одномоментно применялись дозы до 19,6 мг.
Симптомы: головная боль, седативный эффект, сонливость, выраженное снижение АД, головокружение, астения, брадикардия, сухость во рту, рвота, усталость, боль в эпигастральной области, угнетение дыхания и нарушение сознания.
Кроме того, возможны также кратковременное повышение АД, тахикардия и гипергликемия, как было показано в нескольких исследованиях по изучению высоких доз на животных.
Лечение: специфического антидота не существует. В случае выраженного снижения АД может потребоваться восстановление объема циркулирующей крови (ОЦК) за счет введения жидкости и допамина (инъекционно).
Брадикардия может быть купирована атропином (инъекционное введение).
В тяжелых случаях передозировки рекомендуется тщательно контролировать нарушение сознания и не допускать угнетения дыхания.
Антагонисты α-адренорецепторов могут уменьшать или устранять парадоксальные гипертензивные эффекты при передозировке моксонидином.
Совместное применение моксонидина с другими гипотензивными средствами приводит к аддитивному эффекту.
Трициклические антидепрессанты могут снижать эффективность гипотензивных средств центрального действия, в связи с чем не рекомендуется их прием совместно с моксонидином (см. раздел «Противопоказания»).
Моксонидин может усиливать седативное действие трициклических антидепрессантов (необходимо избегать совместного применения), транквилизаторов, этанола, седативных и снотворных средств.
Моксонидин способен умеренно улучшать ослабленные когнитивные функции у пациентов, принимающих лоразепам.
Моксонидин может усиливать седативный эффект производных бензодиазепина при их одновременном применении.
Моксонидин выделяется путем канальцевой секреции. Поэтому не исключено его взаимодействие с другими препаратами, выделяющимися путем канальцевой секреции.
Во время лечения необходим регулярный контроль АД. В постмаркетинговом наблюдении зафиксированы случаи атриовентрикулярной блокады различной степени тяжести у пациентов, принимающих моксонидин. Связь между приемом моксонидина и замедлением атриовентрикулярной проводимости не может быть полностью исключена. Таким образом, при лечении пациентов с вероятной предрасположенностью к развитию атриовентрикулярной блокады рекомендуется соблюдать осторожность. При необходимости отмены одновременно принимаемых бета-адреноблокаторов и препарата Моксонидин сначала отменяют бета-адреноблокаторы и лишь через несколько дней — Моксонидин. В настоящее время нет подтверждений того, что прекращение приема моксонидина приводит к повышению АД. Однако не рекомендуется прекращать прием препарата Моксонидин резко, вместо этого следует постепенно уменьшать дозу препарата в течение двух недель.
У пациентов пожилого возраста может быть повышен риск развития сердечно-сосудистых осложнений вследствие применения гипотензивных препаратов, поэтому терапию препаратом Моксонидин следует начинать с минимальной дозы.
В связи с возможным развитием головокружения, сонливости и других нежелательных реакций на фоне приема препарата, следует соблюдать осторожность при управлении транспортными средствами и механизмами, а также занятии другими видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Таблетки, покрытые пленочной оболочкой, 0,2 мг и 0,4 мг.
По 7, 10 или 14 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой печатной лакированной.
По 10, 20, 30, 40, 50, 60 или 100 таблеток в банки из полиэтилентерефтатата для лекарственных средств или полипропиленовые для лекарственных средств, укупоренные крышками из полиэтилена высокого давления с контролем первого вскрытия, или крышками полипропиленовыми с системой «нажать-повернуть» или крышками из полиэтилена низкого давления с контролем первого вскрытия.
Одну банку или 1, 2, 3, 4, 5, 6, 7, 8, 9 или 10 контурных ячейковых упаковок вместе с инструкцией по применению помещают в картонную упаковку (пачку).
При температуре не выше 25 °С.
Хранить в местах, недоступных для детей.
3 года.
Не применять по истечении срока годности.
По рецепту
Регистрационный номер
ЛП-002898
Дата регистрации
2015-03-04
Дата переоформления
2021-07-27
Владелец регистрационного удостоверения
Производитель
Представительство