Парапроктит возникает независимо от возраста, но чаще у мужчин, поскольку они много курят и частенько выпивают. Однако в последнее время все больше заболевает женщин и девушек: сказывается стремление носить облегающие брюки, особенно джинсы из плотной, грубой ткани, а также нижнее белье, которое, врезаясь в промежность, травмирует кожу. В такие потертости попадает инфекция, в том числе и вирусная. При переохлаждении — это когда девочки в морозы щеголяют в коротеньких юбочках и тонких колготках — появляется герпес, он тоже провоцирует парапроктит. Пожилые люди обычно страдают хроническим парапроктитом в том случае, если перенесли острую форму заболевания в молодые годы.
Как возникает парапроктит
Как возникает болезнь? В нижнем отделе прямой кишки (в заднем проходе) имеются слизистые желёзки, которые своим секретом смачивают поверхность кишки, облегчая выход кала, если он пересушен. При запорах слизистая повреждается, образуются ссадины, трещины, в которые и попадает инфекция. Замечу, в одном грамме кала содержатся миллионы единиц разной флоры. Вот и начинаются всякие неприятности.
То же происходит, когда стул жидкий — кислая масса вызывает разрыхление этой зоны, также с возможным инфицированием. Да и при нормальном стуле не исключено подобное — вроде бы и жалоб особых нет, но организм ослаблен, а тут человек взял да и съел острый соус, горчицу, хрен. Слизистая мгновенно раздражается, возникают ее ожоги. Далее болезнь развивается по известному сценарию: инфекция вместе с воспалительными проявлениями распространяется на параректальную клетчатку — соединительную ткань, окружающую прямую кишку.
Парапроктит начинается с зуда, незначительного дискомфорта в области анального отверстия, потом болезнь набирает обороты, образуются гнойные затеки, которые могут переходить в различные свищевые формы, прорываться наружу, на поверхность кожи. Если прорыва нет, гнойная масса выходит вместе со слизью, другими неприятными гнилостными выделениями через задний проход. Острый парапроктит развивается внезапно: повышается температура, появляются резкие боли в области прямой кишки, не дающие покоя, и после бессонной ночи человек обращается к врачу. Правда, есть стертые формы болезни — пациент как бы и не жалуется на сильную боль, но воспалительный инфильтрат прощупывается. В таком случае, чтобы поставить точный диагноз, надо сделать УЗИ, компьютерную томографию или провести магнитно-ядерно-резонансное исследование. Одного анализа крови недостаточно, поскольку картина может быть нормальной, хотя порой и наблюдается лейкоцитоз.
При хронической форме парапроктита свищи долго не заживают. И тогда у пациента берут мазки для выяснения причины этого затяжного процесса, поскольку свищевую форму хронического парапроктита могут давать туберкулез, сифилис, рак, болезнь Крона, другие заболевания. Но чаще сказывается банальная свищевая форма — с выделением кишечной палочки и гноя.
Встречаются также внутренние неполные свищи, когда инфекция попадает в анальную трещину. Воспаление перифокально0^ клетчатки приводит к абсцедй«рованию. Гной не может выйти наружу из-за очень плотной тол -стой кожи. В этом случае необходимо вскрыть, дренировать гнойник. Если гной выходит через внутреннее отверстие свища, то выделения идут из заднего прохода. Свищи располагаются у всех больных по-разному. У одних — в 2-3 см от анального отверстия — их можно прощупать пальцами, разглядеть в зеркало, у других — в верхних отделах прямой кишки.
Лечения парапроктита
Самое распространенное средство лечения парапроктита — ихтиоловая мазь и свечи. Они уменьшают напряжение ткани, снимаютболь, помогают больным адаптироваться к своему состоянию некоторые даже отказываются от операции.
Первоначально мы стараемся пунктировать гнойник -выпустить гной, а затем снять воспаление. Свищ промывается раствором диоксидина 1%, одновременно больному назначается противовоспалительный препарат — сумамед (0,5 г 1 раз в сутки 3 дня подряд). Промывания свища проводятся амбулаторно. Как правило, после трех процедур у большинства пациентов свищ закрывается. Затем следует прием лекарств, поддерживающих иммунитет.
Но бывает, свищ остается, правда, без явных гнойных выделений. Лечение продолжается в домашних условиях. Рекомендуются сидячие ванночки: по 1 ст. ложке морской соли и питьевой соды на 5 л теплой воды. Продолжительность ванны — 10 минут. Такие процедуры помогают отхождению гноя, хорошо очищают свищ. После ванночки вводятся свечи или мазьультрапрокт. Можно делать микроклизмы из мумиё: 1 таблетку растворить в 0,5 стакана горячей воды, вводить в теплом виде.
Расскажу об одном удивительном случае излечения, в котором помогла… ярмарка меда, устроенная мэром Москвы Юрием Лужковым в Манеже. Пациент ходил к нам на процедуры целый месяц, и безрезультатно: гноя нет, а свищ остается. Тут мы как раз получили информацию с этой ярмарки о целебных свойствах донникового меда. Стали делать пациенту микроклизмы-1 ст. ложка меда на 0,5 стакана воды. И все зажило через два дня. Просто чудо!
Должен заметить, такие клизмы — и с медом, и с масляным раствором прополиса — очень эффективны. Кишка от удовольствия даже хлюпать начинает: так ей нравится теплое, сладенькое! Микроклизмы (1 ст. ложка на 0,4-0,5 стакана воды) делают на ночь, а утром после стула вводятся свечи ультрапрокт.
Иногда приходится долго ждать, пока гнойник прорвется. Тогда мы рекомендуем применять ту же ихтиоловую мазь, лепешечки из печеного лука, картофеля, моркови. Они помогают прорыву свища и отходу гноя. Какая лепешечка лучше, пациент выбирает сам, как говорится, «методом тыка» — что эффективнее действует, из того и «стряпает».
Когда исчерпаны все методы консервативного лечения, но болезнь не проходит, направляем больного на операцию, конечно, если нет противопоказаний. Она называется операцией Габриэля — по имени хирурга, который впервые ее провел: в задний проход вставляется зеркальце, иссекаются слизистая желёзка и свищ. Лечение — очень радикальное. Правда, после него появляются рубцы, да и при твердом кале отсутствие слизи вызывает определенные неудобства. Поэтому стараемся как можно меньше травмировать эту зону и по возможности оперировать в крайних случаях. Лучше применять народные средства, наблюдаясь в течение года в поликлинике. Еслисвищзажил, можно на десятилетия забыть об операции.
Профилактика парапроктита
Однако частые рецидивы свища — большой фактор риска по онкологии. Поэтому пациент должен проходить ежегодную диспансеризацию или осмотр хирурга. Как правило, такая профилактика себя оправдывает. В этот период не следует забывать о поддерживающей терапии: делать ванночки, примочки, прокладки, микроклизмы, соблюдать диету, особенно тем, кто страдает запорами и геморроем.
Вот несколько рекомендаций.
- Как слабительное средство — пить натощак 1 стакан свежеприготовленного морковного сока С мякотью. При геморрое запаривать и пить, как чай, морковную ботву.
- Сок из спелых ягод рябины — по 0,5 стакана Зраза вдень перед едой. Оставшуюся кашицу прикладывать к геморроидальным узлам в виде компресса.
- Смесь соков моркови и шпината в соотношении 10:3 пить 3 раза в день до еды. Суточная доза — 2 стакана.
- Рассол квашеной капусты — по 1 стакану 3-5 раз в день до еды при геморрое, запоре и сильном кровотечении.
- Натереть сырую картофелину с кожурой, выжать сок, 1 ст. ложку сока ввести спринцовкой в задний проход на ночь. Курс лечения — 10 дней.
- Употреблять натощак 100-150 г вареной красной свеклы при хронических запорах и нарушениях пищеварения. При спастических запорах полезен салат из вареной свеклы и растительного масла — тоже натощак.
- При длительных запорах отвар свеклы используют для клизм: 20 г свеклы залить 2 стаканами воды, кипятить 30 минут.
- Промытый чернослив залить с вечера крутым кипятком. Утром съесть натощак несколько слив и выпить полученную жидкость (не подслащивая ее) в качестве слабительного.
- Подогретая вода из-под моченой брусники, принятая натощак, — тоже хорошее слабительное средство.
Эффективны в лечении прямой кишки барсучий и медвежий жир. Турундочки или тампоны следует пропитать жиром и ввести в задний проход на ночь. При эрозивном состоянии слизистой оболочки анального канала можно делать тонкие палочки из свежего картофеля, богатого крахмалом. Он хорошо обволакивает, снимает раздражение, заживляет эрозии и трещины анального отдела прямой кишки. Палочки вставляются на ночь.
Теперь — о слизистых желёзках и слизи. Убежден, что удаление любого органа, в том числе и слизистых желёзок, — это вмешательство в природу: в организме нет ничего лишнего. Однако, если желёзки постоянно воспаляются, их иссечение — необходимая и вынужденная мера.
Порой больные жалуются на обильное выделение слизи. Однако таким образом могут проявляться не только воспалительные процессы слизистых желёзок, но и сопутствующие заболевания. Например, разрастания слизистой в кишке по типу ворсинчатой опухоли, которая дает до одного литра слизи в день, выделяемой через прямую кишку. И хотя опухоль доброкачественная, организм, по сути, начинает гнить.
Ворсинчатая опухоль может возникнуть в прямой кишке и в вышележащих отделах кишечника. В литературе описан случай, когда ею была целиком поражена толстая кишка. Поэтому обильное отделение слизи обязательно должно насторожить. Зачастую же больных пугает в основном выделение крови.
Чрезмерная слизь, когда она, как мы говорим, отходит «ведрами», причем с кровью, может быть и при язвенном колите, вызванном чаще всего стрессами и другими причинами. Больные язвенным колитом должны наблюдаться у гастроэнтеролога не менее 10 лет: может развиться колоректальный рак.
Завершая разговор, скажу, что специальность врача-проктолога сейчас, увы, набирает мощь и силу, поскольку многие наши заболевания зависят от состояния медицины и общества, отношения человека к своему здоровью. Конечно, нам далеко до Японии, где додумались, к примеру, ставить на унитазы специальные датчики, которые определяют наличие крови или слизи в смываемых испражнениях. Сидит диспетчер в каком-нибудь японском жэке и видит на приборах: в такой-то квартире у кого-то из ее жильцов нелады с кишечником. Приходит, говорит: у вас кто-то болен. И медики начинают проверять всю семью.
Унас же многие стесняются своевременно обратиться к врачу — тянут, пока не прижмет как следует. А чего стыдиться? Если появились небольшой зуд, слизистые выделения, надо идти в поликлинику. В крайнем случае хотя бы рассказать о неприятных ощущениях своим близким — так проще побороть ложный стыд и начать лечение. Пара-проктит и его последствия — свищи — вполне излечимы, когда время не потеряно в сомнениях и муках.
Острый парапроктит
Версия: Клинические рекомендации РФ 2021 (Россия)
Категории МКБ:
Абсцесс области заднего прохода и прямой кишки (K61)
Разделы медицины:
Проктология, Хирургия
Общая информация
Краткое описание
Разработчик клинических рекомендаций:
• Ассоциация колопроктологов России
«Одобрено на заседании научно-практического совета Министерства здравоохранения Российской Федерации»
Клинические рекомендации
Острый парапроктит
Год утверждения: 2021
Возрастная группа: взрослые
1. Краткая информация по заболеванию или состоянию (группе заболеваний или состояний)
1.1 Определение заболевания или состояния (группе заболеваний или состояний)
Острый парапроктит (ОП) — острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез [1-3]. Под термином ОП понимают острый гнойно-воспалительный процесс, причинами которого являются аэробные бактерии. Анаэробный парапроктит является отдельным жизненно опасным заболеванием, сопровождающимся высоким уровнем летальности, требующим совершенно иных диагностических и лечебных подходов, чем острый аэробный парапроктит и, в данных клинических рекомендациях, не рассматривается.
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезни и проблем, связанных со здоровьем
Коды по МКБ-10
Класс — Болезни органов пищеварения (XI).
Блок — Абсцесс заднего прохода и прямой кишки (К61).
Код :
К61.0 Анальный [заднепроходный] абсцесс
К61.1 — Ректальный абсцесс
К61.2 — Аноректальный абсцесс
К61.3— Ишиоректальный абсцесс
К61.4 — Интрасфинктерный абсцесс
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»
Версия: Клинические рекомендации РФ 2021 (Россия)
Категории МКБ:
Абсцесс области заднего прохода и прямой кишки (K61)
Разделы медицины:
Проктология, Хирургия
Общая информация
Краткое описание
Разработчик клинических рекомендаций:
• Ассоциация колопроктологов России
«Одобрено на заседании научно-практического совета Министерства здравоохранения Российской Федерации»
Клинические рекомендации
Острый парапроктит
Год утверждения: 2021
Возрастная группа: взрослые
1. Краткая информация по заболеванию или состоянию (группе заболеваний или состояний)
1.1 Определение заболевания или состояния (группе заболеваний или состояний)
Острый парапроктит (ОП) — острое воспаление околопрямокишечной клетчатки, обусловленное распространением воспалительного процесса из анальных крипт и анальных желез [1-3]. Под термином ОП понимают острый гнойно-воспалительный процесс, причинами которого являются аэробные бактерии. Анаэробный парапроктит является отдельным жизненно опасным заболеванием, сопровождающимся высоким уровнем летальности, требующим совершенно иных диагностических и лечебных подходов, чем острый аэробный парапроктит и, в данных клинических рекомендациях, не рассматривается.
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезни и проблем, связанных со здоровьем
Коды по МКБ-10
Класс — Болезни органов пищеварения (XI).
Блок — Абсцесс заднего прохода и прямой кишки (К61).
Код :
К61.0 Анальный [заднепроходный] абсцесс
К61.1 — Ректальный абсцесс
К61.2 — Аноректальный абсцесс
К61.3— Ишиоректальный абсцесс
К61.4 — Интрасфинктерный абсцесс
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
1.5 Классификация заболевания или состояния (группе заболеваний или состояний)
По локализации поражения относительно анатомических образований:
а) подкожный;
б) подслизистый;
в) межмышечный;
г) ишиоанальный;
д) тазово-прямокишечный:
— пельвиоректальный;
— ретроректальный;
По локализации воспалительного очага по условному циферблату:
а) задний (с 4 до 8 часов условного циферблата)
б) передний (с 10 до 2 часов условного циферблата)
в) боковой (с 8 до 10 часов условного циферблата или с 2 до 4 часов условного циферблата)
г) подковообразный (при распространении воспаления более чем на одну зону из указанных выше)
По характеру гнойного хода (при его интраоперационном выявлении):
а) интрасфинктерный;
б) транссфинктерный;
в) экстрасфинктерный.
Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группе заболеваний или состояний)
Чаще всего в практике встречается криптогенный парапроктит (около 90%), реже встречаются парапроктиты как осложнение других заболеваний, таких как ВЗК, опухоли, кисты таза, тератомы, травмы и лучевые поражения. Развитие ОП обусловлено рядом предрасполагающих факторов: ослабление иммунитета вследствие сопутствующей острой или хронической инфекции, нарушения микроциркуляции, желудочно-кишечные расстройства, осложнения геморроя, трещин, криптита [1-3].
Эпидемиология
1.3 Эпидемиология заболевания или состояния (группе заболеваний или состояний)
ОП является самым распространенным заболеванием в практике неотложной проктологии. Пациенты этой группы составляют около 1% всех госпитализированных в различные стационары хирургического профиля и 5% среди страдающих заболеваниями ободочной и прямой кишок [4,5]. В целом, частота развития острого парапроктита составляет 16,1-20,2 на 100 тысяч населения [6,7].
Клиническая картина
Cимптомы, течение
1.6. Клиническая картина заболевания или состояния (группе заболеваний или состояний)
Клиническая картина зависит от выраженности, локализации и распространенности воспалительного процесса. При подкожном парапроктите образуется плотный инфильтрат в перианальной области с гиперемией кожи над ним, болезненный при пальпации, возможно с участком флюктуации. Боль усиливается при дефекации, в положении сидя, при кашле и ходьбе. Симптомы интоксикации отсутствуют.
Подслизистый парапроктит проявляется болью при дефекации, повышением температуры до субфебрильной, симптомы интоксикации отсутствуют.
При ишиоанальном парапроктите, кроме боли обнаруживается асимметрия ягодиц, гиперемия кожи проявляется отсрочено на 5-6 сутки.
Пельвиоректальный парапроктит имеет наиболее тяжелое течение, на первый план выходят симптомы интоксикации (недомогание, слабость, расстройство сна, выраженная потливость в ночное время, озноб, фебрильная температура, головные боли, головокружение). Боли нелокализованные в гипогастральной области. Неопределённая симптоматика в среднем продолжается до 12 суток, далее возникает дискомфорт и боли в анальном канале при дефекации, затруднение опорожнения, затруднение мочеиспускания, боли в нижней конечности на стороне ОП по ходу нервов. При пальпации у мужчин может чувствоваться позыв к мочеиспусканию вследствие прилежания инфильтрата к уретре [1,8].
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению
методов диагностики
Критерии установления диагноза/состояния — на основании данных клинического обследования и, при необходимости, инструментального обследования.
При затруднениях при постановке диагноза дифференциальная диагностика проводится с такими заболеваниями как:
1. гнойно-воспалительные заболевания кожи промежности, крестцово-копчиковой и ягодичной области;
2. бартолинит;
3. пресакральные кисты с воспалительным компонентом;
4. травмы перианальной области;
5. тератомы;
6. анаэробный парапроктит;
7. опухоли прямой кишки;
8. болезнь Крона, ВЗК;
9. дивертикулярная болезнь, осложненная абсцессом;
10. осложнения лучевой терапии.
Редкие причины ОП: сифилис, туберкулез, нейтропения, актиномикоз.
Принципы формирования диагноза.
При формулировке диагноза следует отразить локализацию воспалительного процесса. Ниже приведены примеры формулировок диагноза:
1. Острый передний подковообразный парапроктит.
2. Острый пельвиоректальный парапроктит.
3. Острый ретроректальный парапроктит.
Характерные жалобы: дискомфорт и/или боли в области заднего прохода и промежности, усиливающиеся по мере прогрессирования воспалительного процесса, наличие воспалительного инфильтрата в мягких тканях перианальной области, промежности или ягодичной области, затруднение дефекации иили мочеиспускания.
В анамнезе заболевания возможны:
- ослабление иммунитета вследствие сопутствующей острой или хронической инфекции,
- переохлаждение,
- сосудистые изменения вследствие сахарного диабета,
- желудочно-кишечные расстройства (запоры иили диарея),
- криптит,
- предыдущие аноректальные или промежностные оперативные вмешательства [1,7].
2.2 Физикальное обследование
- Рекомендуется всем пациентам с подозрением на ОП в обязательном порядке проводить физикальное обследование в объеме:
— осмотр перианальной области на наличие гиперемии, отечности кожных покровов, исследование инфильтрата или флюктуации в пораженной области;
— осмотр крестцово-копчиковой и ягодичной областей на наличие гиперемии, отечности кожных покровов, исследование инфильтрата или флюктуации в пораженной области;
— пальцевое исследование прямой кишки [1,7].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 5).
Комментарий. Клинический осмотр и пальцевое исследование прямой кишки проводят на гинекологическом кресле в положении как для литотомии или в коленолоктевом положении.
Стандартный клинический осмотр включает осмотр промежности и заднего прохода, следует сконцентрироваться на выявлении признаков воспаления, его выраженности и распространённости. Также могут быть обнаружены сопутствующие заболевания анального канала: анальная трещина, геморрой, свищ заднего прохода или выпадение прямой кишки.
При стандартном пальцевом исследовании возможно определить:
— локализацию воспаленной крипты (болезненность стенки) на стороне инфильтрата.
— выбухание стенки прямой кишки, боль, сглаженность складок на стороне поражения, повышение температуры в кишке;
— при позадипрямокишечной форме — выбухание в области задней стенки прямой кишки, а также усиление болей при давлении на копчик;
— при тазово-прямокишечном парапроктите — болезненность одной из стенок прямой кишки, инфильтрацию кишечной стенки или плотный инфильтрат за её пределами. В более поздних стадиях определяют утолщение стенки кишки, оттеснение её извне, затем выбухание в просвет эластичного, иногда флюктуирующего, образования, над которым слизистая оболочка кишки может оставаться подвижной. К концу первой недели заболевания воспалительный инфильтрат оттесняет стенку кишки и выбухает в её просвет. Если воспалительная инфильтрация ткани захватывает предстательную железу и мочеиспускательный канал, то пальпация их вызывает болезненный позыв на мочеиспускание [9].
2.3 Лабораторные диагностические исследования
Специфическая лабораторная диагностика ОП отсутствует. Лабораторные диагностические исследования следует выполнять пациентам в ходе диагностики и лечения ОП для исключения сопутствующих заболеваний и состояний. Возможно проведение неспецифической диагностики по общему анализу крови, выявляется лейкоцитоз при обширном воспалительном поражении.
2.4 Инструментальные диагностические исследования
В большинстве случаев, для постановки диагноза острого парапроктита не требуется инструментальная диагностика. При нечеткой и нетипичной клинической картине, отсутствии четких границ распространения воспалительного процесса, невозможности определить очаг флюктуации при физикальном исследовании, при подозрении на пельвиоректальный и ретроректальный ОП, при наличии затеков, при подозрении на анаэробный парапроктит, при болезни Крона, на фоне стероидной терапии, при нейтропении, при противоопухолевой химиотерапии, а также с целью дифференциальной диагностики, пациент с острым парапроктитом нуждается в проведении инструментальных диагностических исследований [9-13]. Целесообразно выполнить аноскопию и/или ректороманоскопию для определения локализации пораженной крипты, а также для верификации внутристеночного распространения воспалительного процесса.
- Рекомендуется ультразвуковое исследование (трансанальное, трансректальное, трансперинеальное, трансвагинальное и транслабиальное у женщин), для оценки локализации и размеров гнойной полости, наличия дополнительных затеков, степени вовлеченности в воспалительный процесс стенки прямой кишки и запирательного аппарата прямой кишки, если в этом есть необходимость [9].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 4)
Комментарий: исследование проводится на аппаратах УЗИ, работающих в режиме реального времени и серой шкалы. Пациент при этом располагается в положении на спине, либо на боку. Информативность ультразвукового исследования достигает 90%. Преимуществами данной техники является низкая стоимость и быстрота исполнения.
- Рекомендуется МРТ органов малого таза при обширных затеках и высоком расположении гнойника и для дифференциальной диагностики [9-13].
Уровень убедительности рекомендаций — В (уровень достоверности доказательств — 1)
Комментарий: МРТ дает возможность анатомической детализации, является бесконтактным методом обследования. К недостаткам метода относятся высокая стоимость, необходимость специалиста по МРТ и длительность в исполнении.
- КТ органов малого таза не рекомендуется для обследования пациента ввиду низкой чувствительности и специфичности [9-13].
Уровень убедительности рекомендаций — В (уровень достоверности доказательств — 3)
2.5 Иные диагностические исследования
Микробиологическое (культуральное) исследование гнойного отделяемого не является обязательным методом диагностики, однако целесообразно для определения дальнейшей тактики лечения, для исключения анаэробной или иной специфической бактериальной флоры. Заключается в видовом исследовании микрофлоры гнойного очага для уточнения диагноза и проведения адекватной антибиотикотерапии. Забор материала производится в условиях операционной во время пункции гнойника [14].
Лечение
11. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Общие принципы лечения ОП
Основным методом лечения острого парапроктита является хирургический. Операция должна быть выполнена в ближайшие часы после верификации диагноза. Промедление с операцией не только ухудшает состояние пациента, но и отягощает прогноз, т.к. чревато опасностью распространения гнойного процесса по клетчаточным пространствам таза, разрушением мышечных структур ЗАПК, стенки прямой кишки, развитием сепсиса. Хирургическое лечение может быть как радикальным одномоментным, так и многоэтапным. Наиболее целесообразно разделение хирургического лечения ОП на несколько этапов. На первом из них производится вскрытие гнойника, на втором — отсроченные радикальные операции, после стихания воспалительных явлений [1,11,13,15-20].
Цель операции — вскрытие и дренирование гнойника, поиск и, при возможности, ликвидация пораженной крипты и гнойного хода [1,15-20].
Показания к госпитализации — верифицированный диагноз острого парапроктита [3,4].
Вид оперативного вмешательства зависит от локализации гнойника и распространенности воспалительного инфильтрата в окружающих тканях. Эффективность лечения при ОП составляет 98% [1,15-20].
В подавляющем большинстве случаев рекомендовано хирургическое лечение, исключением является развитие парапроктита у пациентов с заболеваниями крови, лейкопенией. При этом основной метод лечения — парентеральная комбинированная антибиотикотерапия [21].
Антибиотикотерапия в периоперационном периоде целесообразна при значительной распространенности воспалительного процесса, при сепсисе, иммунодефицитных состояниях и заболеваниях, ВЗК. В обычной ситуации достаточно вскрытия ОП и полноценного дренирования, а дополнительное назначение антибиотиков при этом, не ускоряет выздоровление и не приводит к снижению частоты развития СЗП и рецидивов заболевания [21].
3.2 Вскрытие и дренирование острого парапроктита
- Рекомендуется вскрытие и дренирование всем пациентам при остром парапроктите [22-24].
Уровень убедительности рекомендаций — А (уровень достоверности доказательств — 1)
Комментарий. Хорошие результаты лечения отмечаются более, чем в 70%. Частота ранних послеоперационных осложнений составляет 8,1 % [22-24].
Вскрытие и дренирование подкожного и ишиоанального ОП.
Методика: полулунным разрезом на стороне поражения, в центральной части гнойника, рассекают кожу и подкожную клетчатку. Дренирование гнойника выполняется с таким расчётом, чтобы в глубине раны не оставалось кармана, и отток был достаточным. С этой целью кожную рану расширяют и дренируют.
Вскрытие и дренирование пельвиоректального ОП.
Методика: полулунным разрезом на стороне поражения, отступя от края ануса не менее чем на 3 см., рассекают кожу, подкожную и ишиоанальную клетчатку. Продольным разрезом рассекают мышечную ткань диафрагмы таза. Эта манипуляция должна выполняться под визуальным контролем. Если её не удаётся произвести на глаз, расслаивание мышцы может быть осуществлено тупым путём — пальцем, браншами зажима или корнцангом. Дренирование гнойника выполняется с таким расчётом, чтобы в глубине раны не оставалось кармана, и отток был достаточным. Рану дренируют.
Вскрытие и дренированиеретроректального парапроктита.
Показания: гнойники, локализующиеся в ретроректальном пространстве.
Методика: производят разрез кожи по середине между проекцией верхушки копчика и задним краем анального отверстия, длиной до 5 см. Далее манипуляции выполняют тупым путем. Полость гнойника обследуют пальцем, при этом разъединяют соединительнотканные перемычки. После эвакуации гноя рану обсушивают и обрабатывают перекисью водорода. Край раны, прилегающий к стенке кишки, с помощью крючка отводят и хорошо экспонируют заднюю стенку анального канала, окруженного мышцами сфинктера. Операция заканчивают дренированием ретроректального пространства.
Вскрытие и дренирование подковообразного парапроктита.
Методика: объём вмешательства зависит от отношения гнойного хода к мышцам сфинктера, направления и локализации дуги подковы. Опорожнив гнойник, и сориентировавшись в направлении гнойного хода и его ответвлений, рану тампонируют и выполняют аналогичное вмешательство на противоположной стороне. Раскрыв гнойные полости, находят дугу подковы и гнойный ход, ведущий в кишку. Определяют его отношение и дуги подковы к мышцам сфинктера. Если дуга расположена в подкожной клетчатке, её рассекают по зонду. Точно так же поступают, если она располагается в пельвиоректальном пространстве. При этом пересекают заднепроходно-копчиковую связку. Рану дренируют.
3.3 Вскрытие и дренирование ОП, иссечение пораженной крипты, проведение эластической дренирующей лигатуры
- Рекомендуется пациентам после вскрытия ОП при четкой верификации пораженной крипты с транссфинктерным (захватывает более 30% сфинктера) или экстрасфинктерным расположением гнойного хода с целью лучшего дренирования и заживления ран, профилактики рецидива ОП и послеоперационных осложнений, подготовки к операции ликвидации СЗП иссечение пораженной крипты, проведение эластической дренирующей лигатуры [23].
Уровень убедительности рекомендаций — А (уровень достоверности доказательств — 2).
Комментарий.
Методика: производят широкий полулунный разрез кожи на стороне поражения, затем после эвакуации гноя и обнаружения гнойного хода разрез продлевается до средней линии. Из просвета кишки производят окаймляющий разрез вокруг пораженной крипты с его продолжением по всей длине анального канала до соединения с углом промежностной раны. Узкой полоской иссекают выстилку анального канала и перианальную кожу. Через отверстие в месте удаленной крипты проводят эластический дренаж, один конец которого выводят из раны промежности по средней линии, а второй через внутреннее отверстие в просвете кишки. Концы дренажа соединяются друг с другом и фиксируются между собой лигатурой. При этом дренаж не должен сжимать и прорезывать вовлечённые ткани. Эластическую дренирующую лигатуру не следует удалять до формирования консолидированного свища.
3.4 Радикальные операции при остром парапроктите
- Рекомендуется пациентам после вскрытия ОП при четкой верификации пораженной крипты с интрасфинктерным и транссфинктерным (захватывает 30% и менее сфинктера) расположением гнойного хода [23,24].
Уровень убедительности рекомендаций — А (уровень достоверности доказательств — 2).
Комментарий. Пациентам с четкой верификации пораженной крипты с поверхностным (интрасфинктерным и транссфинктерным — захватывает 30% и менее сфинктера) расположением гнойного хода вскрытие и дренирование ОП с радикальной ликвидацией гнойного хода достоверно снижает вероятность рецидива ОП до 6%, формирования СЗП и необходимость повторной операции [23].
Методика: проводят ревизию анального канала с целью поиска пораженной крипты внутреннего свищевого отверстия. Для четкой визуализации гнойной полости и обнаружения пораженной крипты используют пробу с красителем. Для уточнения расположения хода относительно волокон сфинктера проводят исследование пуговчатым зондом. После этого производят широкий полулунный разрез кожи на стороне поражения, а затем рассекают гнойный ход в просвет кишки, иссекают пораженную анальную крипту.
3.5 Лечение ОП при нейтропении
Нейтропения существенным образом меняет клинику и течение инфекционных процессов в тканях. Формирование абсцессов в условиях нейтропении происходит редко, изменения в тканях чаще представляют собой воспалительные инфильтраты и некрозы [2530]. ОП, развившийся на фоне гранулоцитопении, является тяжелым осложнением, что связано с высокой вероятностью сепсиса (30%) в условиях иммуносупрессии [28-29]
- Рекомендуется всем пациентам, страдающих нейтропенией, назначение эмпирических схем антибиотикотерапии, что позволяется остановить прогрессирование аноректальной инфекции и развитие сепсиса [26,30].
Уровень убедительности рекомендаций — В (уровень достоверности доказательств — 3).
Комментарий. Целесообразно применение на первом этапе антибиотиков, проявляющих активность в отношении грамотрицательных бактерий, включая синегнойную палочку. Введение антибиотиков только внутривенное [30].
- Вскрытие и дренирование ОП рекомендовано при подтвержденном абсцессе или некрозе [25-30].
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — 4).
Комментарий. Хирургическое вмешательство должно быть проведено на фоне антибактериальной терапии под общим обезболиванием. Антибактериальная терапия должна быть продолжена в послеоперационном периоде до исчезновения признаков инфекции [30].
Пациенты с тяжелой формой нейтропении (абсолютным количеством нейтрофилов менее1000х109/л) и / или отсутствием полостных образований в тканях более успешно лечатся только антибиотиками [25,26,30]. Прогноз зависит от клинической ситуации. Показатель летальности непосредственно связанный с перианальными инфекционными осложнениями среди онкогематологических пациентов в современных исследованиях составляет менее 5% [25-28].
15. Дополнительная информация (в том числе факторы влияющие на исход заболевания или состояния)
Отрицательно влияют на исход лечения:
1. Присоединение инфекционных осложнений.
2. Нарушение стула (диарея или запор).
3. Несоблюдение пациентом ограничений двигательной активности и физических нагрузок.
Медицинская реабилитация
12. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
В послеоперационном периоде всем пациентам, перенесшим операцию по поводу острого парапроктита, необходимо регулярное выполнение перевязок, заключающихся в очищении ран растворами антисептиков и нанесении на раневую поверхность мазей до заживления раны и предотвращении раннего заживления кожных краёв раны при сохранении воспалительного процесса в подлежащих тканях [22-24].
После выписки из стационара, на период заживления раны всем пациентам целесообразно находиться под наблюдением врача-колопроктолога или врача-хирурга.
Госпитализация
14. Организация оказания медицинской помощи
Лечение пациентов с острым парапроктитом проводится в условиях колопроктологического стационара или, при отсутствии такового, в условиях хирургического стационара. Оказание помощи пациентам ОП осуществляется врачами- колопроктологами, а при отсутствии таковых — врачами-хирургами. Госпитализация пациентов осуществляется в экстренном порядке.
Показание для госпитализации:
- подтвержденный диагноз острого парапроктита
Показания к выписке пациента:
- при стойком улучшении, когда пациент может без ущерба для здоровья продолжать лечение амбулаторно под наблюдением врача-колопроктолога или врача- хирурга;
- при отсутствии показаний к дальнейшему лечению в стационаре;
- при необходимости перевода пациента в другое лечебное учреждение;
- по требованию пациента или его законного представителя;
- в случаях несоблюдения пациентом предписаний или правил внутреннего распорядка стационара, если это не угрожает жизни пациента и здоровью окружающих.
Профилактика
13. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Специфической профилактики ОП не существует. Профилактика острого парапроктита заключается в основном в общеукрепляющих организм мероприятиях, направленных на устранение этиологических факторов возникновения заболевания:
1) поддержка и укрепление местного и гуморального иммунитета;
2) лечение и санация очагов острой и хронической инфекции;
3) коррекция хронических заболеваний — сахарного диабета, атеросклероза;
4) коррекция функциональных нарушений (запоров, поносов);
5) своевременное лечение сопутствующих проктологических заболеваний (геморроя, трещин заднего прохода, криптита и т. д.).
Информация
Источники и литература
-
Клинические рекомендации Ассоциации колопроктологов России
- 1. Шелыгин Ю.А., Благодарный Л.А. Справочник по колопроктологии. Литтерра, 2012; 596.
5. Болквадзе Э. Э. Сложные формы острого парапроктита. Обзор литературы. Колопроктология, 2009; 27 (1):38-46.
27. Штыркова С.В., Клясова Г.А., Данишян К.И., Гемджян Э.Г., Троицкая В.В., Карагюлян С.Р. Перианальная инфекция у больных гемобластозами: факторы риска и возможности профилактики. Терапевтический архив. 2016;7:72-77. бой 10.17116/1егагкЬ201688772-77
30. Штыркова С.В., Клясова Г.А., Карагюлян С.Р., Гемджян Э.Г., Данишян К.И. Особенности перианальных инфекционных осложнений у больных гранулоцитопенией и опухолевыми заболеваниями системы крови. Колопроктология. 2020; т.19, №4, с. 10
- 1. Шелыгин Ю.А., Благодарный Л.А. Справочник по колопроктологии. Литтерра, 2012; 596.
Информация
ВЗК — воспалительные заболевания кишечника
ЗАПК — запирательный аппарат прямой кишки
КТ — компьютерная томография малого таза
МРТ — магнитно-резонансная томография органов малого таза
ОП — острый парапроктит
СЗП — свищ заднего прохода
ТРУЗИ — трансректальное ультразвуковое исследование
Термины и определения
Свищ заднего прохода (СЗП) — это патологический ход между анальным каналом и окружающими его тканями и/или органами и/или перианальной кожей.
Морганиевы крипты — это небольшие углубления между продольными складками слизистой (Морганиевыми колоннами), находятся непосредственно над гребешковой или зубчатой линией, располагающейся в верхнем отделе анального канала.
Анаэробный парапроктит — это парапроктит, вызванный клостридиями, отличается чрезвычайно тяжелым течением.
Критерии оценки качества медицинской помощи
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Все члены рабочей группы являются членами ассоциации колопроктологов России.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
1. Врачи колопроктологи
2. Врачи хирурги
3. Врачи гастроэнтерологи
4. Врачи терапевты
5. Врачи общей практики (семейные врачи)
6. Врачи эндоскописты
7. Медицинские работники со средним медицинским образованием
8. Организаторы здравоохранения
9. Врачи-эксперты медицинских страховых организаций (в том числе при проведении медико-экономической экспертизы)
10.Студенты медицинских ВУЗов, ординаторы, аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УРР) для методов профилактики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает систематическую актуализацию — не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным КР (клинических рекомендации) но не чаще 1 раз в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативноправовых документов:
1. Статья 76 Федерального Закона Российской Федерации от 21.11.2011 N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», в части разработки и утверждении медицинскими профессиональными некоммерческими организациями клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи;
2. Приказ от 2 апреля 2010 г. N 206н «Об утверждении порядка оказания медицинской помощи населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля» Министерства здравоохранения и социального развития Российской Федерации;
3. Федеральный Закон Российской Федерации от 29.11.2010 N 326-ФЗ (ред. от 03.07.2016) «Об обязательном медицинском страховании в Российской Федерации»;
4. Приказ Минздрава России от 7 июля 2015 г. N 422ан «Об утверждении критериев оценки качества медицинской помощи»;
5. Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. № 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы»;
6. Федеральный Закон от 17.07.1990 178-ФЗ (в ред. Федеральных законов от 08.12.2010 №345 ФЗ, от 345-ФЗ, от 01.07.2011 № 169ФЗ, от 28.07.2012 № 133- ФЗ, от 25.12.2012 №258-ФЗ, от 07.05.2013 №99-ФЗ, от 07.05.2013 №104-ФЗ, от 02.07.2013 №185-ФЗ, от 25.11.2013 №317-ФЗ) «О государственной социальной помощи».
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
Острый парапроктит — острое гнойно-воспалительное заболевание параректальной клетчатки. Инфекция из прямой кишки по протокам анальных желез может быстро проникать в одно из параректальных клетчаточных пространств — подкожное (чаще всего), ишиоанальное, пельвиоректальное, ретроректальное (очень редко).
По названиям этих пространств именуется и форма острого парапроктита — подслизистый, подкожный, ишиоанальный, пельвиоректальный (тазовопрямокишечный), ретроректальный. Различают иногда интрасфинктерный абсцесс, но этот термин лучше применять при хроническом парапроктите, ибо точно локализовать полость гнойника при остром процессе трудно. Внутреннее отверстие гнойника почти всегда одно, а наружных гнойников может быть два и более, причём эти наружные абсцессы нередко располагаются по обе стороны от заднего прохода — сзади или спереди от прямой кишки (подковообразный парапроктит). «Дуга» такого абсцесса проходит позади, между анусом и копчиком (чаще) или спереди от заднего прохода (у женщин между анусом и ректовагинальной перегородкой). При этом диагностируют соответственно, задний или передний подковообразный острый парапроктит, причём с одной стороны абсцесс может быть подкожным, а с другой ишиоанальным и т. п. Чаще всего, более чем у половины всех пациентов, гнойник располагается на границе кожи и слизистой — подкожно- подслизистый краевой острый парапроктит.
Клиника острого парапроктита характерна для любого параректального нагноения: припухлость, болезненность при пальпации, боли, нарастающие, а иногда внезапные, усиливающиеся при ходьбе и сидении, при кашле, при дефекации (не всегда), размягчение в центре. Ухудшается общее состояние, появляется субфебрилитет. Более всего общее состояние страдает при глубоких (ишиоанальных, тазово-прямокишечных) гнойниках, в то время как местно при этих формах абсцесса изменения минимальны — почти нет покраснения кожи, и только глубокий толчок верхушками пальцев вызывает боль с пораженной стороны.
При глубоком (высоком) ишиоанальном, пельвиоректальном или ретроректальном ОП общее состояние пациента может быть тяжелым (высокая лихорадка, все признаки интоксикации, боли в глубине таза), а местные изменения подчас оказываются мало демонстративными.
Нередко после вскрытия ОП развиваются свищи заднего прохода.
Решение вопроса о применении той или иной радикальной операции при остром парапроктите должно приниматься только специалистом-колопроктологом, а при поступлении таких пациента в общехирургический стационар следует просто широко вскрыть и дренировать гнойник на промежности и предупредить пациента о возможном рецидиве гнойника или образовании СЗП. Если это произойдет, следует направить пациента для плановой операции в колопроктологическое отделение.
После вскрытия гнойника лучше впоследствии в плановом порядке, в колопроктологической клинике выполнить квалифицированно операцию по поводу СЗП, чем пытаться любым путём одномоментно радикально прооперировать острый парапроктит, не думая о будущей функции запирательного аппарата.
Полное выздоровление наступает при своевременном хирургическом лечении. В случае недостаточного дренирования, при отсутствии лечения, при хронической инфекции в качестве последствия парапроктита образовывается свищевой ход.
Иногда свищевые ходы способствуют распространению воспаления в труднодоступные места малого таза. Как результат — инфекцию становится невозможно устранить полностью. Это провоцирует постоянные рецидивы парапроктита. Продолжительное течение заболевания может вызвать спаечные процессы в малом тазу и рубцовые изменения в стенках анального канала.
Профилактика состоит в своевременном лечении болезней прямой кишки, соблюдении личной гигиены. Безотлагательное хирургическое лечение острого течения заболевания предупреждает образование СЗП. Немаловажным фактором в предупреждении недуга является нормализация деятельности кишечника.
Приложение Г. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Несмотря на то, что аноректальная патология издавна привлекала к себе внимание исследователей, до настоящего времени ей уделяется недостаточно внимания. В основном описаны хирургические методы лечения, в разработку которых значительный вклад внесли А. В. Вишневский, А. Н. Рыжих, М. Х. Левитан, Ж. М. Юхвидова, В. Д. Федоров, Г. И. Воробьев.
Цель нашей статьи -представить традиционные и современные методы диагностики и консервативного лечения аноректальных заболеваний.
Диагностика
Издавна для диагностики аноректальной патологии использовались такие методы, как осмотр области заднего прохода и пальцевое исследование прямой кишки. Позже стала применяться ректоскопия. Эти методики не утратили своего значения до настоящего времени.
Осмотр области заднего прохода -первый этап обследования при подозрении на аноректальную патологию. Метод дает возможность определить наружные геморроидальные узлы и геморроидальные бахромки, наружные отверстия свищей, анальные трещины. При идиопатическом анальном зуде и проктите можно наблюдать мокнутие и экскориацию кожи вокруг ануса, при парапроктитах, локализованных в подкожной клетчатке, -гиперемию и отек перианальной кожи. При осмотре заднего прохода можно увидеть анальный полип, выпадение внутренних геморроидальных узлов, слизистой оболочки анального канала или всех слоев прямой кишки.
Пальцевое исследование всегда было и остается обязательным моментом проктологического осмотра. Важность этого метода не раз подчеркивал в своих выступлениях академик В. Х. Василенко. Его в этом поддерживал профессор В. М. Мыш, который писал: «Область диагностических возможностей ректороманоскопии исчерпывается болезнями самой кишки, тогда как пальцевое исследование через прямую кишку является исключительно ценным и широко доступным приемом исследования как самой кишки, так и ряда смежных органов». В диагностике рака прямой кишки пальцевое исследование имеет особое значение и дает возможность в 88% случаев обнаружить опухоль, определить степень ее смещаемости, расстояние от ануса (что важно для выбора метода хирургического вмешательства), сужение просвета кишки. Кроме обследования прямой кишки этим методом определяется состояние соседних органов (предстательная железа у мужчин, шейка матки и задняя поверхность тела матки у женщин).
Аноскопия -осмотр анального канала и нижнеампулярного отдела прямой кишки с помощью ректальных зеркал также входит в группу методов обязательного обследования пациентов с аноректальной патологией. В процессе этого обследования могут быть выявлены геморроидальные узлы, проведена дифференциация истинных полипов и гипертрофированных анальных сосочков, которые представляют собой гиперплазию слизистой оболочки в области морганиевых крипт, возникшую в результате хронического воспаления при трещинах заднего прохода, геморрое или проктите.
Ректороманоскопия долгое время считалась основным методом визуального осмотра прямой кишки и дистального отдела сигмовидной. В последующие годы на смену жесткому ректороманоскопу пришли гибкие сигмоскопы на стекловолокне, дающие возможность осматривать полностью левые отделы толстой кишки -места наиболее частых локализаций опухолей.
Тотальная колоноскопия выполняется в тех случаях, когда при сигмоскопии в прямой или сигмовидной кишке выявляются полипы или злокачественные опухоли, когда обнаруживается воспалительный процесс, не ограничивающийся дистальным отделом толстой кишки, или имеется патологическое отделяемое (слизь, кровь, гной) в просвете кишки, поступающее из проксимальных отделов.
Ультразвуковое исследование. В настоящее время для распознавания осложненной ректальной патологии стали использоваться ультразвуковые приборы, снабженные ректальными датчиками, что дает возможность получить сведения о трансмуральном распространении воспалительного процесса в дистальном отделе толстой кишки, о наличии инфильтратов, свищей и абсцессов.
Таким образом, сегодня к арсеналу вышеописанных и хорошо известных диагностических методов присоединились колоноскопия и УЗИ с использованием ректальных датчиков.
Характеристика аноректальных заболеваний
Геморрой -одно из самых распространенных болезней; им страдает 10% населения. Среди проктологических заболеваний на долю геморроя приходится 40%.
Взгляды исследователей на этиологию геморроя противоречивы. Как причинный фактор назывались врожденная недостаточность венозной системы, венозный застой, запор, нарушение механизма ректального сфинктера. В то же время ни одна из гипотез, основывающихся на патологии венозной системы, долгое время не могла объяснить происхождение основного симптома геморроя -выделение алой крови. В 1975 г. W. Thomson экспериментально доказал существование артериальных и венозных компонентов геморроидального узла [9]. Он сформулировал причину геморроя как первичную слабость эпителия заднепроходного канала, ведущую к соскальзыванию, смещению с места анальных «подушек», что может произойти при хроническом запоре или продолжительном натуживании во время дефекации [10].
Подводя итог исследованиям, проводимым по изучению патогенеза геморроя, Г. И. Воробьев с соавторами пришли к выводу, что «ведущими факторами в патогенезе геморроя являются дисфункция сосудов, обеспечивающих приток крови по улитковым артериям и отток по отводящим венам» [1].
Существует несколько классификаций геморроя [1, 4–6].
Согласно одной из последних классификаций геморрой по клиническому течению делится на острый и хронический, по форме -на внутренний, наружный и комбинированный. Хроническое течение геморроя, в свою очередь, подразделяется на четыре стадии: I стадия -выделение крови из заднего прохода без выпадения геморроидальных узлов; II -выпадение узлов с самопроизвольным вправлением их в анальный канал (с кровотечением или без); III -периодическое выпадением узлов с необходимостью их ручного вправления в анальный канал, IV стадия -постоянное выпадение геморроидальных узлов вместе со слизистой оболочкой прямой кишки [1].
Предвестниками геморроя в течение длительного периода времени (от нескольких месяцев до нескольких лет) могут быть неприятные ощущения в области заднего прохода или анальный зуд. Первым и основным симптомом заболевания является аноректальное кровотечение различной степени выраженности -от скудных кровянистых следов на туалетной бумаге или кале до массивных кровотечений, приводящих в 1% случаев к анемии. Кровь, как правило, ярко-красного цвета, но может быть и темной, если скапливается в ампуле прямой кишки. В самом начале акта дефекации скопившаяся в прямой кишке кровь может выделяться в виде сгустков. Чаще же пациенты отмечают выделение крови в виде капель или брызжущей струи. Изредка кровотечение наблюдается и вне акта дефекации. Для геморроя также характерна боль в заднем проходе, возникающая во время дефекации, при ходьбе, нарушении диеты (прием острых блюд, спиртных напитков). Причиной болевых ощущений могут быть изменения в перианальной области при наружном геморрое или присоединившиеся осложнения (трещина заднего прохода, тромбоз наружных геморроидальных сплетений). Анальный зуд возникает при геморрое довольно часто и является следствием обильного выделения слизи, загрязнения анальной области кровью и частицами кала. Это постоянно вызывает ощущение увлажнения вокруг ануса, загрязнение нижнего белья. В результате появляются расчесы, происходит экскориация кожи перианальной области (рис. 1).
На начальных стадиях заболевания проводится консервативная терапия. Внимание уделяется питанию. Алкогольные напитки, раздражающая пища способствуют усилению геморроидальных кровотечений, поэтому алкоголь, приправы, острые и соленые блюда из пищи исключаются. После дефекации и туалета ануса в задний проход вводятся свечи на мягкой основе. В течение длительного периода времени в проктологической практике для этих целей заслуженно использовались свечи следующего состава: Extr. Belladonnae 0,015; Novocaini 012; Xeroformi 0,1; But. Cacao 1,7. При кровотечении в указанный выше состав добавляют S. Adrenalini 1:1000 gtt. IY. В настоящее время используются и другие свечи, указанные ниже.
При остром геморрое и геморрое, осложнившемся тромбозом геморроидального узла, сначала проводится консервативная терапия, направленная на устранение воспалительного процесса и регуляцию стула. В первые сутки назначается холод на область промежности, в последующие дни -теплые сидячие ванночки со слабым раствором марганца после стула и ректальные свечи указанного выше состава, а также свечи или мазь Ультрапрокт, Постеризан, Проктогливенол, Релиф, Релиф ультра или адвансе. Эти препараты назначаются ректально в виде крема или свечей 2 раза в сутки после стула и на ночь. Кроме местной терапии внутрь назначаются препараты, оказывающие венотонизирующее и ангиопротективное действие. Один из таких препаратов Детралекс относится к группе флавоноидов и представляет собой комбинацию диосмина и гесперидина. Препарат способствует уменьшению растяжимости вен, повышению их тонуса, снижению застоя и улучшению микроциркуляции. Назначается Детралекс по 6 таблеток в сутки в течение первых 4 дней, затем по 4 таблетки в сутки в течение последующих 3 дней.
Второй препарат этого же направления Флебодиа 600 -немикронизированный диосмин. Препарат назначается по схеме: 2–3 таблетки в сутки во время еды в течение 7 дней, далее при необходимости лечение можно продолжить по 1 таблетки 1 раз в день в течение 1–2 месяцев. С этой же целью используется Диовенор 600 -аналог Флебодиа 600.
При выпадении узлов, частых обострениях, не поддающихся консервативной терапии, и обильных повторных кровотечениях показано хирургическое лечение (рис. 2). По данным клиники «Мейо» наиболее удовлетворительные результаты были получены при легировании узлов латексной шайбой и геморроидэктомия.
Анальная трещина занимает второе место среди аноректальных заболеваний и представляет собой дефект слизистой линейной или треугольной формы длиной 1,0–1,5 см, располагающий вблизи переходной складки, выше линии Хилтона. Происхождение трещины связывают со многими причинами, но важнейшим фактором является травма слизистой оболочки анального канала каловыми массами, инородными телами, повреждения ее во время родов. Предрасполагающим моментом может быть геморрой.
Острая трещина имеет щелевидную форму, гладкие ровные края. Дно ее составляет мышечная ткань сфинктера. При длительном течении патологического процесса происходит разрастание соединительной ткани по краям трещины. Дно ее покрывается грануляциями. В области наружного края трещины избыточная ткань формирует анальный (сторожевой) бугорок. Таким образом, острая трещина превращается в хроническую, которая представляет собой язву с рубцовыми краями и рубцовым дном (рис. 3).
Иногда острая трещина заживает самостоятельно, но чаще переходит в хроническую. Как правило, бывает только одна трещина и чаще всего она располагается на задней стенке анального канала. Изредка можно наблюдать две трещины, которые располагаются одна над другой. Следует отличать истинные трещины от различных поверхностных повреждений перианальной кожи. Наиболее частая локализация трещин (на 12 часах по задней и на 6 часах по передней стенкам) объясняется особенностями строения анального сфинктера. Именно на 6 и 12 часах -худшие условия кровоснабжения, и существует большая опасность травматизации слизистой оболочки при прохождении каловых масс во время дефекации вследствие давления на заднюю и переднюю комиссуры. Травма слизистой оболочки приводит к возникновению острой боли из-за раздражения многочисленных нервных окончаний и спазму сфинктера. Образуется порочный круг -анальная трещина ведет к резкому болевому синдрому, болевой синдром -к спазму сфинктера, спазм сфинктера препятствует заживлению трещины.
Триада симптомов, характерная для клинической картины анальной трещины, -боль во время и особенно после дефекации, спазм сфинктера и скудное выделение крови. В клинической картине острой и хронической трещины имеются различия. При острой трещине клинические проявления выражены ярко. Основной симптом -острая боль после акта дефекации, продолжающаяся несколько часов. Спазм сфинктера способствует усилению боли. Боль принимает пульсирующий характер. Кровь определяется в виде капель на поверхности кала. Из-за спазма сфинктера и чувства страха перед актом дефекации стул задерживается. Прием слабительных усиливает боль.
При хронической трещине -боль менее острая, продолжительность ее после стула составляет 5–10 мин. Спазм сфинктера выражен слабо. При осложнении хронической анальной трещины краевыми свищами появляются гнойные выделения, зуд, раздражение перианальной кожи. Для хронической трещины характерно циклическое течение. Она может заживать, однако при малейшем натуживании или физическом напряжении вновь открывается.
Выявление анальной трещины затруднения не вызывает. На мысль о ее существовании наводят анамнез и характерные жалобы. Диагноз становится ясным уже при осмотре заднего прохода. При разведении ягодиц обнаруживается трещина или сторожевой бугорок у ее наружного края. Если трещина при осмотре не видна, то следует осторожно провести пальцевое исследование прямой кишки. При этом на пораженной стенке анального канала будет определяться уплотнение. Ректороманоскопию в остром периоде из-за выраженного болевого синдрома и спазма сфинктера проводить не следует. В случаях, когда необходима дифференциация анальной трещины с другими заболеваниями, исследование может быть проведено после предварительной инъекции под трещину 4–5 мл 1% раствора новокаина. Дифференциальную диагностику проводят с кокцигодинией и анальной формой болезни Крона.
Консервативное лечение острой трещины предусматривает, прежде всего, устранение боли, спазма сфинктера и нормализацию стула. Для нормализации стула может быть использован Мукофальк, содержащий гидрофильные волокна из наружной оболочки семян подорожника, которые удерживают воду. В результате увеличиваются объем каловых масс, и их консистенция становится более мягкой. Препарат хорошо переносится больными, не усиливает болевых ощущений в животе и заднем проходе, что свойственно многим слабительным средствам. Рекомендуется диета с ограничением острых и раздражающих блюд. Раз в сутки ставятся очистительные клизмы из кипяченой воды комнатной температуры. При этом клизменный наконечник густо смазывается вазелиновым маслом и вводится по краю анального отверстия, противоположного тому, по которому располагается трещина.
После очищения кишечника -теплые (38 °C) сидячие ванны со слабым раствором марганца продолжительностью 10 минут. Самостоятельного стула в этот период следует избегать из-за опасности усиления боли и спазма. Слабительные средства, как уже было сказано выше, противопоказаны, так как они могут усилить боль. Затем в прямую кишку вводятся свечи на мягкой основе (Релиф, Релиф адвансе, Ультрапрокт, Постеризан). Лечение свечами проводится до полной эпитализации трещины. Очистительные клизмы, как правило, ставятся в течение первых 10 дней от начала заболевания, в дальнейшем стул самостоятельный.
Когда консервативная терапия неэффективна, прибегают к хирургическому лечению, которое заключается в иссечении трещины и сфинктеротомии. В последние годы для лечения неосложненной анальной трещины предлагается закрытая латеральная подкожная сфинктеротомия [3, 7], после которой быстрее исчезает боль и рецидивов бывает меньше.
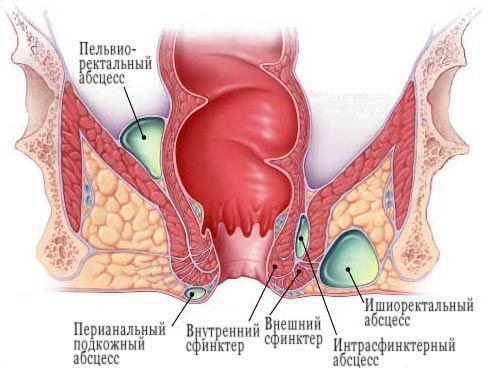
Парапроктит -воспаление клетчатки, окружающей прямую кишку. Среди проктологических заболеваний на долю парапроктита приходится 15%. Различают три фасциально-клетчаточные пространства: подкожное, ишиоректальное и тазово прямокишечное. Соответственно этому и парапроктиты подразделяют на подкожные, подслизистые, ишиоректальные и тазово прямокишечные. Заболевание вызывается различными микроорганизмами, проникающими в клетчаточные пространства из прямой кишки через анальные железы, поврежденную слизистую оболочку, а также гематогенным или лимфогенным путем из соседних органов, пораженных воспалительным процессом.
Особое значение в патогенезе парапроктита имеет непосредственное повреждение слизистой оболочки прямой кишки в области задней стенки анального канала, где располагаются широкие и глубокие крипты, являющиеся входными воротами инфекции. В каждую крипту открывается от 6 до 8 протоков анальных желез. По ним инфекция распространяется в параректальные клетчаточные пространства. По клиническому течению парапроктиты подразделяют на острые и хронические. Острый парапроктит -гнойное воспаление (абсцесс) околопрямокишечной клетчатки. Хронический парапроктит -следствие острого воспаления. Это -параректальный свищ, образовавшийся после самопроизвольного вскрытия абсцесса или вскрытия его хирургическим методом. Внутренним отверстием параректального свища является дефект в прямой кишке. Наружное отверстие располагается на коже промежности (рис. 4).
В ряде случаев можно наблюдать несколько свищевых ходов и несколько наружных отверстий свищей. Заболевание начинается с продромального периода (до трех дней), в течение которого могут наблюдаться слабость, головная боль, общее недомогание. Затем появляются озноб, лихорадка, боль в области промежности. При поражении клетчаточных пространств малого таза по типу флегмоны в клинической картине преобладают общие симптомы, обусловленные интоксикацией. По мере того как процесс ограничивается и формируется гнойник, интенсивность боли нарастает. Она принимает пульсирующий характер.
Наибольшее значение в диагностике острого парапроктита имеют осмотр анальной зоны и пальцевое исследование прямой кишки. При осмотре обращает на себя внимание гиперемия кожи в области промежности на стороне поражения. Пальпация промежности болезненная, может определяться флюктуация. Пальцевое исследование во многих случаях также болезненно, его следует проводить с осторожностью. Данной методикой нельзя пренебрегать, поскольку информация, получаемая с помощью пальцевого исследования, может оказаться весьма ценной для распознавания почти всех форм острого парапроктита.
Лечение острого парапроктита, проводимое сразу же после установления диагноза, хирургическое. Основные принципы лечения: 1) вскрытие гнойника; 2) ликвидация внутреннего отверстия, через которое полость гнойника сообщается с прямой кишкой.
Хронический парапроктит, как было сказано выше, является следствием острого парапроктита. Если при вскрытии гнойника внутреннее отверстие в прямой кишке не ликвидируется, впоследствии может образоваться свищ прямой кишки. Для свища прямой кишки характерно наличие одного или нескольких наружных отверстий на коже промежности. Из наружных отверстий свищевого хода могут выделяться гной, каловые массы и газы. Общее состояние больных при хроническом парапроктите страдает мало. Боль проявляется только при обострении процесса. В зависимости от расположения свищевого хода по отношению к мышце сфинктера различают четыре вида свищей: подкожно-подслизистые (интрасфинктерные), чрезсфинктерные, сложные (экстрасфинктерные) и неполные. Последние имеют только внутреннее отверстие в прямой кишке и не имеют наружного отверстия на промежности. Источником их образования часто бывает анальная трещина.
В диагностике хронического парапроктита используются те же методы, что и при остром парапроктите. Пальцевое исследование прямой кишки дает возможность судить о тонусе сфинктера и в ряде случаев обнаружить внутреннее отверстие свища. Обязательно выполняют зондирование пуговчатым зондом, который вводят в свищевой ход через его наружное отверстие (рис. 5).
С помощью зонда определяют направление свищевого хода, его отношение к мышце сфинктера. Фистулография -обязательное рентгенологическое исследование свищей прямой кишки. Проба с красящим веществом служит для определения проходимости свищевого хода, расположения внутреннего отверстия и гнойных полостей в клетчатке. Сигмоскопия выполняется для обнаружения сопутствующих заболеваний и высоко расположенных внутренних свищевых отверстий.
Лечение всех видов свищей хирургическое. Операция может рассматриваться как радикальная только в том случае, когда при иссечении свищевого хода ликвидировано отверстие в прямой кишке.
Проктит -острое или хроническое воспаление слизистой оболочки прямой или прямой и сигмовидной кишок (проктосигмоидит). Острый проктит чаще всего имеет определенную причину. Его могут вызвать травмы, инородные тела, механическое раздражение при массаже предстательной железы, химические и термические ожоги, частые очистительные клизмы. Заболевание может быть следствием лучевой терапии злокачественных опухолей тазовых органов (лучевой проктит) или инфекций (гонорейный, дизентерийный проктит). Развитию проктита могут способствовать заболевания соседних органов (геморрой, анальная трещина, парапроктит, абсцесс Дугласова пространства, простатит, цистит, вульвовагинит и др.). Длительно текущие и не поддающиеся консервативному лечению проктиты и проктосигмоидиты следует, прежде всего, дифференцировать с дистальными формами язвенного колита [2].
Острый проктит имеет внезапное начало, может сопровождаться повышением температуры тела, ознобами, характеризуется воспалительными изменениями слизистой оболочки прямой кишки, клинически проявляется частыми позывами к дефекации, тенезмами на фоне запоров, чувством жжения и ощущением «инородного тела» в заднем проходе. Исследование прямой кишки пальцем и ректороманоскопия переносятся больными плохо из-за выраженной болезненности. Слизистая оболочка прямой кишки резко гиперемирована, отечна, выбухает в просвет. Сосудистый рисунок смазан или отсутствует.
Хронический проктит, как правило, является следствием нелеченного острого заболевания либо имеет специфическую природу. Клинически заболевание проявляется периодически возникающим чувством дискомфорта в прямой кишке, ощущением неполного опорожнения, периодическими обострениями, сопровождающимися учащениями стула с примесью слизи (иногда крови), тенезмами. При эндоскопии определяется гиперемия различной степени выраженности и отек. Диагноз требует исключения инфекционных, паразитарных и других заболеваний.
Лечение острого проктита консервативное. Прежде всего, необходима диета с исключением всех раздражающих продуктов и алкоголя. После полного очищения кишечника с лечебной целью в кишку вводят 100,0 мл теплого настоя ромашки (температура 37–38 °C). На ночь ставится масляная клизма (50–75 мл теплого -37–38 °C -растительного масла). Начиная со второй недели заболевания утренние лечебные ромашковые клизмы заменяют клизмами из 0,3–0,5% раствора колларгола. Концентрация раствора определяется интенсивностью воспалительного процесса в кишке. Масляные вечерние микроклизмы продолжают в течение 14 дней. Общий курс лечения 2–3 недели. После 10 дневного перерыва курс лечения следует повторить во избежание рецидива.
При лечении хронического проктита рекомендуются те же средства, что и при остром проктите, но курс консервативной терапии более длительный. Наилучший эффект дают лечебные микроклизмы из раствора колларгола.
Анальный зуд -патологическое состояние, характеризующееся упорными расчесами в области заднего прохода. Следует четко подразделять идиопатический (первичный) анальный зуд и вторичный, часто сопровождающий такие заболевания, как геморрой, анальная трещина, глистные инвазии, проктит и проктосигмоидит. Если причины возникновения вторичного анального зуда известны, то этиология первичного (идиопатического) зуда до конца не изучена.
Часто зуд в области заднего прохода есть основная и единственная жалоба больного. По клиническому течению различают острый и хронический анальный зуд. Для острой формы характерно внезапное начало, постоянное течение, значительная интенсивность и местные изменения кожи типа влажной экземы с мацерацией, следами расчесов, гипертрофией перианальных складок. При хроническом зуде, наоборот, начало медленное, кожа чаще сухая, истонченная, иногда депигментирована, следов расчесов нет совсем или они имеют вид тонких линейных ссадин.
Диагностику причин анального зуда всегда начинают с определения типа зуда (идиопатический или вторичный). Прежде всего, следует установить, не является ли зуд симптомом вышеуказанных заболеваний (вторичным), связано ли его возникновение с приемом острой или соленой пищи, алкоголя, контакта с вредными химическими и радиоактивными веществами, наличия аллергии и др. Из лабораторных исследований производят анализ крови на содержание сахара и трехкратный анализ кала на яйца глист. У мужчин следует исключить уретрит и простатит, у женщин -вагинальный зуд.
Лечение вторичного анального зуда заключается в терапии основного заболевания. При идиопатическом анальном зуде лечение носит исключительно симптоматический характер.
Рекомендована диета с исключением острых блюд и алкоголя. Тщательный туалет ануса после каждого акта дефекации. После этого в прямую кишку вводятся мази (Постеризан, Проктоседил, Ауробин, Эмалан). На ночь назначаются теплые сидячие ванночки с раствором марганца и микроклизмы из 0,33% раствора колларгола -50,0 мл. Курс лечения 10 дней. Последующие 10 дней назначаются микроклизмы (50 мл) из теплого растительного масла.
Методы консервативной терапии анальной патологии совершенствуются по мере разработки новых лекарственных средств. С этой точки зрения следует обратить внимание на медицинские коллагены, которые стали использоваться в комплексной терапии многих заболеваний.
Проблема изучения коллагена, как нового пластического материала, давно привлекала внимание исследователей. У истоков развития этого направления стоял академик АМН СССР В. В. Кованов. В итоге был создан новый класс лечебных лекарственных форм -пластические материалы направленного действия на основе природного биополимера коллагена. В настоящее время в практическом здравоохранении стал широко применяться медицинский коллаген Эмалан, представляющий собой коллагеновый гидрогель для проблемной кожи и ран. Он успешно прошел клинические испытания в ожоговом Центре НИИ скорой помощи им. Н. В. Склифосовского (1995), в Военном госпитале им. Н. Н. Бурденко (1999) и в 72 й Центральной поликлинике МЧС (2009). Установлено, что Эмалан уменьшает признаки воспаления. Под его воздействием исчезают гиперемия, отек, болевые ощущения, уменьшается или исчезает зуд и шелушение кожных покровов. Все вышесказанное послужило основанием для использования этого препарата в лечении анальной патологии.
Из 112 наблюдавшихся нами в течение 2009–2010 гг. больных у 54 имелась острая и хроническая анальная трещины, у 50 -геморрой I и II степени, у 8 -идиопатический анальный зуд.
При лечении анальных трещин Эмалан включался в комплексную терапию. Он вводился в прямую кишку на свече и в виде аппликаций на область заднего прохода в течение 3 недель. В 70,3% случаев отмечена положительная динамика уже на 4–5 сутки от начала лечения. К концу третьей недели у 31 пациента наблюдалось полное заживление трещин. У больных, страдающих геморроем, осложненным анальной трещиной и зудом (50), к концу третьей недели на фоне комплексной терапии наблюдалось уменьшение симптомов заболевания, таких как зуд, боль, жжение. Особенно эффективным препарат оказался в лечении больных с идиопатическим (8) и вторичным (6) анальным зудом. На фоне приема препарата (гелиевые аппликации на прианальную область 3–4 раза в день) отмечено уменьшение расчесов, мацерации и гиперемии кожи. К концу двухнедельного курса эти изменения полностью исчезали.
Наш первый опыт показал, что отечественный коллагеновый гель Эмалан может быть успешно использован в комплексной терапии острых и хронических анальных трещин, проктита, анального зуда и осложненных форм геморроя. Препарат дает возможность повысить эффективность терапии и способствует уменьшению сроков лечения.
Литература
- Воробьев Г. И., Шелыгин Ю. А., Благодарный Л. А. Геморрой. М. // «Митра-Пресс». 2002. 192 с.
- Григорьева Г. А. Аноректальная патология. Руководство по гастроэнтерологии // М.: Медицина. 1996. Т3. 606–635 с.
- Генри М. М., Свош М. Колопроктология и тазовое дно // М.: Медицина. 1988 (перевод с английского). 451 с.
- Ривкин В. Л., Капуллер Л. Л. Геморрой // М.: Медицина. 1984. 751 с.
- Ривкин В. Л., Дульцев Ю. В., Капуллер Л. Л. Геморрой и другие заболевания заднепроходного канала // М.: Медицина. 1994. 239 с.
- Ривкин В. Л., Капуллер Л. Л. Геморрой. Запоры // М.: Медпрактика. 2000. 158 с.
- Федоров В. Д., Дульцев Ю. В. Проктология. М.: Медицина. 1984. 380 с.
- Haas P. F., Fox T. A., Haas G. P. The pathogenesis of haemorrhoids. Disease of the colon and rectum. 1984. T. 27. p. 442–450.
- Thomson W. H. F. The nature of haemorrhoids // British J. of Surgery. 1975. T. 62. p. 542–552.
- Thomson W. H. F. The nature and cause of haemorrhoids. Proceding of the Royal society of Medicine. 1975. T. 68. p. 574–575.
Г. А. Григорьева, доктор медицинских наук, профессор
С. В. Голышева
Первый МГМУ им. И. М. Сеченова, Москва
Контактная информация об авторах для переписки: vasgastro@yandex.ru
Ауробин (Aurobin).
Фармакологические группы
• Глюкокортикостероид в комбинации с противомикробным средством
Показания к применению:
• Острый геморрой (отек, тромбоз геморроидальных узлов)
• Острая трещина заднего прохода и прямой кишки (острая анальная трещина)
• Параректальный свищ (свищ прямой кишки)
• Боли в области заднего прохода и прямой кишки
• Зуд заднего прохода
• Аногенитальный зуд
• Перианальный дерматит
Состав:
Мазь для ректального и наружного применения (преднизолон, лидокаин, декспантенол).
Фармакологическое действие
Регенерация ран, антисептическое (антибактериальное действие), противоотечное, местноанестезирующее, противоаллергическое, обезболивающее, противовоспалительное действие.
Способ применения
Наружно, в прямую кишку.
Взрослые, пожилые: наносится на перианальную область 2–4 раза в сутки.
При внутренних геморроидальных узлах небольшое количество мази (величиной с горошину) вводится в прямую кишку 2–4 раза в сутки. При уменьшении симптомов препарат можно применять реже. Курс лечения 5–7 дней.
Ограничение: дети до 12 мес мазь применять нельзя.
Избегать длительного применения препарата курс лечения не более 7 дней.
Гепатромбин Г (Hepatrombin H).
Действующее вещество:
(Гепарин, преднизолон, лауромакрогол)
Фармакологическая группа
• Антикоагулянтное средство прямого действия для местного применения
Показания к применению
• Острый геморрой, тромбоз геморроидальных узлов
• Анальная трещина и свищ области заднего прохода и прямой кишки
Состав
Мазь для ректального и наружного применения (гепарин натрия, преднизолон, лауромакрогол 600)
Свечи ректальные (гепарин, преднизолон, лауромакрогол 600)
Фармакологическое действие
Фармакологическое действие — антитромботическое, противозудное, местноанестезирующее, противоотечное, противовоспалительное.
Способ применения
Мазь
Наружно, мазь наносят тонким слоем 2–4 раза в сутки; после исчезновения болезненных ощущений — 1 раз в сутки в течение 7 дней.
Ректально. Для введения мази используется наконечник, который вводится в полость прямой кишки, и легким нажатием на тюбик выдавливается небольшое количество мази.
Свечи
Ректально, свечи вводят 1–2 раза в сутки в полость прямой кишки после дефекации.
Гинкор прокто (Ginkor procto).
Фармакологическая группа
• Ангиопротекторы и корректоры микроциркуляции
Показания к применению
• Хронический геморрой (профилактика обострений). Острый геморрой (в комбинации с другими препаратами).
Состав и форма выпуска
Свечи содержат экстракта Ginkgo biloba 20 мг и бутамбена (бутоформа) 40 мг.
Фармакологическое действие
Фармакологическое действие — уменьшает ломкость и проницаемость сосудов, улучшает местное кровообращение, обезболивает, повышает тонус и укрепляет стенку сосудов, антиагрегационное.
Противопоказания
Повышенная чувствительность к компонентам препарата.
Побочные действия
Аллергические реакции.
Способ применения и дозы
В прямую кишку. По 1 свече утром и вечером в течение 7 дней.
Натальсид (Natalsid).
Действующее вещество:
Натрия альгинат (Sodium alginate)
Фармакологическая группа
• Кровоостанавливающее средство для местного применения.
Показания
• Геморрой, геморроидальные кровотечения
• Трещина области заднего прохода и прямой кишки, осложненная кровотечением
• Эрозивный проктосигмоидит (применяется для симптоматического лечения)
Состав
Свечи ректальные (натрия альгинат)
Фармакологическое действие
Фармакологическое действие — кровоостанавливающее, репаративное, противовоспалительное.
Способ применения
В прямую кишку (ректально). Свечи вводят в прямую кишку после самопроизвольного опорожнения кишечника или очистительной клизмы. Взрослым и детям старше 14 лет — по 1 свече 2 раза в сутки.
Длительность курса лечения препаратом Натальсид — 7–14 дней.
Форма выпуска
Свечи ректальные, 250 мг.
Нефлуан (Nefluan).
Действующее вещество:
(Неомицин, Флуоцинолона ацетонид, лидокаин)
Фармакологическая группа
• Глюкокортикостероид + антибиотик + анестетик местного действия
Состав
Гель для местного применения (лидокаина гидрохлорид, неомицина сульфат, флуоцинолона ацетонид ).
Фармакологическое действие
Фармакологическое действие — местноанестезирующее, антибактериальное, противовоспалительное.
Фармакодинамика
Лидокаина гидрохлорид — оказывает местное анестезирующее действие.
Неомицина сульфат — антибиотик из группы аминогликозидов с бактерицидным действием, имеющий широкий спектр антибактериальной активности в отношении грамположительных кокков, грамотрицательных палочек и актиномицетов.
Флуоцинолона ацетонид — синтетический кортикостероид, оказывающий противовоспалительное действие при местном применении. Не влияет на антибактериальную активность неомицина и усиливает обезболивающее действие лидокаина.
Показания к применению
Воспалительные заболевания прямой кишки, геморрой, острая анальная трещина, криптит, проктит, перианальный дерматит при свищах прямой кишки.
Противопоказания
Повышенная чувствительность к лидокаину (или другим анестетикам амидного ряда), неомицину, флуоцинолона ацетониду или к другим компонентам препарата.
Применение при беременности и кормлении грудью
Безопасность применения препарата у беременных женщин и в период лактации не изучалась. Поэтому применение препарата Нефлуан при беременности, особенно на ее ранних этапах, а также в период грудного вскармливания, не желательно или должно быть тщательно обоснованным.
Нигепан (Nigepan).
Действующее вещество:
(Гепарин, Бензокаин)
Состав
Свечи ректальные (гепарин натрия, бензокаин)
Фармакологическое действие
Фармакологическое действие — антикоагулянтное, местноанестезирующее, противовоспалительное.
Способ применения и дозы
Ректально, после самопроизвольного опорожнения кишечника или очистительной клизмы. По 1 свече. 2 раза в сутки в течение 10–14 дней.
Олестезин (Olestesin)
Фармакологическая группа
• Регенеранты и репаранты в комбинациях
Показания к применению
• Хронический геморрой (ремиссия острого геморроя и профилактика обострений геморроя)
• Трещина и свищ области заднего прохода и прямой кишки (в период ремиссии)
• Зуд заднего прохода
Состав
Свечи для ректального применения (концентрат масла облепихового, этазол-натрий, анестезин, полиэтилендиоксид )
Фармакологическое действие
Фармакологическое действие — противогеморроидальное, ранозаживляющее, противовоспалительное.
Фармакодинамика
Обладает обезболивающим действием, стимулирует регенерацию эпителия при трещинах и эрозиях ануса, оказывает противомикробное и кровоостанавливающее действие при геморрое.
Клиническая фармакология
Обладает обезболивающим действием, направленное на ликвидацию болевого синдрома, воспаления геморроидальных узлов, на повышение тонуса кавернозных вен, уменьшение внутренних и наружных геморроидальных узлов; способствуют регенерации слизистой оболочки; анестезин быстро снимает боль, уменьшает дискомфорт (чувство неполного опорожнения), этазол-натрия обеспечивает противовоспалительное действие. Витамин К, содержащийся в концентрате масла облепихового, оказывает кровоостанавливающее действие, улучшает свертывание крови, а каротиноиды и другие биологически активные вещества способствуют восстановлению слизистой оболочки.
Противопоказания
Повышенная чувствительность к компонентам препарата .
Побочные действия
Аллергические реакции.
Способ применения и дозы
В прямую кишку, по 1 свече. 2 раза в день; при необходимости — 2–3 свече. 2 раза в день. Курс лечения — 5–7 дней (не более 10 дней).
Постеризан (Posterisan)
Показания к применению
• Хронический геморрой, обострение геморроя
• Трещина и свищ области заднего прохода и прямой кишки
• Папиллит заднего прохода
• Зуд заднего прохода, перианальный дерматит
• Аногенитальный зуд неясной этиологии
• Послеоперационный период
Состав
Мазь (микробные клетки кишечной палочки, инактивированные фенолом)
Свечи ректальные ( микробные клетки кишечной палочки, инактивированные фенолом )
Фармакологическое действие
Фармакологическое действие — регенерирующее, противозудное, иммуностимулирующее, противовоспалительное.
Формирует специфический и стимулирует неспецифический иммунитет.
Фармакодинамика
Активный компонент — суспензия культуры бактерий — содержит инактивированные бактерии и продукты их метаболизма. Стимулирует Т-систему иммунитета, увеличивает фагоцитарную активность лейкоцитов и клеток ретикулоэндотелиальной системы, ряда гуморальных факторов неспецифического иммунитета. Повышает образование антител в месте воздействия и местную резистентность тканей к воздействию патогенной микрофлоры за счет содержания концентрированных липополисахаридов клеточных оболочек и метаболитов кишечных палочек различных штаммов, в том числе устойчивых к антибиотикам и др. антибактериальным средствам. Уменьшает экссудацию, нормализует проницаемость и тонус кровеносных сосудов, стимулирует регенерацию поврежденных тканей.
Показания к применению препарата
Геморрой, при обострении внутреннего геморроя применяют свечи, при перианальном дерматите применяют мазь, анальный и генитальный зуд, особенно устойчивый к другим лекарственным средствам, воспаление анальных сосочков, анальная трещина ( как правило применяют мазь), состояние после операций на аноректальной области (для стимуляции заживления ран).
Противопоказания
Гиперчувствительность
Допустимо применение препарата при беременности и кормлении грудью
Побочные действия
Редко — аллергические реакции связаны с использованием фенола.
Способ применения и дозы
Наружно, ректально. Мазь — наносят тонким слоем на пораженный участок кожи и слизистой оболочки утром и вечером, а также после каждой дефекации. Для более глубокого введения мази в анальный канал можно использовать аппликатор.
Свечи применяют утром и вечером, а также после каждой дефекации. Возможно комбинированное использование мази и свечей. После купирования симптомов заболевания продолжают лечение в течение 2–3 нед для стабилизации эффекта и профилактики рецидивов.
Постеризан форте (Posterisan forte)
Показания к применению
• Хронический геморрой, обострение геморроя
• Трещина и свищ области заднего прохода и прямой кишки
• Папиллит заднего прохода
• Зуд заднего прохода, перианальный дерматит
• Аногенитальный зуд неясной этиологии
• Послеоперационный период
Состав и форма выпуска
Мазь (микробные клетки кишечной палочки, инактивированные фенолом, гидрокортизон).
Свечи ректальные (микробные клетки кишечной палочки, инактивированные фенолом, гидрокортизон).
Фармакологическое действие
Фармакологическое действие – регенерация ран, противозудное, противоаллергическое, иммуностимулирующее, противовоспалительное.
Формирует специфический и стимулирует неспецифический иммунитет.
Фармакодинамика
Комбинированный препарат, в составе которого два активных компонента — суспензия культуры бактерий, содержащая инактивированные бактерии и продукты их метаболизма, и гидрокортизон. Стимулирует местный иммунитет, усиливает образование антител в месте воздействия. Концентрированные липополисахариды клеточных оболочек и метаболиты кишечных палочек различных штаммов, в т.ч. устойчивых к действию антибиотиков и др. антибактериальных средств, приводят к росту местной резистентности тканей к воздействию патогенной микрофлоры. Гидрокортизон (содержащийся в небольшой дозе) дополняет эффект суспензии культуры бактерий благодаря противовоспалительному, противоаллергическому и противозудному действию, что проявляется в уменьшении экссудации, нормализации проницаемости и тонуса кровеносных сосудов, уменьшении отека, гиперемии, зуда, стимуляции регенерации поврежденных тканей.
Показания препарата Постеризан форте
При обострении геморроя назначат свечи. Мазь применяют при дерматите и экземе в области анального отверстия, анальном и генитальном зуде, при аллергическом поражения кожи, анопапиллите, трещине прямой кишки, заднего прохода, в послеоперационном периоде операций на прямой кишке (для стимулирования заживления ран). Рекомендуется преимущественно в острых случаях.
Противопоказания
Гиперчувствительность к фенолу, специфические поражения перианальной области (в т.ч. туберкулез, сифилис, гонорея, микозы, вирусные заболевания).
Применение при беременности и кормлении грудью
С осторожностью применяют в I триместре беременности.
Побочные действия
Редко — аллергические реакции (связаны с использованием фенола в качестве консерванта). При длительном применении в высоких дозах нельзя исключить развитие системных эффектов, характерных для ГКС.
Способ применения и дозы
Наружно, ректально. Наносят тонким слоем на пораженную область утром и вечером, а также после каждой дефекации. Для более глубокого введения мази в анальный канал можно использовать навинчивающийся аппликатор. Свечи ректальные в острый период заболевания применяют по 2–3 раза в сутки. После купирования обострения субъективных симптомов заболевания пораженную область продолжают смазывать 1 раз в сутки или вводят по 1 свече. 1 раз в сутки в течение нескольких дней. Если препарат используется для лечения хронических дерматитов, то после исчезновения кожных проявлений рекомендуется продлить терапию еще на 1–2 нед. Возможно комбинированное использование мази и свечей. После завершения курса лечения для закрепления терапевтического эффекта целесообразно применение препарата (мази или свечей), не содержащего в своем составе гидрокортизона, еще в течение 2–3 нед.
Препарейшн Эйч (Preparation H).
Показания к применению
• хронический геморрой, обострение
Состав и форма выпуска
Мазь содержат экстракта дрожжевых клеток, масла акульей печени.
Свечи содержат экстракта дрожжевых клеток, масла акульей печени.
Фармакологическое действие
Фармакологическое действие — противогеморроидальное.
Уменьшает отек воспаленных тканей и симптомы геморроя (болезненное жжение, зуд и дискомфорт).
Противопоказания
Гиперчувствительность, детский возраст.
Применение при беременности и кормлении грудью
Возможно.
Способ применения и дозы
Местно, на перианальную область,в прямую кишку. Необходимое количество мази (с помощью аппликатора) или по 1 свече вводят в прямую кишку утром и вечером, а также после каждого опорожнения кишечника. После улучшения состояния лечение продолжают для достижения стойкого эффекта (минимум 5 дней).
Прокто-Гливенол (Procto-Glyvenol).
Действующее вещество:
Трибенозид в комбинации с лидокаином
Показания к применению
• Геморрой, начальные проявления при обострении геморроя.
Профилактика обострений геморроя.
Состав и форма выпуска
Свечи ректальные содержат трибенозид, лидокаин.
Крем содержит трибенозид, лидокаина.
Фармакологическое действие
Фармакологическое действие — противогеморроидальное, местное обезболивающее действие.
Обладает противовоспалительной, местноанестезирующей, противозудной активностью. Уменьшает проницаемость капилляров, улучшает кровобращение, повышает тонус вен прямой кишки.
Фармакодинамика
Уменьшает выраженность симптомов геморроя (боль, резь, зуд в области заднего прямой кишки).
Показания к применению препарата Прокто-Гливенол
Наружный и внутренний геморрой, обострение.
Противопоказания
Гиперчувствительность.
Применение при беременности и кормлении грудью
С осторожностью при беременности, особенно в I триместре. В период грудного вскармливания применение возможно без прекращения кормления грудью, если ожидаемый эффект терапии превышает потенциальный риск для ребенка.
Побочные действия
В единичных случаях — легкое жжение, боль, усиление перистальтики кишечника.
Способ применения и дозы
В прямую кишку. До исчезновения острых симптомов — по 1 свече или по 1 дозе крема 2 раза в сутки (утром и вечером); затем дозу можно уменьшить и вводить препарат 1 раз в сутки. 30 г крема достаточно примерно на 20–30 применений.
Меры предосторожности
В период лечения следует уделять особое внимание гигиене анальной области, избегать чрезмерного напряжения во время дефекации и принимать меры для поддержания «мягкого» стула.
Проктозан (Proctosan).
Фармакологическая группа
Препарат висмута в комбинации с другими препаратами. Средство для лечения обострения геморроя (антисептики и дезинфицирующие средства в комбинациях).
Показания к применению
• Хронический геморрой, обострение геморроя
• Трещина заднего прохода и прямой кишки
• Проктит
• Зуд заднего прохода (анальный зуд)
Состав
Свечи ректальные (бефексамак, висмута субгаллат, титана диоксид, лидокаина гидрохлорид моногидрат).
Мазь для ректального и наружного применения (бефексамак, висмута субгаллат, титана диоксид, лидокаина гидрохлорид моногидрат).
Фармакологическое действие
Фармакологическое действие — противовоспалительное местное, подсушивающее, противогеморроидальное, вяжущее, местноанестезирующее, ранозаживляющее.
Способ применения и дозы
Свечи
В прямую кишку, по 1 свече 2–3 раза в сутки, по возможности после опорожнения кишечника. Рекомендуется продолжение применения препарата после стихания острых явлений в течение 8 –10 дней.
Мазь
Наружно на перианальную область. Полоску мази длиной 1–2 см тонким слоем наносят на пораженный участок зоны заднего прохода 2 раза в сутки. Перед применением кожу следует вымыть теплой водой (без мыла) и вытереть мягкой салфеткой.
В прямую кишку. При помощи прилагаемого аппликатора вводится в прямую кишку 1–2 раза в сутки, по возможности после опорожнения кишечника.
Рекомендуется продолжение применения препарата после стихания острых явлений в течение 8–10 дней.
Форма выпуска
Свечи ректальные.
Мазь для ректального и наружного применения.
Проктоседил (Proctosedyl)
Действующее вещество:
Комбинированый препарат (бензокаин , бутамбен, гидрокортизон, фрамицетин, эскулозид)
Фармакологические группы
• Глюкокортикостероиды в комбинациях, противомикробный препарат в комбинациях
Показания к применению
• Хронический геморрой, обострение геморроя
• Анальный зуд неясной этиологии, перианальный дерматит, неясной этиологии
Состав и форма выпуска
Содержит цинхокаина гидрохлорида, гидрокортизон, фрамицетина сульфата.
Фармакологическое действие
Фармакологическое действие — противозудное, местноанестезирующее, противовоспалительное.
Блокирует болевые рецепторы (цинхокаин), блокирует образование факторов воспаления (гидрокортизон), активен в отношении ряда грамположительных и грамотрицательных микроорганизмов (фрамицетин).
Клиническая фармакология
Эффект проявляется через несколько минут после применения. Длительность действия зависит от времени присутствия препарата в месте введения.
Противопоказания
Гиперчувствительность к компонентам препарата
Побочные действия
Жжение, сухость слизистой оболочки, присоединение вторичной инфекции; эффекты, характерные для системного действия глюкокортикоидов.
Способ применения и дозы
Свечи и капсулы вводят утром и вечером, а также после каждой дефекации. Небольшое количество мази утром и вечером, а также после каждой дефекации наносят пальцем на участки локализации зуда или боли. Для более глубокого введения надеть до упора аппликатор на тюбик и осторожно нажимать на него с нижнего конца с постепенным вытягиванием.
Проктоседил М (Proctosedyl M).
Действующее вещество:
(Бензокаин + Бутамбен + Гидрокортизон + Фрамицетин* + Эскулозид (Benzocaine + Butambene + Hydrocortisone + Framycetine + Eskulozide)
Комбинированный препарат для лечения геморроя и анальных трещин
Фармакологические группы
• Глюкокортикостероид для местного применения
• Противомикробный препарат для местного
Показания к применению
• Хронический геморрой, обострение геморроя
• Анальный зуд, неясной этиологии, перианальный дерматит.
Фармакологическое действие
Фармакологическое действие — противозудное, местноанестезирующее, противовоспалительное. Блокирует болевые рецепторы (цинхокаин), блокирует образование факторов воспаления (гидрокортизон), активен в отношении ряда грамположительных и грамотрицательных микроорганизмов (фрамицетин).
Противопоказания
Гиперчувствительность.
Побочные действия
Жжение, сухость слизистой оболочки, присоединение вторичной инфекции; эффекты, характерные для системного действия глюкокортикоидов.
Способ применения и дозы
Свечи вводят утром и вечером, а также после каждой дефекации. Небольшое количество мази утром и вечером, а также после каждой дефекации наносят пальцем на участки локализации зуда или боли. Для более глубокого введения надеть до упора аппликатор на тюбик и осторожно нажимать на него с нижнего конца с постепенным вытягиванием.
Релиф (Relief).
Действующее вещество:
Фенилэфрин (Phenylephrine)
Препараты для лечения геморроя и анальных трещин в комбинации
Показания к применению:
• Хронический геморрой, обострение геморроя
• Трещина и свищ области заднего прохода и прямой кишки
• Анальный зуд
Состав
Свечи ректальные (активное вещество: фенилэфрина гидрохлорид, вспомогательные вещества: масло печени акулы).
Мазь для ректального и наружного применения (активное вещество: фенилэфрина гидрохлорид, вспомогательные вещества: печени акулы масло, масло минеральное, вазелин, метилпарагидроксибензоат, пропилпарагидроксибензоат, ланолин безводный, кислота бензойная, масло кукурузы, глицерол, ланолиновый спирт, парафин, вода очищенная, масло тимьяновое, витамин Е (альфа-токоферол), воск пчелиный белый).
Фармакологическое действие
Фармакологическое действие — противовоспалительное местное, сосудосуживающее.
Способ применения и дозы
Свечи ректальные
Ректально, после проведения гигиенических процедур. По 1 свече утром, на ночь и после каждого опорожнения кишечника, до 4 раз в сутки.
Мазь для ректального и наружного применения
Наружно, ректально, после проведения гигиенических процедур. Снять с аппликатора защитный колпачок, прикрепить аппликатор к тюбику и выдавить небольшое количество мази для смазки аппликатора.
Взрослые и дети старше 12 лет — до 4 раз в день утром, вечером и после каждого опорожнения кишечника. Мазь осторожно нанести через аппликатор на пораженные участки снаружи или внутри заднего прохода, а также на кожу в области заднего прохода.
Релиф Адванс (Relief Advance).
Действующее вещество:
Бензокаин (Benzocaine)
Фармакологическая группа
• Местноанестезирующее средство (Местные анестетики)
Показания к применению
• Хронический геморрой, обострение геморроя
• Трещина и свищ области заднего прохода и прямой кишки
• Диагностика заболеваний желудочно-кишечного тракта
• После операций на прямой кишки (по показаниям)
Состав
Свечи ректальные (бензокаин, масло печени акулы, какао бобов масло, крахмал кукурузный, метилпарагидроксибензоат, пропилпарагидроксибензоат).
Мазь для ректального и наружного применения (бензокаин , масло печени акулы, масло минеральное, вазелин, пропиленгликоль, метилпарагидроксибензоат, пропилпарагидроксибензоат, сорбитана моностеарат).
Фармакологическое действие
Фармакологическое действие — противовоспалительное местное, местноанестезирующее.
Способ применения и дозы
Свечи ректальные
Ректально, после проведения гигиенических процедур.
Взрослые и дети старше 12 лет: вводить в прямую кишку по 1 свече до 4 раз в сутки (утром, на ночь и после каждого опорожнения кишечника).
Дети до 12 лет: применять по указанию врача.
Мазь для ректального и наружного применения
Наружно, ректально, после проведения гигиенических процедур. Снять с аппликатора защитный колпачок, прикрепить аппликатор к тюбику и выдавить небольшое количество мази для смазки аппликатора.
Мазь осторожно нанести через аппликатор на пораженные участки снаружи или внутри заднего прохода до 4 раз в день утром, вечером и после каждого опорожнения кишечника.
После каждого применения тщательно промыть аппликатор и поместить его в защитный колпачок.
Детям до 12 лет применять только по рекомендации врача.
Релиф Ультра (Relief Ultra).
Фармакологическая группа
• Противогеморроидальное средство
Показания к применению
• Хронический геморрой, обострение геморроя
• Трещина и свищ области заднего прохода и прямой кишки
• Проктит (воспаление слизистой оболочки прямой кишки)
• Зуд заднего прохода
• Перианальный дерматит неуточненной этиологии
Состав
Свечи для ректального применения (гидрокортизона ацетат, цинка сульфата моногидрат, масло печени акулы, метилпарагидроксибензоат, пропилпарагидроксибензоат, какао бобов масло, кальция гидрофосфат безводный, магния стеарат)
Фармакологическое действие
Фармакологическое действие – местное противовоспалительное, противозудное, кровоостанавливающее, сосудосуживающее, ранозаживляющее.
Способ применения и дозы
В прямую кишку, после проведения гигиенических процедур. Вводить в прямую кишку по 1 свече до 4 раз в день.
Ультрапрокт (Ultraproct).
Комбинированный препарат для лечения геморроя и анальных трещин.
Фармакологическая группа
• Глюкокортикостероид для местного применения + местноанестезирующее средство
Показания к применению
• Хронический геморрой, обострение геморроя
• Анальная трещина и свищ области заднего прохода и прямой
кишки
Острая анальная трещина
• Проктит
Состав
Мазь для ректального применения (флуокортолона гексонат, флуокортолона пивалат, цинхокаина гидрохлорид, октилдодеканол, касторовое масло, касторовое масло гидрированное, макрогол-400-монорицинолеат (полиэтиленгликоль-400-монорицинолеат).
Свечи для ректального применения
Фармакологическое действие
Фармакологическое действие — противозудное, антигистаминное, местноанестезирующее, противоаллергическое, противовоспалительное.
Флуокортолон
В состав препарата входят две формы флуокортолона, что обеспечивает быстрое начало действия и бóльшую его продолжительность. Флуокортолон приводит к уменьшению воспалительных проявлений, уменьшению инфильтрации.
Цинхокаин
Цинхокаин — местный анестетик. Обезболивание достигается благодаря подавлению образования и проведения нервных импульсов по афферентным нервным волокнам путем деполяризации натриевых каналов.
Флуокортолон выводится из организма в виде метаболитов преимущественно почками.
Противопоказания
Специфическое воспаление (туберкулез. сифилис, вирусные заболевания в перианальной области.
Дети и подростки.
I триместр беременности.
Повышенная чувствительность к компонентам препарата.
Применение при беременности и кормлении грудью
Побочные действия
Жжение, кожный зуд, сухость кожи.
При длительном (более 4 нед) применении Ультрапрокта нельзя исключить появление телеангиэктазии, гипопигментации и атрофии кожи.
В редких случаях могут возникнуть аллергические реакции.
Способ применения и дозы
Ультрапрокт рекомендуется применять после дефекации. Перед использованием препарата следует провести гигиену ануса (заднего прохода).
Мазь ректальная
Обычно мазь следует наносить 2 раза в день, в первый день для скорейшего облегчения симптоматики — до 4 раз.
Выдавив на палец небольшое количество мази (размером примерно с горошину), необходимо смазать область вокруг заднего прохода и внутри анального кольца. Для преодоления сопротивления сфинктера нужно наносить мазь кончиком пальца. Перед введением мази в прямую кишку необходимо накрутить на тюбик прилагаемый аппликатор и ввести его в задний проход. Затем, слегка нажав на тюбик, выдавить небольшое количество мази в прямую кишку.
Свечи ректальные
Обычно следует ежедневно использовать 1 свечу, вводя его глубоко в прямую кишку. При тяжелой форме в первый день 2 или 3 раза вводится по 1 свече.
При сильно воспаленных и, следовательно, болезненных геморроидальных узлах рекомендуется начинать лечение с мази.
Воспаленные геморроидальные узлы следует обильно смазывать мазью, аккуратно вправляя обратно пальцем.
Обычно наступает быстрое улучшение, но это не должно служить основанием для слишком скорого прекращения лечения. Во избежание рецидивов следует продолжать применять Ультрапрокт еще, по крайней мере, в течение 1 нед, хотя с меньшей частотой (мазь — 1 раз в день или 1 супп. — через день), даже при полном исчезновении симптомов. Однако продолжительность лечения не должна превышать 4 нед.
Особые указания
При наличии грибковых инфекций в дополнение к Ультрапрокту требуется проведение соответствующей противогрибковой терапии. Необходимо избегать попадания Ультрапрокта внутрь или контакта с глазами. После применения мази рекомендуется тщательно вымыть руки.
Свищ прямой кишки
Парапроктит — это воспаление параректальной клетчатки, при котором инфекция проникает в ткани околопрямокишечной области из просвета прямой кишки, а именно, из устьев анальных желез, расположенных на дне заднепроходных (морганиевых) крипт. Пораженная анальная крипта при банальном парапроктите всегда располагается на зубчатой линии.
Причины воспаления анальных желез разнообразны: явления запора в анамнезе, анальные трещины, геморрой. Разделяют острый и хронический парапроктит (свищ прямой кишки, точнее свищ заднего прохода, anal fistula). При остром парапроктите инфекция из анальных желез проникает в параректальную клетчатку, вызывая ее воспаление и нагноение. В зависимости от поражения клетчаточных пространств, в которые проникает инфекция, разделяют подкожно-подслизистый, ишиоректальный, пельвиоректальный и ретроректальный парапроктиты.
При поражении пространств на противоположных сторонах различают подковообразные формы парапроктита (передний и задний).
Симптомы
Кроме боли, возможно, проявление следующих симптомов:
- гипертермия;
- отечность тканей;
- гнойные выделения.
В отличие от неспецифической аэробной флоры, анаэробные микробы приводят не к гнойному воспалению, а к некротической деструкции ткани. В результате этого развивается гнилостный острый парапроктит, характеризующийся масштабными поражениями и ярко выраженной интоксикацией.
Лечения парапроктита
Самое распространенное средство лечения парапроктита — ихтиоловая мазь и свечи. Они уменьшают напряжение ткани, снимаютболь, помогают больным адаптироваться к своему состоянию некоторые даже отказываются от операции.
Первоначально мы стараемся пунктировать гнойник -выпустить гной, а затем снять воспаление. Свищ промывается раствором диоксидина 1%, одновременно больному назначается противовоспалительный препарат — сумамед (0,5 г 1 раз в сутки 3 дня подряд). Промывания свища проводятся амбулаторно. Как правило, после трех процедур у большинства пациентов свищ закрывается. Затем следует прием лекарств, поддерживающих иммунитет.
Но бывает, свищ остается, правда, без явных гнойных выделений. Лечение продолжается в домашних условиях. Рекомендуются сидячие ванночки: по 1 ст. ложке морской соли и питьевой соды на 5 л теплой воды. Продолжительность ванны — 10 минут. Такие процедуры помогают отхождению гноя, хорошо очищают свищ. После ванночки вводятся свечи или мазьультрапрокт. Можно делать микроклизмы из мумиё: 1 таблетку растворить в 0,5 стакана горячей воды, вводить в теплом виде.
Расскажу об одном удивительном случае излечения, в котором помогла… ярмарка меда, устроенная мэром Москвы Юрием Лужковым в Манеже. Пациент ходил к нам на процедуры целый месяц, и безрезультатно: гноя нет, а свищ остается. Тут мы как раз получили информацию с этой ярмарки о целебных свойствах донникового меда. Стали делать пациенту микроклизмы-1 ст. ложка меда на 0,5 стакана воды. И все зажило через два дня. Просто чудо!
Должен заметить, такие клизмы — и с медом, и с масляным раствором прополиса — очень эффективны. Кишка от удовольствия даже хлюпать начинает: так ей нравится теплое, сладенькое! Микроклизмы (1 ст. ложка на 0,4-0,5 стакана воды) делают на ночь, а утром после стула вводятся свечи ультрапрокт.
Иногда приходится долго ждать, пока гнойник прорвется. Тогда мы рекомендуем применять ту же ихтиоловую мазь, лепешечки из печеного лука, картофеля, моркови. Они помогают прорыву свища и отходу гноя. Какая лепешечка лучше, пациент выбирает сам, как говорится, «методом тыка» — что эффективнее действует, из того и «стряпает».
Когда исчерпаны все методы консервативного лечения, но болезнь не проходит, направляем больного на операцию, конечно, если нет противопоказаний. Она называется операцией Габриэля — по имени хирурга, который впервые ее провел: в задний проход вставляется зеркальце, иссекаются слизистая желёзка и свищ. Лечение — очень радикальное. Правда, после него появляются рубцы, да и при твердом кале отсутствие слизи вызывает определенные неудобства. Поэтому стараемся как можно меньше травмировать эту зону и по возможности оперировать в крайних случаях. Лучше применять народные средства, наблюдаясь в течение года в поликлинике. Еслисвищзажил, можно на десятилетия забыть об операции.
Профилактика парапроктита
Однако частые рецидивы свища — большой фактор риска по онкологии. Поэтому пациент должен проходить ежегодную диспансеризацию или осмотр хирурга. Как правило, такая профилактика себя оправдывает. В этот период не следует забывать о поддерживающей терапии: делать ванночки, примочки, прокладки, микроклизмы, соблюдать диету, особенно тем, кто страдает запорами и геморроем.
Вот несколько рекомендаций.
- Как слабительное средство — пить натощак 1 стакан свежеприготовленного морковного сока С мякотью. При геморрое запаривать и пить, как чай, морковную ботву.
- Сок из спелых ягод рябины — по 0,5 стакана Зраза вдень перед едой. Оставшуюся кашицу прикладывать к геморроидальным узлам в виде компресса.
- Смесь соков моркови и шпината в соотношении 10:3 пить 3 раза в день до еды. Суточная доза — 2 стакана.
- Рассол квашеной капусты — по 1 стакану 3-5 раз в день до еды при геморрое, запоре и сильном кровотечении.
- Натереть сырую картофелину с кожурой, выжать сок, 1 ст. ложку сока ввести спринцовкой в задний проход на ночь. Курс лечения — 10 дней.
- Употреблять натощак 100-150 г вареной красной свеклы при хронических запорах и нарушениях пищеварения. При спастических запорах полезен салат из вареной свеклы и растительного масла — тоже натощак.
- При длительных запорах отвар свеклы используют для клизм: 20 г свеклы залить 2 стаканами воды, кипятить 30 минут.
- Промытый чернослив залить с вечера крутым кипятком. Утром съесть натощак несколько слив и выпить полученную жидкость (не подслащивая ее) в качестве слабительного.
- Подогретая вода из-под моченой брусники, принятая натощак, — тоже хорошее слабительное средство.
Эффективны в лечении прямой кишки барсучий и медвежий жир. Турундочки или тампоны следует пропитать жиром и ввести в задний проход на ночь. При эрозивном состоянии слизистой оболочки анального канала можно делать тонкие палочки из свежего картофеля, богатого крахмалом. Он хорошо обволакивает, снимает раздражение, заживляет эрозии и трещины анального отдела прямой кишки. Палочки вставляются на ночь.
Теперь — о слизистых желёзках и слизи. Убежден, что удаление любого органа, в том числе и слизистых желёзок, — это вмешательство в природу: в организме нет ничего лишнего. Однако, если желёзки постоянно воспаляются, их иссечение — необходимая и вынужденная мера.
Порой больные жалуются на обильное выделение слизи. Однако таким образом могут проявляться не только воспалительные процессы слизистых желёзок, но и сопутствующие заболевания. Например, разрастания слизистой в кишке по типу ворсинчатой опухоли, которая дает до одного литра слизи в день, выделяемой через прямую кишку. И хотя опухоль доброкачественная, организм, по сути, начинает гнить.
Ворсинчатая опухоль может возникнуть в прямой кишке и в вышележащих отделах кишечника. В литературе описан случай, когда ею была целиком поражена толстая кишка. Поэтому обильное отделение слизи обязательно должно насторожить. Зачастую же больных пугает в основном выделение крови.
Чрезмерная слизь, когда она, как мы говорим, отходит «ведрами», причем с кровью, может быть и при язвенном колите, вызванном чаще всего стрессами и другими причинами. Больные язвенным колитом должны наблюдаться у гастроэнтеролога не менее 10 лет: может развиться колоректальный рак.
Завершая разговор, скажу, что специальность врача-проктолога сейчас, увы, набирает мощь и силу, поскольку многие наши заболевания зависят от состояния медицины и общества, отношения человека к своему здоровью. Конечно, нам далеко до Японии, где додумались, к примеру, ставить на унитазы специальные датчики, которые определяют наличие крови или слизи в смываемых испражнениях. Сидит диспетчер в каком-нибудь японском жэке и видит на приборах: в такой-то квартире у кого-то из ее жильцов нелады с кишечником. Приходит, говорит: у вас кто-то болен. И медики начинают проверять всю семью.
Унас же многие стесняются своевременно обратиться к врачу — тянут, пока не прижмет как следует. А чего стыдиться? Если появились небольшой зуд, слизистые выделения, надо идти в поликлинику. В крайнем случае хотя бы рассказать о неприятных ощущениях своим близким — так проще побороть ложный стыд и начать лечение. Пара-проктит и его последствия — свищи — вполне излечимы, когда время не потеряно в сомнениях и муках.
Осложнения
Неправильное или несвоевременно начатое лечение парапроктита может привести к целому ряду осложнений, некоторые из которых представляют угрозу жизни пациента:
1. Хронизация процесса. Как уже говорилось ранее, при переходе парапроктита в хроническую форму образуются свищевые ходы, устранить которые можно только путем сложных хирургических операций. Кроме того, хроническая форма парапроктита намного тяжелее поддается лечению, чем острая.
2. Генерализация гнойного воспаления. Если у абсцесса есть пиогенная капсула, которая отделяет скопление гноя от окружающих тканей, то при генерализации процесса на его месте образуется флегмона – разлитое гнойное воспаление, у которого нет четких границ. Это чревато инфицированием и гнойным расплавлением прилегающих тканей и усугублению общей картины интоксикации пациента.
3. Прорыв абсцесса в прилегающие органы. Чаще всего абсцесс прорывается в прямую кишку и половые органы. Это приводит к образованию патологических сообщений между абсцессом и пострадавшим органом с дальнейшим его инфицированием.
4. Сепсис. Выражаясь простым языком, сепсис представляет собой заражение крови. Это жизнеугрожающее состояние, требующее неотложной помощи. Обычно при парапроктите сепсис развивается как результат попадания инфекции в общий кровоток из-за гнойного расплавления тканей прямой кишки.
5. Перитонит (воспаление брюшины). Еще одно опасное для жизни осложнение, которое развивается из-за близости тазовой брюшины к источнику воспаления.
6. Недержание кишечного содержимого. Хронический гнойный процесс со временем приводит к тому, что деформации анального канала и недостаточности его сфинктера.
7. Пектеноз. При рубцовых изменениях в стенке прямой кишки снижается ее эластичность и развивается стриктура анального канала, то есть его патологическое сужение.
Отдельно хотелось бы коснуться такого тяжелого осложнения, как малигнизация. При хроническом течении гнойно-воспалительного процесса (5 лет и более) пострадавшие ткани озлокачествляются, поэтому существует реальная угроза развития раковых новообразований.
Классификация и стадии развития острого парапроктита
Разнообразие анатомических локализаций первичной инфекции выражается в разных клинических проявлениях. Относительно простой перианальный абсцесс следует отличать от более сложных периректальных абсцессов.
Аноректальные абсцессы классифицируются в соответствии с их анатомическим расположением:
- перианальный (подкожный);
- седалищно-прямокишечный (ишиоректальный);
- интерсфинктерный;
- супралеваторный (тазово-прямокишечный).
Перианальные (подкожные) абсцессы представляют собой наиболее распространенный тип, на которые приходится примерно 60% зарегистрированных случаев. [1] [2] [3] [4]
Это поверхностное скопление гноя расположено в подкожной клетчатке и не пересекает наружный сфинктер.
Ишиоректальные абсцессы образуются, когда гнойник через наружный сфинктер распространяется в ишиоректальное клетчаточное пространство. Ишиоректальный абсцесс может распространяться через позадианальное пространство в контралатеральную сторону, образуя так называемый подковообразный абсцесс.
Интерсфинктерные абсцессы, третий наиболее распространенный тип, являются результатом нагноения, возникающего между внутренним и внешним анальным сфинктером. Они могут локализоваться полностью в анальном канале, что приводит к сильной боли и может быть обнаружено только путем ректального обследования или аноскопии.
Супралеваторные (тазово-прямокишечные) абсцессы, наименее распространенные из четырех основных типов, могут образовываться из-за проксимального распространения межсфинктерного абсцесса над мышцей, поднимающей задний проход. Эти абсцессы могут быть диагностированы с помощью компьютерной томографии (КТ) и вызывают тазовые и ректальные боли.
Симптоматика
Парапроктит, симптомы и лечение какое — об этом читайте далее.
- острые или тянущие болевые ощущения в области ануса,
- ощущение «нарыва»,
- отечность и покраснение в области ануса,
- тенезмы,
- гнойные выделения,
- увеличение температурных показателей,
- приглушенные, но частые болевые ощущения в нижней части брюшной полости.
К нестандартным симптомам причисляют также потерю аппетита, слабость, наличие сухости в ротовой полости, вздутие живота и тому подобное. В зависимости от участка нахождения гнойника в параректальной клетчатке симптомы могут колебаться от самых сильно выраженных до менее выделяемых. В этой связи, даже самый малый и незначительный дискомфорт должен вынудить пациента записаться на прием к специалисту. Парапроктит, что за болезнь — вы уже знаете.
лечение парапроктита
Хронический парапроктит — это результат недолеченного острого парапроктита. При хронической форме симптомы можно заметить не сразу, так как они находят свое отражение в образовании гнойного свища, который может находиться возле заднего прохода или по близости. Из свища, как правило, выделяются светло-розовые массы с неприятным запахом. Бывает и так, что свищ закупоривается и вызывает скопление гноя, что способствует появлению симптомов острого парапроктита. Теперь вы знаете, что такое парапроктит, классификация локализации и какие методы лечения применяются.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.