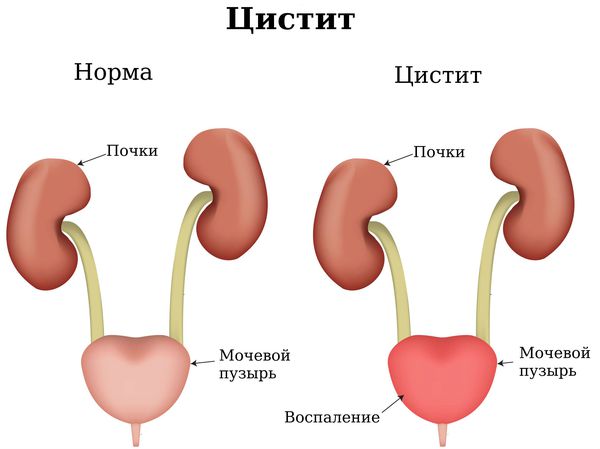
Симптомы данного заболевания — зуд, боль и наличие патологических выделений из половых путей1.
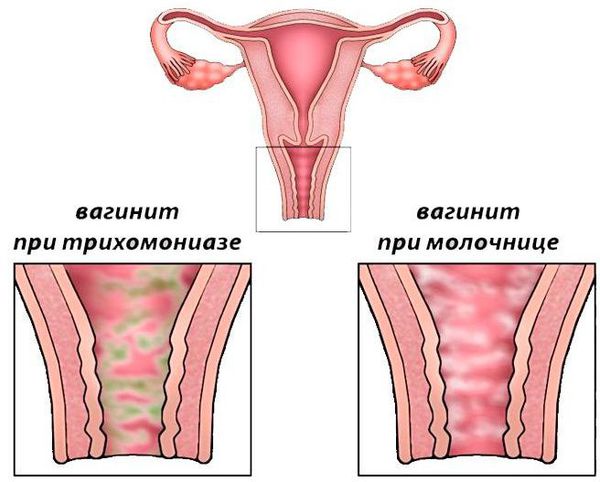
Воспаление слизистой оболочки влагалища
Причины появления вагинита
Причинами возникновения вагинита могут быть:
- Заражение инфекцией во время незащищенного полового контакта.
- Чрезмерное размножение условно-патогенных микробов, которые в норме присутствуют во влагалище в небольшом количестве, однако при увеличении их численности возникает данное заболевание.
В развитии вагинита большое значение имеет нарушение нормальной микрофлоры влагалища, уменьшение количества «полезных» лактобактерий, снижение защитных свойств клеток, выстилающих влагалище.
Условно-патогенные и инфекционные микроорганизмы повреждают клетки верхнего слоя влагалища, вызывая ответ со стороны организма в виде развития воспалительной реакции. При этом наблюдаются классические симптомы воспаления: боль, отек и покраснение1-3.
Формы вагинита
Специфический вагинит
Связан с заражением инфекциями, передаваемыми половым путем: трихомонады, хламидии и прочие.
Неспецифический
Связан с размножением условно-патогенных микроорганизмов, например грибов рода Candida.
Данная форма вагинита встречается наиболее часто.
Отдельно выделяют:
- Атрофический вагинит (связан со снижением количества женских половых гормонов-эстрогенов в старшем возрасте, которые участвуют в формировании защитных механизмов во влагалище).
- Вагинит на фоне аллергии2,4,5.
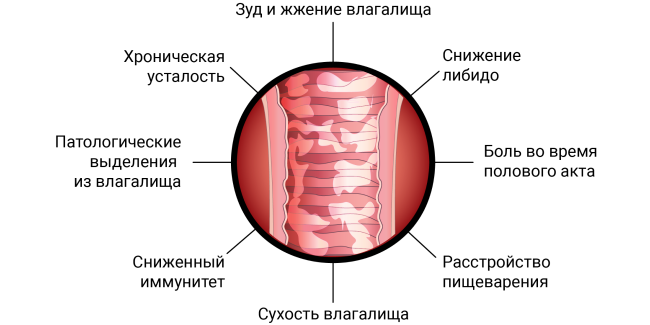
Симптомы вагинита
Проявления вагинита на фоне микробной активности зависят от вида возбудителя, а также от стадии процесса, которая напрямую связана с длительностью заболевания.
Возможные симптомы вагинита:
Причины появления вагинита
Причинами возникновения вагинита могут быть:
- Заражение инфекцией во время незащищенного полового контакта.
- Чрезмерное размножение условно-патогенных микробов, которые в норме присутствуют во влагалище в небольшом количестве, однако при увеличении их численности возникает данное заболевание.
В развитии вагинита большое значение имеет нарушение нормальной микрофлоры влагалища, уменьшение количества «полезных» лактобактерий, снижение защитных свойств клеток, выстилающих влагалище.
Условно-патогенные и инфекционные микроорганизмы повреждают клетки верхнего слоя влагалища, вызывая ответ со стороны организма в виде развития воспалительной реакции. При этом наблюдаются классические симптомы воспаления: боль, отек и покраснение1-3.
Формы вагинита
Специфический вагинит
Связан с заражением инфекциями, передаваемыми половым путем: трихомонады, хламидии и прочие.
Неспецифический
Связан с размножением условно-патогенных микроорганизмов, например грибов рода Candida.
Данная форма вагинита встречается наиболее часто.
Отдельно выделяют:
- Атрофический вагинит (связан со снижением количества женских половых гормонов-эстрогенов в старшем возрасте, которые участвуют в формировании защитных механизмов во влагалище).
- Вагинит на фоне аллергии2,4,5.
Симптомы вагинита
Проявления вагинита на фоне микробной активности зависят от вида возбудителя, а также от стадии процесса, которая напрямую связана с длительностью заболевания.
Возможные симптомы вагинита:
Острая стадия воспаления (длительность до 2-х месяцев) характеризуется возникновением дискомфортных и иногда болезненных ощущений в области половых органов, появлением патологических выделений, а также отеком, покраснением слизистой, высыпаниями на коже и слизистой оболочке наружных половых органов.
По мере развития болезни симптомы могут несколько стихать, маскируясь под начало выздоровления (подострая стадия, длительность которой может быть более 2 месяцев).
При отсутствии адекватного лечения нередко происходит переход болезни в хроническую стадию, когда симптомы носят стертый и невыраженный характер (длительность болезни свыше 6 месяцев). Такой процесс может длиться годами6.
Основное проявление вагинита — патологические выделения. В зависимости
от причины воспаления они могут быть обильными или умеренными (реже скудными), приобретать различный цвет (желтый, зеленый, сероватый, с примесью гноя или крови) и консистенцию (пенистые, «творожистые», водянистые, густые)2.
Диагностика
Для того, чтобы врач назначил правильное лечение вагинита, необходимо установить возбудителя и стадию заболевания.
При появлении признаков воспаления во влагалище женщина должна обратиться к гинекологу. На приеме врач сможет оценить жалобы и тяжесть видимых симптомов (клинических проявлений заболевания).
Гинеколог проведет осмотр на специальном кресле, во время которого он изучит стенки влагалища и сделает забор вагинальных выделений для дальнейшей лабораторной диагностики (микроскопическое исследование, посев на специальные среды и другие методы). Результаты лабораторных анализов позволяют установить правильный диагноз.
Лечение вагинита
Правильный подбор лекарственных препаратов имеет большое значение для быстрого устранения симптомов, предупреждения перехода вагинита в хроническую форму и возникновения осложнений.
Выбор тактики лечения зависит от:
- течения заболевания
- результатов лабораторных исследований и идентификации возбудителя
- состояния здоровья и общего иммунитета женщины
- особенностей действия лекарства, показаний и противопоказаний
- соблюдение пациентом рекомендаций врача по кратности и длительности приема лекарства
Лечением вагинита занимается врач акушер-гинеколог.
Цели лечения вагинита
Основными целями при лечении специфических и неспецифических вагинитов являются:
- Снижение числа условно-патогенных микроорганизмов до нормального уровня или полное уничтожения возбудителей инфекций, передаваемых половым путем (ИППП).
- Устранение симптомов заболевания и воспаления во влагалище.
- Предупреждение возможных осложнений, в том числе восходящего распространения инфекции в матку и ее придатки, поражения органов мочевой системы (уретра, мочевой пузырь, почки).
- На заключительном этапе терапии возможны мероприятия по восстановлению нормальной микрофлоры влагалища1,7.
Существует 2 формы препаратов для лечения воспалительных процессов в гинекологии, в том числе для лечения вагинитов:
Системные
применяются внутрь через рот или в виде инъекций
Местные
вводятся непосредственно во влагалище
Лечение специфических вагинитов
При лечении специфических вагинитов, которые связаны с инфекциями, передаваемыми половым путем (гонорея, трихомониаз, хламидиоз, сифилис), назначают системные антибактериальные препараты иногда в комбинации с местными.
К назначаемому антибиотику должен быть чувствителен микроорганизм, который вызвал заболевания. Чаще предпочтение отдают антибиотикам широкого спектра действия (макролиды, цефалоспорины, фторхинолоны, защищённые пенициллины).
Длительность лечения определяется в конкретной клинической ситуации. Лечение данной формы вагинита подразумевает обязательно лечение обоих половых партнеров.
Лечение неспецифических вагинитов
При лечении неспецифических вагинитов чаще всего используются местные средства – кремы, мази, свечи, вагинальные таблетки, растворы для орошения. Они обладают рядом преимуществ перед системными препаратами: действуют непосредственно в очаге воспаления, снижают симптомы, удобны в применении, минимальная вероятность системных побочных эффектов, так как не всасываются в общий кровоток. Местные средства можно применять также и в тех случаях, когда имеются противопоказания или ограничения применения для системных препаратов.
Свечи от вагинита
Лечение вагинита местными препаратами в форме вагинальных свечей. Как выбрать свечи от воспаления во влагалище?
Подробнее

Местные средства для лечения вагинитов
В настоящее время при лечении неспецифических вагинитов врачи отдают предпочтение лекарственным средствам с широким спектром действия, которые могут сразу влиять на несколько видов микроорганизмов.
Еще одним важным критерием при выборе препарата является его химическая структура, к которой патогенам сложно «привыкнуть», а значит такие препараты обладают большей вероятностью положительного эффекта при лечении.
Одним из наиболее широко используемых препаратов, который отвечает обоим критериям, является повидон-йод8.
Свечи Бетадин® в лечении вагинитов различной этиологии
Бетадин® — это местный антисептический препарат. Активное вещество свечей Бетадин® — повидон-йод. При введении свечи во влагалище высвобождается активный йод, который воздействует на широкий круг микроорганизмов: грамм-положительные и грамм-отрицательные бактерии, некоторые простейшие, грибки и их споры.
Важно отметить, что повидон-йод, это специальный комплекс, в котором к йоду присоединяется повидон. Такая комбинация повышает эффект и соотношение польза/риск от лечения.
Йод способствует разрушению структуры клеток возбудителей и их гибели. При этом действие Бетадин® развивается за короткое время. Большинство микроорганизмов уничтожаются при воздействии in vitro менее чем за 1 минуту, причем основное разрушающее действие приходится на первые 15—30 секунд, при этом йод обесцвечивается8.
Инструкция
Где купить Бетадин® свечи?
Действие вагинальных свечей Бетадин®
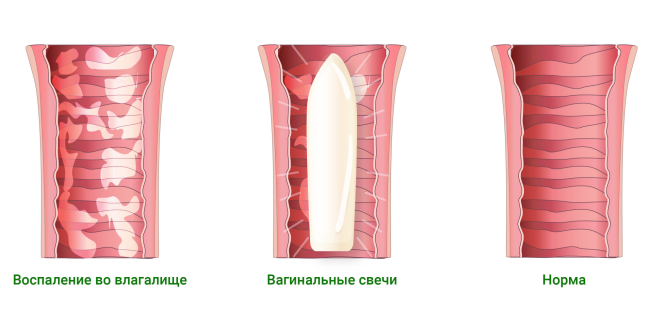
Местные средства для лечения вагинитов
В настоящее время при лечении неспецифических вагинитов врачи отдают предпочтение лекарственным средствам с широким спектром действия, которые могут сразу влиять на несколько видов микроорганизмов.
Еще одним важным критерием при выборе препарата является его химическая структура, к которой патогенам сложно «привыкнуть», а значит такие препараты обладают большей вероятностью положительного эффекта при лечении.
Одним из наиболее широко используемых препаратов, который отвечает обоим критериям, является повидон-йод8.
Свечи Бетадин® в лечении вагинитов различной этиологии
Бетадин® — это местный антисептический препарат. Активное вещество свечей Бетадин® — повидон-йод. При введении свечи во влагалище высвобождается активный йод, который воздействует на широкий круг микроорганизмов: грамм-положительные и грамм-отрицательные бактерии, некоторые простейшие, грибки и их споры.
Важно отметить, что повидон-йод, это специальный комплекс, в котором к йоду присоединяется повидон. Такая комбинация повышает эффект и соотношение польза/риск от лечения.
Йод способствует разрушению структуры клеток возбудителей и их гибели. При этом действие Бетадин® развивается за короткое время. Большинство микроорганизмов уничтожаются при воздействии in vitro менее чем за 1 минуту, причем основное разрушающее действие приходится на первые 15—30 секунд, при этом йод обесцвечивается8.
Инструкция
Где купить Бетадин® свечи?
Действие вагинальных свечей Бетадин®
В исследовании немецких ученых, в котором приняли участие 180 женщин с различными воспалительными процессами во влагалище (бактериальный вагиноз, вульвовагинальный кандидоз), свечи с повидон-йодом значительно уменьшали симптомы жжения, зуда, покраснения слизистой влагалища и кожи наружных половых органов как при краткосрочном (5-7 дней после окончания лечения), так и при более длительном наблюдении (спустя 3-4 недели)9.
Для применения свечей Бетадин® существуют ограничения: препарат не назначают во время беременности и в период грудного вскармливания,
а также женщинам с заболеваниями щитовидной железы.
Профилактика
Говоря о профилактике вагинитов, можно выделить два аспекта:
Профилактика развития воспалительных заболеваний во влагалище
Профилактика осложнений вагинитов (восходящее инфицирование матки и придатков)
Некоторые рекомендации профилактики вагинита:
- Носите нижнее белье из натуральных тканей и меняйте его ежедневно.
- Пользуйтесь специальными средствами, предназначенными для интимной гигиены.
- Меняйте мокрую одежду сразу после купания или занятия спортом.
- Добавляйте в рацион пробиотики для поддержания кишечной и вагинальной микрофлоры
- Укрепляйте иммунитет и лечите хронические заболевания.
- Не забывайте о барьерной контрацепции.
Профилактика осложнения вагинита – обращение к врачу-гинекологу при появлении первых симптомов заболевания. Не стоит заниматься самодиагностикой и самолечением. Всегда следует придерживаться рекомендаций, полученных от врача, и проходить контрольное обследование после проведенного лечения.
Для профилактики восходящей инфекции из влагалища во время гинекологических манипуляций и оперативных вмешательств врачи часто назначают антисептические препараты за несколько дней до процедуры. Одним из показаний для использования свечей Бетадин® является профилактика перед хирургическими и диагностическими вмешательствами во влагалище.
По данным Кокрановского обзора, повидон-йод демонстрирует хороший эффект в отношении профилактики восходящей инфекции во влагалище. Предоперационная профилактика повидон-йодом в 2 раза снизила риск развития послеоперационного воспаления в матке (эндометрита) по сравнению с отсутствием профилактической обработки (санации) влагалища10.
Часто задаваемые вопросы
Через какое время после проведенного лечения нужно идти на повторный прием к гинекологу и сдавать анализы?
Обычно контрольное обследование после проведенного лечения назначают не ранее, чем через 10 дней от последнего дня использования препарата. В среднем через 10-14 дней.
Как лечить полового партнера?
При появлении первых признаков вагинита у женщины ее половому партнеру необходимо обратиться на прием к андрологу для обследования и дальнейшего назначения терапии. Формы лекарственных препаратов отличаются у мужчин и женщин, поэтому для одного и того же заболевания существуют разные схемы лечения.
Как часто нужно посещать гинеколога при отсутствии жалоб?
При отсутствии каких-либо жалоб и проявлений гинекологического заболевания женщине рекомендуется проходить профилактическое обследование у врача-гинеколога не реже 1 раз в год.
Молчанов Олег Леонидович
Врач-гинеколог, репродуктолог, доктор медицинских наук.

Читать по теме
Читать по теме
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее

Вагинальные выделения
Какие бывают вагинальные выделения, и как отличить нормальные бели от патологических?
Подробнее

Вагинальные выделения
Какие бывают вагинальные выделения, и как отличить нормальные бели от патологических?
Подробнее
Свечи от вагинита
Лечение вагинита местными препаратами в форме вагинальных свечей. Как выбрать свечи от воспаления во влагалище?
Подробнее
Список литературы
- Paladine HL, Desai UA. Vaginitis: Diagnosis and Treatment. Am Fam Physician. 2018 Mar 1;97(5):321 329.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин // под ред.Прилепской В.Н., Кира Е.Ф.,РОАГ, 2019 г.
- Neal CM, Kus LH, Eckert LO, Peipert JF. Noncandidal vaginitis: a comprehensive approach to diagnosis and management. Am J Obstet Gynecol. 2020 Feb;222(2):114 122. doi: 10.1016/j.ajog.2019.09.001. Epub 2019 Sep 9. PMID: 31513780.
- Marnach ML, Wygant JN, Casey PM. Evaluation and Management of Vaginitis. Mayo Clin Proc. 2022 Feb;97(2):347 358. doi: 10.1016/j.mayocp.2021.09.022. PMID: 35120697.
- Stika CS. Atrophic vaginitis. Dermatol Ther. 2010 Sep Oct;23(5):514 22. doi: 10.1111/j.1529 8019.2010.01354.x. PMID: 20868405.
- Ширева Ю.В., Сандакова Е.А., Карпунина Т.И. Неспецифический аэробный вагинит «новое» или «старое» заболевание//Гинекология. 2010. №4 (13).
- Vaginitis in Nonpregnant Patients: ACOG Practice Bulletin, Number 215. Obstet Gynecol. 2020;135(1):e1-e17. doi:10.1097/AOG.0000000000003604.
- Petersen EE, Weissenbacher ER, et al. Local treatment of vaginal infections of varying etiology with dequalinium chloride or povidone iodine. A randomised, double-blind, active-controlled, multicentric clinical study. Arzneimittelforschung. 2002;52(9):706-715.
- Haas DM, Morgan S et al. Vaginal preparation with antiseptic solution before cesarean section for preventing postoperative infections. Cochrane Database Syst Rev. 2018;7(7):CD007892. Published 2018 Jul 17. doi:10.1002/14651858.CD007892.
Владелец регистрационного удостоверения:
Код ATX:
G01BA
(Антибактериальные препараты в комбинации с кортикостероидами)
Лекарственная форма
| Тержинан |
Таб. вагинальные: 6 или 10 шт. рег. №: П N015129/01 |
Форма выпуска, упаковка и состав
препарата Тержинан
Таблетки вагинальные светло-желтого цвета, с возможными вкраплениями более темных или светлых оттенков, плоские, продолговатой формы, с фаской по краям и напечаткой в виде буквы «Т» с обеих сторон.
Вспомогательные вещества: крахмал пшеничный — 264 мг, лактозы моногидрат — q.s. до 1.2 г, кремния диоксид коллоидный — 6 мг, магния стеарат — 10 мг, карбоксиметилкрахмал натрия — 48 мг.
6 шт. — стрипы (1) — пачки картонные.
10 шт. — стрипы (1) — пачки картонные.
Фармакологическое действие
Комбинированное лекарственное средство для местного применения в гинекологии. Оказывает противомикробное, противовоспалительное, противопротозойное, противогрибковое действие; обеспечивает целостность слизистой оболочки влагалища и постоянство рН.
Тернидазол — противогрибковое средство из группы производных имидазола, снижает синтез эргостерола (составной части клеточной мембраны), изменяет структуру и свойства клеточной мембраны. Оказывает трихомонацидное действие, активен также в отношении анаэробных бактерий, в частности Gardnerella spp.
Неомицин — антибиотик широкого спектра действия из группы аминогликозидов. Действует бактерицидно в отношении грамположительных (Staphylococcus, Streptococcus pneumoniae) и грамотрицательных (Escherichia coli, Shigella dysenteriae, Shigella flexneri, Shigella boydii, Shigella sonnei, Proteus spp.) микроорганизмов; малоактивен в отношении Streptococcus spp. Устойчивость микроорганизмов развивается медленно и в небольшой степени.
Нистатин — противогрибковый антибиотик из группы полиенов, высокоэффективен в отношении дрожжеподобных грибов рода Candida, изменяет проницаемость клеточных мембран и замедляет их рост.
Преднизолон — дегидрированный аналог гидрокортизона, оказывает выраженное противовоспалительное, противоаллергическое, противоэкссудативное действие.
Показания активных веществ препарата
Тержинан
Лечение вагинитов, вызванных чувствительными микроорганизмами, в т.ч.: бактериальный вагинит; трихомониаз влагалища; вагинит, вызванный грибами рода Candida; смешанный вагинит.
Профилактика урогенитальных инфекций/вагинитов, в т.ч.: перед гинекологическими операциями; перед родами или абортом; до и после установки ВМС; до и после диатермокоагуляции шейки матки; перед гистерографией.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Вводят интравагинально 1 раз/сут.
Средняя продолжительность лечебного курса — 10 дней; в случае подтвержденного микоза продолжительность лечения может быть увеличена до 20 дней; средняя продолжительность профилактического курса — 6 дней.
Побочное действие
Местные реакции: редко — чувство жжения, зуд и раздражение во влагалище (особенно в начале терапии).
Прочие: в отдельных случаях — аллергические реакции.
Противопоказания к применению
Повышенная чувствительность к компонентам лекарственного средства.
Применение при беременности и кормлении грудью
Возможно применение со II триместра беременности.
Применение в I триместре беременности и в период лактации (грудного вскармливания) возможно только в случаях, когда ожидаемая польза терапии для матери превышает потенциальный риск для плода или младенца.
Особые указания
В случае лечения вагинитов, трихомониаза рекомендуется одновременное лечение половых партнеров.
Не следует прекращать лечение во время менструации.
Медицинский эксперт статьи
Новые публикации
Препараты
Свечи от вагинита
, медицинский редактор
Последняя редакция: 10.08.2022
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Вагинит – одно из наиболее часто встречающихся гинекологических заболеваний, вызываемых деятельностью болезнетворных микробов, которые провоцируют воспалительный процесс, затрагивающий всю слизистую оболочку влагалища. В этой статье постараемся подробнее остановиться на медикаментозных средствах, а, конкретнее, какие свечи от вагинита можно применять в различных протоколах лечения.

Показания к применению свечей от вагинита
Каждое лекарственное средство имеет свою область эффективной работы. Существуют и свои показания к применению свечей от вагинита.
- Первым и наиболее приоритетным направлением в работе лекарств данной группы является хронический вагинит, развитие которого вызывает анаэробная микрофлора (грибкового, бактериального и смешанного происхождения):
- Вагиноз бактериальной природы.
- Рецидивирующая форма заболевания.
- Неспецифический вагинит — воспалительный процесс, затрагивающий слизистую влагалища.
- Смешанный вагинит.
- Восстановление нарушенной микрофлоры влагалища.
- Вульвовагинит – воспалительное двухсоставное заболевание, включающее вульвит и вагинит.
- Цервиковагинит – воспаление слизистой влагалища и шейки матки.
- Цирвицит – воспаление шейки матки.
- Профилактика инфицирования перед оперативным вмешательством на одном из органов малого таза, перед рентгенографическим исследованием полости матки и/или мочевыводящих путей.
- Амебиаз.
- Лямблиоз.
- Трихомониаз мочеполовых путей.
Стоит так же отметить признаки, которые говорят о вероятности подобной патологии:
- Повышенное выделение из влагалища, которое отличается от нормы повышенными выходящими объемами, неприятным запахом и оттенком.
- Данные выделения могут быть мутными, слизистыми, повышенной вязкости.
- Могут даже наблюдаться гнойные выделения.
- Возможны сукровичные прожилки.
- Немного реже, но могут встречаться и пенистые выделения, имеющие неприятный запах протухшей рыбы, что более типично для трихомонадного вагинита.
- Творожные бели свидетельствуют о грибковом поражении.
- Пациент ощущает зуд.
- Могут наблюдаться отечность и гиперемия наружных половых органов.
- Половое сношение может вызывать болезненные ощущения.
- Часты случаи, когда к первичной патологии добавляется дискомфорт при мочеиспускании, который выражается жжением данной области, а так же болевая симптоматика в нижней части живота или спины.
Может появиться субфебрильная температура. Но данный показатель бывает при вагинитах с глубоким поражением стенок влагалища.
Свечи при атрофическом вагините
Атрофическая форма рассматриваемого заболевания наиболее часто встречается у женщин в период менопаузы, так как напрямую связана с ее гормональным фоном, а именно с дефицитом женского полового гормона эстрогена. После того как у женщины перестает проходить менструация, процент болеющих данной патологией лиц возрастает. По истечении семи – десяти лет медицинская статистика говорит о 50 % страдающих женщин, свыше десятилетнего стажа данная цифра возрастает до 73-75 %.
Медики различают две разновидности данной патологии: постменопаузальный атрофический вагинит, и тот, который связан с искусственным вызыванием менопаузы.
Один из методов терапии при атрофическом вагините – свечи, как местное лечение, назначаемое врачом – гинекологом. Чаще все же специалисты склоняются к использованию местной терапии. Преимущественно это свечи: эстриол, овестин, орто-гинест, эстрокад.
Суппозиторий эстриол вводится в организм пациентки интравагинально. Такие свечи желательно применять вечером, вводя непосредственно перед сном. Длительность терапии и дозировка активного действующего вещества определяется лечащим доктором индивидуально, после прохождения обследования и установления полной клинической картины заболевания.
Преимущественно рекомендуется один суппозиторий каждый день, принимаемый на протяжении месяца. После этого количество вводимого вещества сокращают до одного суппозитория, принимаемого дважды на протяжении недели.
Свечи от бактериального вагинита
Бактериальный вагинит зачастую возникает на фоне терапии антибиотиками, которые имеют системное или местное действие. Данная патология иногда является сопутствующей ряда заболеваний. Провоцируют развитие болезни возбудители инфекции или патогенные бактерии. Поэтому свечи от бактериального вагинита имеют направленное подавляющее действие на болезнетворные микроорганизмы.
Свечи с таким действием чаще применяются при лечении неспецифических вагинитов, вызванных условно-патогенной микрофлорой: грибками и/или бактериями. Преимущественно современный препараты имеют двоякое действие, работая как на подавление иннервации грибков и бактерий одновременно, так как достаточно часто гинекологам приходится диагностировать смешанный бактериально-грибковый тип патологии.
В последнее время медики отдают предпочтение таким лекарственным средствам как орнидазол, тержинан, метронидазол, полижинакс, тинидазол, гиналгин теонитрозол. Для проведения профилактических мероприятий преимущественно применяются фарматекс, патентекс овал, контрацептин Т.
Комбинированный препарат с антибактериальным и антигрибковым действием тержинан — такое его воздействие обусловлено его составом:
- входящий в препарат антибиотик неомицин.
- противобактериальное лекарственное средство широкого спектра поражения тернидазол.
- противогрибковое вещество нистатин.
- эффективный глюкокортикоид преднизолон, позволяющий в короткий промежуток времени избавиться от неприятной симптоматики в виде зуда, жжения, отечности наружных половых органов и болевых ощущений.
Тержинан расписывается по одной единице, принимаемой ежедневно непосредственно перед отходом ко сну на протяжении десяти дней. При необходимости лечащий специалист вправе корректировать время лечебного курса.
Полижинакс имеет сходную фармакодинамику. В его составе так же присутствуют неомицин и нистатин. Но в нем можно найти и гель диметилполисилоксан, позволяющий обволакивать проблемную зону, повышая тем самым эффект от применяемого препарата. Он снимает раздражение, активизирует клеточный метаболизм стенок влагалища, улучшая их проницаемость для составляющих препарата. Имеется и антибиотик полимиксин В, обеспечивающий более широкий спектр бактериального поражения. Продолжительность терапии в среднем составляет 12 суток.
Благодаря невысокой цене и неплохой эффективности медики достаточно часто назначают метронидазол, который вводится в суточной дозировке от 0,5 до 2,0 г. Дозировка курса лечения обычно составляет от 2 до 7,5 г.
Форма выпуска
Лекарственные средства данной фармакологической группы представлены на полках аптек в различном виде, но в данной статье речь идет о препаратах, форма выпуска которых определяется как вагинальные суппозитории, имеющие различный состав активных действующих веществ, но объединенных похожей фармакодинамикой.

Фармакодинамика
Попадая к месту патологического поражения (влагалище, ткани матки, шейка матки и другие), препарат, рассматриваемой фармакологической группы, понижают уровень рН, поднявшийся выше нормы благодаря действию инвазирующей микрофлоры. Фармакодинамика активных химических соединений, составляющих основу лекарственных средств, позволяет привести к норме микрофлору в женском органе: Lactobacillus gasseri и Lactobacillus acidophilus.
На протяжении первых 30 минут работы препарата уровень рН в среднем способен снизится от 6,8 единиц до 4,0. Дальнейшее снижение протекает более медленно: за следующие четыре часа данная цифра способна снизится еще на 0,72.
Комплексный препарат, преимущественно, обладает антигрибковым (с направленным поражением паразитарных грибков), противовоспалительным, противоинфекционным, противобактериальным (в отношении грамположительных и грамотрицательных микроорганизмов) действием.
Препаратам в виде вагинальных суппозиториев присущи свойства обволакивания пораженного участка, снятия раздражения, а соответственно и зуда. Лекарственные средства данной группы улучшают течение трофических процессов в слизистой внутренней выстилки влагалища, что значительно улучшает процессы клеточного питания. При этом структура лекарства дает ему возможность проникать даже в мельчайшие вагинальные складочки.
Препараты данной группы позволяют местно поднять иммунный статус организма.
При единоразовом или непродолжительном времени введения не наблюдается прогрессирование пролиферативных процессов в эндометрии, что позволяет обойтись без дополнительного прогестагенного лечения.
Преимущественно максимальную концентрацию действующих веществ в крови можно наблюдать уже спустя час – два после ввода в организм.
Препараты данной группы отличаются высокой степенью связывания с белками плазмы от 73 до 90 %.
Фармакокинетика
Фармакокинетика данных лекарственных средств обуславливается тем, что проникновение активного химического соединения лекарства в патологически пораженную область протекает медленно, приблизительно 70 % на протяжении четырех часов.
Основное количество препарата в неизмененном или метаболизированном виде выводится из организма больной совместно с мочой, и лишь незначительная их часть выходит совместно с каловыми массами.
Названия свечей от вагинита
Фармацевтическая наука не стоит на месте и сегодня на полках аптек можно найти все больше препаратов различной фармакологической направленности и формы выпуска. Достаточно обширен и список препаратов, принимаемых для купирования рассматриваемой проблемы. Вспомним лишь наиболее часто используемые названия свечей от вагинита.
- Метронидазол — противопротозойный и противомикробный препарат.
- Полижинакс – противомикробное и антисептическое средство, применяемое в гинекологии.
- Далацин — антибиотик группы линкозамидов.
- Йодоксин – антисептическое средство.
- Тиберал — лекарственное средство для лечения трихомоноза, лейшманиоза, амебиаза и других протозойных инфекций.
- Бетадин — используется местно, в терапии инфекционных поражений.
- Атрикан — средство для борьбы с трихомониазом.
- Клион-Д — противопротозойное, антибактериальное, противогрибковое средство.
- Гиналгин — препарат с антибактериальным, противопротозойным и противогрибковым действием для местного применения в гинекологии.
- Тержинан — комплексные противомикробные средства.
- Гексикон, который, благодаря низкой абсорбции, разрешен к приему даже в период беременности и лактации.
Если поставлен диагноз кандидозный вагинит, могут назначаться препараты более направленного действия:
- Лекарственные средства полиеновой группы:
- Нистатин.
- Леворин.
- Микогептин.
- И другие.
- Препараты имидазоловой группы:
- Клотримазол.
- Миконазол.
Способ применения и дозы
При назначении того или иного лекарственного средства, специалист исходит из клинической картины заболевания, степени тяжести патологических проявлений, источника, ставшего катализатором проблемы, состояния здоровья пациента на момент обследования. Исходя из этого, расписывается способ применения и дозы лекарственного средства.
Преимущественно вагинальные суппозитории при вагините вводятся один раз в сутки, ежедневно. Рекомендованное время процедуры – вечер, непосредственно перед отходом ко сну.
Свеча помещается достаточно глубоко во влагалище. Процедуру ввода лучше проводить в лежачем на спине положении, немного согнув при этом ноги в коленях.
Продолжительность курса терапии сугубо индивидуально и во многом зависит от степени тяжести патологии. Временной промежуток лечения может варьироваться от шести дней до двух недель. А в особо тяжелых случаях от нескольких недель до нескольких месяцев. При необходимости курс терапии можно повторить. При таком подходе к купированию заболевания существенно возрастает эффективность лечения.
Если по какой либо причине один или несколько вводов лекарственного средства было пропущено, то продолжать лечение следует с обычной дозы и по тому же графику.

Использование свечей от вагинита во время беременности
Лечение рассматриваемого заболевания у женщины, которая готовится стать матерью, начинается с того, что лечащий врач точно определяет причину патологии и только после этого расписывает протокол терапии. Использование свечей от вагинита во время беременности – это наиболее приемлемая форма препаратов, действующая местно, непосредственно на источник заболевания. Такая форма лечения позволяет максимально снизить вероятность воздействия негативного влияния химических составляющих препарата на течение беременности и развития эмбриона.
К вагинальным суппозиториям, которые лечащий врач может назначить беременной женщине относятся: гексикон, нео пенотран, гиналгин, клион, пульситекс, нео-пенотран форте и ряд других. Стоит лишь отметить, что препараты данной группы все же следует избегать применять в первый триместр беременности. Во второй и третий триместры лекарственной средство рассматриваемой фармакологии назначается только лечащим доктором, если ожидаемая польза для материнского организма превышает потенциальный риск для плода.
В период, когда женщина кормит своего новорожденного малыша грудным молоком, прием данного лекарственного средства вполне допустим. Но на время терапевтического лечения следует прекратить грудное кормление ребенка, переведя его на искусственное вскармливание.
Противопоказания к применению свечей от вагинита
Лекарственное средство обязательно в своей основе имеет одно или несколько химических соединений активного действия, свойства которых и обуславливают фармакодинамику препарата. Именно они, являясь действующими препаратами, могут негативно воздействовать на соседние органы и системы человеческого организма (при местном применении) или на весь организм (при системном его действии). Именно эти вещества и обуславливают противопоказания к применению свечей от вагинита:
- Индивидуальная непереносимость входящих в лекарственное средство составляющих компонентов.
- Период прохождения менструации.
- Первый триместр беременности.

Побочные действия свечей от вагинита
Какими бы не безопасными были препараты, практически все из них при определенных условиях и состоянии организма больного способны проявляться сопутствующей негативной симптоматикой. Рассматриваемые препараты обычно отличаются хорошей переносимостью организма пациентов, но побочные действия свечей от вагинита все же могут проявляться:
- Зудом.
- Жжением в области наружных половых органов.
- Раздражением во влагалище.
- Активизацией слизистых выделений.
- Симптоматикой аллергической реакции организма на введение лекарства.
- Аллергической контактной экземой.
Если у пациентки наблюдается один или несколько из перечисленных выше симптомов, а так же появляются факты, которые не указаны в списке, следует немедленно поставить в известность своего лечащего врача, который, проанализировав ситуацию, откорректирует лечение.
Передозировка
Передозировка препарата для лечения вагинита, используемого в форме вагинальных свечей, достаточно эфемерна. Но все же если такой факт будет зарегистрирован, необходимо провести симптоматийную терапии, которую должен расписывать только квалифицированный специалист.
При аллергической реакции организма назначаются антигистаминные лекарства.
В случае судорог и тремора – седативные препараты, а в более тяжелых случаях применяется внутривенное введение диазепама.
Взаимодействия с другими препаратами
Необходимо очень осторожно принимать любое лекарство при протоколе лечения с монотерапией, но гораздо сложнее правильно расписать комплексное лечение с назначением двух или нескольких медикаментов одновременно. Свечи от вагинита, взаимодействия с другими препаратами, способны усиливать взаимную эффективность, угнетать ее или «придерживаться нейтралитета».
В большинстве случаев лекарственные средства данной фармаколинической группы и формы применения достаточно нейтральны во взаимодействии со многими препаратами.
Необходимо лишь помнить, что на протяжении курса лечения следует воздержаться от приема алкогольных напитков любой степени крепости.
Данный вопрос на сегодняшний день изучено не столь досконально, и результатов мониторинга достаточно мало. Но известно, что лекарства рассматриваемой фармакодинамики удлиняет действие векурония бромида. Так же известно, что совместный прием с антикоагулянтом кумаринового ряда усиливает фармакологические свойства последнего.
Условия хранения
В зависимости от того, насколько правильно выполняются все условия хранения, зависит уровень фармакологической эффективности применяемого лекарственного средства, который необходим на всем протяжении допустимой производителем работы препарата. Данные рекомендации подробно расписаны в прилагаемой к лекарству инструкции. Они не сложны, но их четкое выполнение просто необходимо.
- Препарат рассматриваемой формы выпуска должен находиться на протяжении всего срока допустимого использования в прохладном месте, где температура помещения не превышает + 20 градусов.
- Держать вагинальные суппозитории необходимо в недоступном для маленьких детей месте.
- Лекарственное средство не должно подвергаться воздействию прямых солнечных лучей, это уменьшает его срок хранения и снижает фармакодинамическую активность.
Срок годности
Выпуская любое лекарственное средство на аптечные прилавки, компания – производитель обязательно должна указывает на его упаковке: дату выпуска препарата и конечное число, после которого рассматриваемое лекарство использовать в лечебных и профилактических целях нежелательно. Далее препарат начинает терять свои фармакологические характеристики, а, следовательно, ожидать от такого лекарства высокой эффективности купирования заболевания не приходится.
Такая халатность может привести к ухудшению состояния больного и потере драгоценного времени. Срок годности лекарственного средства данной категории варьируется от двух до трех лет.
Плохая экология, те продукты, которыми питается современный человек, отношение к правилам личной гигиены и другие факторы способны спровоцировать развитие многих заболеваний гинекологического характера. Если женщина начинает ощущать дискомфорт в области наружных половых органов, наблюдает появление более обильных маточных выделений, не стоит затягивать с походом на осмотр к врачу – гинекологу. Ведь каждый человек знает, что чем ранее диагностировано заболевание, тем меньше сил и средств придется приложить к купированию проблемы. Но самое главное, что в таком случае организм больного получит меньший процент нарушений и осложнений. Свечи от вагинита, список которых был рассмотрен в данной статье, является наиболее востребованным при лечении озвученной патологии, так как при высокой эффективности, имея местное воздействие, препараты данной формы выпуска оказывают наименьшее негативное влияние на другие органы и системы человеческого организма. Стоит лишь напомнить, что в случае возникновения дискомфорта, заниматься самолечением не следует, назначать любые фармакологические препараты должен квалифицированный врач. Самолечение может привести только к ухудшению ситуации и потере времени на своевременное оказание медицинской помощи.
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата «Свечи от вагинита» переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Вагинит (кольпит) является самой распространенной причиной обращения женщин к гинекологу. Воспалительный процесс сопровождается характерной симптоматикой, которая при отсутствии лечения самостоятельно не проходит. Давайте разберемся, что собой представляет это заболевание, каких оно бывает форм, как диагностируется и лечится, а также рассмотрим основные профилактические меры, которые позволяют предупредить этот неприятный недуг.
Содержание
- Что такое вагинит, чем он опасен?
- Причины
- Признаки заболевания
- Разновидности кольпита
- Диагностика
- Чем лечить вагинит?
- Рекомендованные лекарства
- Профилактика вагинита
Что такое вагинит, чем он опасен?
Это воспаление слизистых оболочек влагалища, которое имеет инфекционную природу. Возбудителями выступают не только особые болезнетворные микроорганизмы, передающиеся при сексуальных контактах, но и условно-патогенная флора, которая активизируется в периоды снижения иммунной защиты, при приеме антибактериальных средств, гормональном дисбалансе и т.д.
Ни в коем случае нельзя игнорировать симптомы болезни и затягивать с лечением. Отсутствие терапии грозит серьезными последствиями, поскольку воспалительный процесс быстро переходит на близлежащие структуры (матку, цервикальный канал и др.). Возможные осложнения:
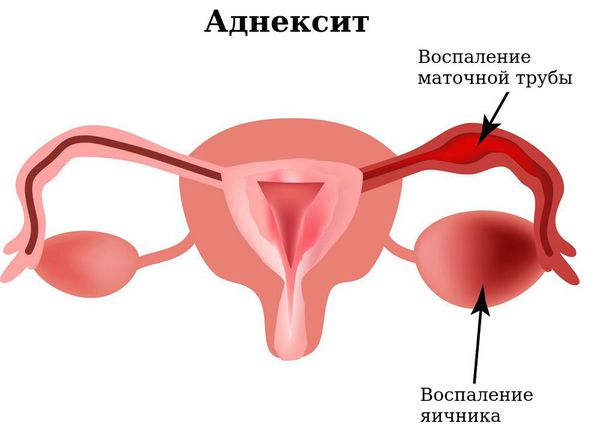
- развитие эндометрита, сальпингита, аднексита;
- бесплодие;
- спаечные процессы, сращения половых губ;
- ВПЧ, провоцирующий онкологию;
- болезненность во время полового акта;
- цистит и другие заболевания мочеполовой системы;
- внематочная беременность.
Кольпит у будущих мам особенно опасен, поскольку может спровоцировать самопроизвольное прерывание беременности, внутриутробное инфицирование плода, фетоплацентарную недостаточность, преждевременное родоразрешение и излитие амниотической жидкости. Кроме того, при наличии вагинита стенки влагалища во время родов будут опухшими, покрасневшими и раздраженными, а значит склонными к разрывам и микротрещинам.
Причины
Когда защитные силы женского организма ослабевают, он не способен поддерживать нормальный баланс микрофлоры. Чаще всего кольпит развивается при попадании патогенных бактерий на слизистые оболочки влагалища на фоне провоцирующих факторов, к которым относятся:
- травмирования промежности (во время родоразрешения, после оперативного вмешательства и т.д.);
- гормональный дисбаланс, эндокринные нарушения;
- несоблюдение правил личной гигиены;
- бесконтрольный прием антибактериальных препаратов;
- нарушения обмена веществ в организме;
- стрессы, различные психотравмирующие ситуации;
- незащищенные половые акты со случайными партнерами, отказ от барьерной контрацепции;
- аборты в анамнезе;
- иммунодефицит.
Также симптомы вагинита могут появиться и при наличии аллергических реакций на гигиенические прокладки, гель-смазку, контрацептивы и т.д. Заболевание развивается и у новорожденных, и у женщин репродуктивного возраста, и у пожилых дам.
Признаки заболевания
Симптоматика зависит от разновидности кольпита. Однако все его формы имеют общие проявления, такие как:
- нетипичные выделения из влагалища странной консистенции, запаха и цвета;
- сухость слизистых оболочек;
- жжение и другие неприятные ощущения при мочеиспускании;
- отеки, покраснение половых губ;
- зуд в промежности;
- болезненность во время полового акта или сразу после него;
- тянущие боли и ощущение тяжести внизу живота в поясничной области;
- повышение температуры тела (этот симптом может присутствовать не всегда).
Разновидности кольпита
Патологический процесс классифицируется по нескольким критериям. По длительности течения вагинит бывает:
- Острым. Сопровождается ярко выраженными симптомами, которые присутствуют не более 2 месяцев.
- Подострым. Протекает от 2 месяцев до полугода.
- Хроническим. Длится более 6 месяцев. При этом периоды затишья чередуются с обострениями.
По степени поражения слизистых оболочек кольпит делится на:
- серозный (воспаление локализуется в поверхностных слоях);
- слизистый (поражаются и железы);
- серозно-гнойный (выделяется воспалительный экссудат, который содержит продукты жизнедеятельности патогенных микроорганизмов);
- диффузный (воспаление распространяется повсеместно).
Типы вагинита по этиологии:
- Грибковый. Развивается при активном размножении грибка рода кандида. Патологический процесс носит и другое название — молочница.
- Трихомонадный. Воспаление возникает через 3-14 дней (иногда позже) после незащищенного полового контакта с инфицированным партнером. Симптоматика ярко выраженная.
- Гонорейный. Как и предыдущий тип, является венерическим заболеванием. Первые признаки наблюдаются уже через несколько дней после секса без предохранения.
- Микоплазменный. Провоцируется бактериями, которые лишены клеточных стенок. Из-за бессимптомного течения нередко переходит в хроническую форму.
- Атрофический. Связан с атрофией тканей при снижении уровня эстрогенов. В основном характерен для периода климакса.
- Аллергический. Связан с острой реакцией на различные раздражители.
Диагностика
Лечение вагинита назначается только после подтверждения и постановки точного диагноза, а также определения разновидности недуга. На первичном приеме врач выслушивает жалобы, задает вопросы для выяснения возможных причин возникновения заболевания и осматривает пациентку на гинекологическом кресле. Во время визуального осмотра обнаруживается краснота и припухлость слизистых оболочек, на тканях может присутствовать беловатый налет. Затем гинеколог берет обычный мазок на флору и назначает дополнительные исследования.
Основные методы диагностики кольпита:
- общие анализы крови и мочи, биохимия;
- цитологическое исследование;
- кольпоскопия;
- ПЦР;
- УЗИ органов малого таза (матки и придатков).
Чем лечить вагинит?
Терапия направлена на поэтапное устранение воспаления и восстановление влагалищной микрофлоры. Использование медикаментов — обязательный элемент лечения, устранить патогенные микроорганизмы народными средствами не получится.
Основные принципы терапии кольпита:
- Курс лечения должны пройти оба партнера. Несмотря на то, что мужчины не болеют вагинитом, они являются переносчиками инфекции.
- Использовать при гигиенических процедурах антисептические составы.
- Включить в рацион больше кисломолочной продукции. Отказаться от соленого и острого.
- Регулярно менять и стирать нижнее белье, тщательно его проглаживать.
- Исключить интимные отношения в острой фазе патологии, в том числе с барьерной контрацепцией.
- Не употреблять алкоголь даже в небольших дозах.
Народные средства вылечиться от кольпита не помогут, однако они могут снять зуд и другие неприятные проявления воспалительного процесса. Перед тем как использовать растительные настои и отвары, следует обязательно проконсультироваться с лечащим врачом. Прогноз лечения благоприятный. При своевременной диагностике и качественной всесторонней терапии можно избавиться от патологии навсегда. При переходе болезни в хроническую форму важно придерживаться профилактических рекомендаций.
Рекомендованные лекарства
На первом этапе лечения проводится медикаментозная терапия с использованием антибиотиков. Если возбудитель не выявлен, назначаются препараты широкого спектра действия, то есть эффективные в отношении большинства бактерий. Когда причиной вагинита является специфический микроорганизм, то лекарства назначаются с учетом чувствительности именно к этим патогенам. Антибиотики для применения внутрь, внутримышечного введения, а также в виде вагинальных суппозиториев отпускаются в аптеках по рецепту лечащего врача.
Другие препараты, действие которых направлено на устранение симптомов кольпита:
- противогрибковые препараты местного и системного действия: Флуконазол, Пимафуцин, Клотримазол;
- антисептические и дезинфицирующие средства: Гексикон, Клиндамицин, Протаргол;
- местные анестезирующие мази от зуда и боли: Камистад, Эмла.
На втором этапе лечения необходимо восстановление нормальной микрофлоры влагалища. Прием биопрепаратов нужно начинать через несколько дней после прекращения антибиотикотерапии. Эффективные средства:
- с лактобактериями: Аципол, Лактобактерин, Ацилакт;
- с бифидобактериями: Бифидумбактерин;
- комплексные препараты: Бифиформ, Линекс.
БАД. Не является лекарством.
Профилактика вагинита
Основные правила, соблюдение которых поможет предупредить развитие воспалительного процесса:
- регулярные профилактические осмотры у гинеколога, исследование мазков на флору;
- половые контакты с использованием барьерной контрацепции, исключение беспорядочных связей с разными партнерами;
- правильное сбалансированное питание;
- соблюдение гигиенических правил, своевременная замена прокладок и тампонов;
- отказ от вредных привычек, достаточная физическая активность;
- ношение нижнего белья из натуральных тканей;
- использование лекарственных средств (особенно антибактериальных) только по назначению врача;
- прием витаминно-минеральных комплексов для поддержания иммунитета.
Источники
- Анкирская А. С. // Неспецифический вагинит // Гинекология — 2005;
- Кира Е. Ф., Муслимова С. З. // Неспецифический вагинит и его влияние на репродуктивное здоровье женщины // Проблемы репродукции — 2008.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Средний рейтинг 5 из 5 на основе 1 голоса
Дата публикации 28 января 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Вагинит (кольпит) — это гинекологическое заболевание, связанное с воспалением во влагалище. Практически каждая женщина сталкивается с этим недугом. Вагинит по частоте обращения к гинекологу занимает первое место [1][9].
Признаки вагинита: выделения из влагалища, зуд, жжение, боль, отёк, в редких случаях повышение температуры.
Чем отличается вагинит от вагиноза
В отличие от вагиноза, при вагините возникает воспаление во влагалище. Вагиноз — это невоспалительное заболевание.
Как часто встречается
Вагиниты встречаются более чем у 60 – 65 % гинекологических больных и являются одной из наиболее частых причин для обращения к гинекологу [12].
Кто в группе риска
Существуют провоцирующие, или предрасполагающие, факторы для развития вагинита. Разберём их более подробно, так как на их устранении будет построена профилактика развития вагинита.
Предрасполагающие факторы:
- Травмирование промежности (в родах, после операций и др.). В результате нарушается целостность наружных половых органов и их плотное смыкание. Всё это приводит к более лёгкому проникновению условно-патогенных бактерий.
- Снижение выработки половых гормонов эстрогенов (во время беременности, лактации, климакса, гипофункции яичников) приводит к снижению гликогена в плоском эпителии. Гликоген — это полисахарид, при распаде которого образуется молочная кислота, предотвращающая размножение болезнетворных бактерий.
- Снижение иммунной защиты организма вследствие тяжёлой болезни, стресса, инфекции.
- Несоблюдение правил личной гигиены, неправильное использование тампонов, чрезмерное «замывание» слизистой интимной зоны.
- Хронические некомпенсированные заболевания (сахарный диабет, выраженный дисбактериоз кишечника, кишечные инфекции).
- Незащищённый случайный половой акт. При отсутствии барьерной контрацепции возможно заражение венерическим заболеванием [1][3][5].
Чаще всего причиной вагинита становится попадание инфекционного агента (бактерии) на слизистую влагалища на фоне предрасполагающих факторов, что и приводит к развитию воспаления. Это большая группа инфекционных вагинитов.
Есть ещё небольшая группа неинфекционных причин развития вагинита. К ним относится поражение слизистой на фоне аллергического происхождения (довольно часто встречается у детей), психоэмоционального происхождения и атрофической природы (при снижении выработки половых гормонов в период климакса).
Вагинит может развиться в любом возрасте: и у новорождённой девочки, и у девушки-подростка, и у женщины репродуктивного возраста, и у пожилой женщины. Наиболее часто встречается в репродуктивном возрасте при начале половой жизни.
Вагинит у девочек
У детей чаще всего развивается вульвовагинит — воспаление вульвы и влагалища, которое может быстро перерасти в цистит и уретрит. По этой причине девочки чаще всего жалуются на болезненные ощущения во время и после мочеиспускания. Часто повышается температура. Лечение вагинита у детей проводят только разрешённым препаратами, которые назначает врач.
Вагинит при беременности
Отдельно стоит отметить вагинит во время беременности. Даже незначительные проявления заболевания в этот период требуют ответственного подхода к лечению и тщательного контроля за состоянием микрофлоры. Это связано с вероятностью серьёзных последствий: распространение инфекции на плод и плодные оболочки, угроза прерывания беременности и преждевременные роды, невынашивание беременности и потеря беременности. Здесь грань лечения и не лечения очень тонкая. Важно не перейти к «агрессивной санации влагалища». Уместно вспомнить слова профессора И.Б. Манухина, который более 10 лет назад посетовал, что «…мы лечим не женщину, а анализы… Невзирая на понятие «нормы» и «носительства», без каких-либо жалоб со стороны пациентки, врачи упорствуют, назначая почем зря дезинфектанты и антибиотики…» [3].
Передаётся ли вагинит половым путем
К развитию вагинита может приводить заражение микроорганизмами, передающимися половым путем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кольпита (вагинита)
Что сопровождает кольпит (вагинит). Симптомы вагинита могут быть различными по степени выраженности и по сочетанию. При вагините беспокоят патологические обильные бели (выделения), зуд, жжение, боль, отёк, дискомфорт, в редких случаях повышение температуры.
Физиологические выделения из влагалища есть всегда, только характер их может быть разным. Самое главное понять, когда выделения стали патологическими. Нормальные выделения меняются в течение менструального цикла: сразу после менструации они скудные слизистые; к середине цикла становятся более обильными, слизисто-молочными; ближе к менструации бели молочные и умеренные. Так происходит у женщин репродуктивного возраста. У маленьких девочек выделения слизистые, скудные, у женщин преклонного возраста — от молочных до слизисто-скудных.
Патологические выделения чаще всего носят обильный характер и сопровождаются неприятным запахом, характер цвета меняется от молочного до различной степени зеленовато-жёлтого. Патологические выделения всегда будут провоцировать неприятные или болезненные ощущения или дискомфорт в интимной зоне [1].
Патогенез кольпита (вагинита)
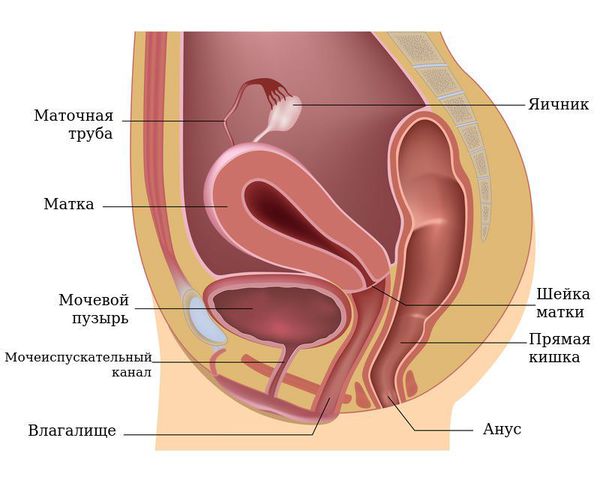
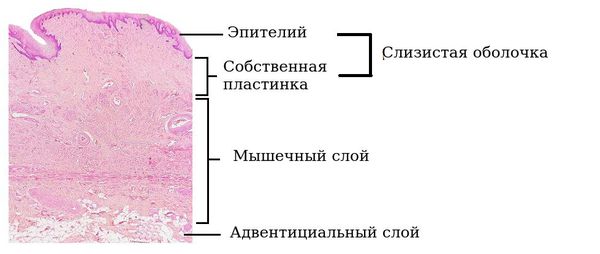
Чтобы понять механизм развития вагинита, необходимо знать анатомию. Влагалище — функциональный, внутренний орган репродуктивной системы, представляет собой эластичное трубкообразное мышечное образование. Влагалище располагается впереди прямой кишки и кзади от мочевого пузыря, под углом 90° по отношению к матке. Верхняя часть влагалища соединяется с шейкой матки, а нижняя часть с преддверием влагалища. Снаружи заканчивается наружными половыми органами (или вульвой), которые выполняют защитную и ограничительную функцию от внешней среды. Так как все органы взаимосвязаны, то воспалительный процесс чаще всего распространяется и на шейку матки, и на вульву.
Стенки влагалища имеют три слоя:
Внутренний слой слизистой оболочки влагалища представлен многослойным плоским эпителием. В этом эпителии накапливается гликоген — питательная среда для нормальных бактерий. Максимальное накопление гликогена происходит к 26 дню менструального цикла под действием половых гормонов. Сразу под слизистым слоем располагается собственная пластинка влагалища, которая представлена соединительной тканью с множественными эластичными волокнами и сосудами, питающими слизистую.
Средний слой — мышечный.
Наружный слой представлен соединительной, а также жировой тканью с развитой сетью сосудов и множеством эластичных волокон.
В репродуктивном возрасте толщина стенки достигает 4 мм [1][10].
Не всегда попадание возбудителя влечёт за собой развитие вагинита. Гликоген, который содержится в многослойном эпителии, — это «еда» для бактерий нормальной микрофлоры влагалища — молочнокислых бактерий (палочек Дедерляйна). Продуктом их жизнедеятельности является молочная кислота, которая поддерживает нормальную кислую среду. Эта среда губительная для большинства патогенных бактерий. Для самих же лактобактерий она оптимальная для размножения и жизнедеятельности. Таким образом нормальные бактерии занимают всю слизистую влагалища и не пускают для колонизации другие бактерии.
Ещё один защитный механизм слизистой влагалища от попадания и размножения патогенов — это слущивание погибшего эпителия и самоочищение. Со слизистым секретом этот слущенный эпителий вместе с бактериями выделяется из влагалища.
В развитии вагинита большое значение имеют гормоны. Если эстрогены вырабатываются в достаточном количестве, то уровень гликогена будет нормальным, следовательно, полезным бактериям будет чем питаться. Прогестагены, наоборот, приводят к снижению гликогена. Содержание прогестагенов наиболее высока перед менструацией, потому обострение вагинита чаще случается именно в этот период.
Хотя преобладание лактобактерий в микробиоценозе влагалища бесспорно, европейские сообщества акушеров-гинекологов провозгласили допустимость бактериального разнообразия [3]. Это означает, что у здоровой женщины репродуктивного возраста во влагалище могут нормально существовать и не вызывать заболевания: гарднереллы, кишечная палочка, микоплазмы и др. [1][3][10]
Классификация и стадии развития кольпита (вагинита)
По длительности заболевания различают:
- Острый вагинит — протекает не более двух месяцев. Жалобы и клиническая картина воспаления выражены наиболее ярко.
- Подострый вагинит — протекает больше двух месяцев, но не дольше шести месяцев. Чаще всего картина воспаления стёртая и жалобы выражены неярко.
- Хронический вагинит — воспалительный процесс длится более шести месяцев. Клиническая картина и жалобы выражены слабо, течение заболевания носит волнообразный характер: периоды затишья сменяются периодами обострения, после чего снова наступает затишье воспалительного процесса, но полного выздоровления в этот период не наступает. Хронический вагинит беспокоит годами. В итоге может привести к сужению и деформации вагины и образованию спаечного процесса [9].
В зависимости от характера воспалительного процесса и степени (глубины) поражения слизистой различают несколько типов вагинита, которые, по сути, представляют собой последовательно сменяющиеся стадии заболевания:
- Серозный. На начальном этапе, когда воспалительный процесс локализуется в поверхностных слоях слизистой, воспаление носит серозный характер. При этом образуется воспалительный экссудат (выделения), содержащий белок и клетки слущенного эпителия.
- Слизистый. Когда к воспалительному процессу присоединяется поражение желёз, вырабатывающих слизистый секрет, воспалительный процесс приобретает серозно-слизистый характер (выделения обильные из-за большого содержания в них слизи).
- Серозно-гнойный. При прогрессировании процесса к воспалительному экссудату добавляются продукты жизнедеятельности бактерий. Выделения начинают носить характер слизисто-гнойных.
- Диффузный. Воспалительный процесс располагается диффузно, т. е. повсеместно [1].
В зависимости от рода бактерии, вызывающей воспалительный процесс во влагалище, различают:
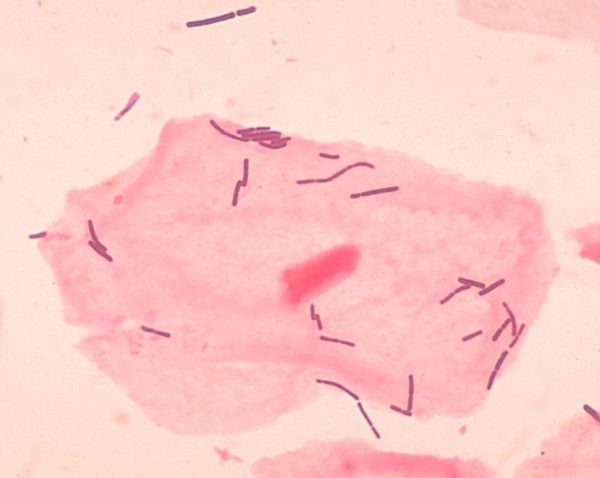
- Неспецифический бактериальный вагинит. Возбудителями выступают бактерии группы стафилококков, стрептококки, кишечная палочка. Они становятся причиной заболевания при нарушении микрофлоры во влагалище. В этом случае нормальная флора в силу предрасполагающих факторов снижается и её место занимает условно-патогенная микрофлора, которая в норме тоже присутствует, но в небольшом количестве. Условно-патогенные микроорганизмы могут заноситься из кишечника, мочевого пузыря или с кожи промежности. В мазках при этом обнаруживаются так называемые «ключевые клетки» — это такие клетки эпителия, которые полностью покрыты бактериями. При бактериальном вагините выделения обычно жёлто-зелёного цвета, серозно-гнойного характера. Неспецифический бактериальный вагинит часто переходит в хроническую форму по причине неярко выраженных симптомов и редкого обращения к специалисту по этой причине [11].
- Специфический бактериальный вагинит. В этой ситуации конкретный возбудитель попадает во влагалище при незащищённом половом контакте (трихомонада, гонорея, хламидийная инфекция, микоплазменная инфекция). Лечение проводится специфической терапией, чувствительной к возбудителю.
По этиологии и обнаруженным патогенам выделяют следующие формы бактериального вагинита:
- Грибковый вагинит (кандидозный вульвовагинит, или микотический вульвовагинит, кандидоз, молочница) — развивается при чрезмерном размножении условно-патогенного грибка рода кандида. Грибковый вагинит более известен как молочница. Этот грибок обитает повсеместно и вызывает воспаление только при определённых обстоятельствах (значительном снижении иммунитета, при гормональных и обменных нарушениях). Для него характерны выраженный зуд и сухость вагины, обильные крупицеобразные выделения, выраженный отёк наружных половых органов (вульвы). Часто молочница обостряется перед менструацией и во время беременности. Одна из неприятных особенностей, что кандидозный вагинит переходит в хроническую форму с частым рецидивирующим течением [8].
- Трихомонадный вагинит относится к венерическим заболеваниям. Он развивается примерно через 3-12 дней (редко до 30 дней) после незащищённого полового акта с больным человеком. Картина воспаления ярко выражена. Беспокоят обильные пенистые зловонные выделения, зуд, жжение, боли внизу живота. Возбудитель трихомониаза — подвижная жгутиковая бактерия — может подниматься из влагалища в полость матки и в трубы и вызывать там серьёзные воспалительные процессы [5][9].
- Гонорейный вагинит тоже относится к венерическим заболеваниям. Первые признаки инфекции развиваются через 3-4 дня после незащищённого полового акта. Симптомы ярко выражены. Появляется боль, жжение во влагалище и обильные слизисто-гнойные выделения из половых путей. Могут беспокоить кровянистые выделения, которые проявляются поле отхождения плотных белесоватых плёнок со стенок влагалища. После них остаются кровоточащие эрозии [5][9].
- Микоплазменный вагинит вызывается бактериями, лишёнными клеточной стенки. Это привело к их полиморфизму (множеству форм и размеров). С одной стороны, встречаются у совершенно здоровых женщин репродуктивного возраста в концентрации не более 10*3 КОЕ/мл. С другой стороны, уже давно доказана их роль в развитии воспалительного процесса. Характерных жалоб не существует и довольно часто встречается бессимптомное течение заболевания. И потому сдача специфических анализов на мико-уреаплазменную инфекцию (фемофлор-16) обязательна. Лечение необходимо, если концентрация бактерий превышает допустимую норму, есть клинические проявления и жалобы. Микоплазменный вагинит очень часто переходит в хроническую форму и сочетается с трихомонадами, хламидиями и гарднереллами [7].
- Атрофический вагинит связан с развитием атрофии слизистой влагалища при снижении половых гормонов — эстрогенов. Чаще всего он развивается в постменопаузу. Может появиться во время лактации. При этом беспокоит мучительный зуд и сухость вульвы. Выделения скудные, слизистые или прозрачные, без запаха [5][9].
- Аллергический вагинит — довольно редко встречается и связан с аллергической реакцией на слизистой.
В зависимости от пути проникновения инфекционного агента различают:
- Восходящий вагинит — возбудитель проникает во влагалище с кожи промежности, больших и малых половых губ, из заднего прохода или уретры.
- Нисходящий вагинит — возбудитель проникает во влагалища из очагов хронического воспаления через кровь или лимфу (хронический пиелонефрит, цистит, хронический тонзиллит, ларингит, кариозные зубы) [1][5][9].
Осложнения кольпита (вагинита)
Если воспалительный процесс во влагалище не лечить, то можно заработать более значимые последствия для своего здоровья.
- Инфекция может распространиться выше: через цервикальный канал в полость матки и дальше. В результате этого может развиться эндометрит (воспаление внутреннего слоя матки), метроэндометрит (воспаление не только внутреннего слоя полости матки, но и мышечной стенки), сальпингит (воспаление маточных труб) или аднексит (воспаление маточных труб и яичников). Генерализация инфекции приводит к такому грозному осложнению как бесплодие.
- В результате воспалительного процесса могут формироваться спайки и сращения, синехии вульвы.
- На фоне воспаления слизистая влагалища и шейки матки уже не может выполнять свою защитную функцию, и через повреждённую слизистую в более глубокие слои проникает вирусная инфекция, такая как вирус папилломы человека (ВПЧ), цитомегаловирус (ЦМВ), вирус простого герпеса (ВПГ). С вирусами бороться сложнее, а ВПЧ вызывает рак шейки матки.
- Воспалённая слизистая становится более чувствительной, появляются болевые ощущения во время половой жизни — диспареуния.
- Инфекция во влагалище может стать причиной уретрита, цистита и даже пиелонефрита (воспаления почек) [1][5][7][8][9][11].
Диагностика кольпита (вагинита)
Диагностикой вагинита занимается исключительно врач. Только врач на основании жалоб,гинекологического осмотра и данных обследования (анализов) может поставить точный диагноз и назначить правильное лечение.
Бактериологический посев
Для выявления вагинита используются бактериоскопические методы (мазок на флору) и бактериологические методы (бактериальный посев отделяемого влагалища на питательную среду с определением чувствительности к антибиотикам).
ПЦР (полимеразная цепная реакция)
ПЦР-диагностика считается более информативным методом видового определения возбудителя. Этот анализ проводится в короткие сроки и позволяет как можно раньше начать лечение.
Фемофлор
Сейчас существует современный метод диагностики нарушения микрофлоры во влагалище — Фемофлор. Фемофлор представляет собой современную методику исследования урогенитального тракта у женщин. Эта методика основана на применении полимеразной цепной реакции. Особенность метода Фемофлор-16 заключается в том, что он предоставляет информацию об общем состоянии микрофлоры и наличии болезнетворных микроорганизмов, точно определяя их количественное значение. За счёт этого выявляются патологии, определяется уровень их развития и выбирается план лечения при данных нарушениях.
Фемофлор-16 — расширенный вид анализа. С его помощью выявляется наличие или отсутствие следующих групп микроорганизмов: дрожжеподобные грибки, уреаплазмы, микоплазмы, стрептококки, стафилококки, гарднерелла, фузобактерии, лептотрихии, превотеллы, эубактерии, пептострептококки, вейлонеллы, лактобактерии, энтеробактерии, клостридии. Нормальные показатели Фемофлор-16 свидетельствуют о сохранении баланса между полезной и условно-патогенной флорой и о том, что пациент здоров. Чтобы получить достоверные результаты анализов, надо соблюдать правила забора материала.
Кольпоскопия
Кольпоскопия — это осмотр шейки матки, влагалища и вульвы под микроскопом. Она необходима для диагностики фоновых заболеваний и онкологических состояний шейки матки, влагалища и вульвы. На фоне вагинита не проводится, так как картина при воспалении может быть ошибочной — те изменения, которые увидит врач, исчезнут после лечения. Если есть признаки вагинита, то в первую очередь проводится его лечение, а уже потом кольпоскопия и мазок на онкоцитологию.
Функциональная, лучевая и инструментальная диагностика для лечения вагинита не требуется.
Определение антител при ЗППП
При подозрении на ЗППП можно сдать анализ крови на антитела к инфекционным агентам. Анализ покажет, болен ли пациент ЗППП сейчас или перенёс заболевание ранее.
Подготовка к сдаче анализов
Подготовка перед сдачей анализов мазков и бактериальных посевов на половые инфекции:
- За 2 дня до забора материала исключить половые контакты.
- Не пользоваться тампонами за 7 дней.
- Не использовать вагинальные препараты и вагинальные контрацептивы за 7 дней до сдачи анализов.
- Желательно проходить обследование после менструации. Оптимально перед овуляцией. Но если процесс острый, то ждать не нужно, рекомендуется сдать анализы в любой день цикла, кроме менструации.
- После кольпоскопии анализы можно сдать только через неделю.
- Если принимали антибиотики или препараты, содержащие наркотические вещества, то нужно выждать до сдачи анализов 2 недели.
- В день сдачи анализов не проводить личную гигиену с использованием косметических средств.
- Перед сдачей анализов не мочиться 2 часа [1][2][11].
Лечение кольпита (вагинита)
Цели лечения — устранение воспаления и восстановление микрофлоры влагалища.
Схема лечения вагинита
Лечение всегда состоит из двух этапов. Первый этап — это борьба с возбудителями воспаления. Этот этап иногда начинается с небольшого закисления среды влагалища (только по показаниям). Второй этап — это восстановление микрофлоры во влагалище и в кишечнике с последующим переходом в профилактические мероприятия для снижения рисков рецидивов.
Лекарства
Лечение специфического и неспецифического вагинитов. В зависимости от возбудителя заболевания может потребоваться системная терапия антибактериальными препаратами (амоксициллин, джазомицин, клиндамицин, орнидазол, метронидазол, тинидазол и т. д.). Местно назначаются свечи, капсулы или вагинальные таблетки, чаще всего содержащие комбинированные препараты («Полижинакс», «Макмирор комплекс», «Тержинан», «Нео-пенотран» и др.).
Лечение кандидозного вагинита (молочницы). При молочнице назначаются антимикотические (противогрибковые) препараты местного и системного действия.
Лечение атрофического вагинита. При атрофическом вагините показано применение вагинальных кремов, таблеток или колец с эстрогеном [13].
Образ жизни и вспомогательные средства
На время лечения рекомендовано половое воздержание. После основного курса терапии обязательно проведение курса восстановления микрофлоры во влагалище препаратами, содержащими лактобактерии.
Физиотерапевтические процедуры
При хроническом и часто рецидивирующем процессе лечение должно быть комплексным и включать в себя физиотерапевтические процедуры (ультразвуковая санация с этапом восстановления биоциноза влагалища). Важно не только устранить воспаление, но и восстановить нарушенную микрофлору, иммунную защиту и убрать воздействие причинного фактора (санировать очаги хронической инфекции, сменить средство личной гигиены или контрацепции, скомпенсировать сахарный диабет инсулином).
Стоит также отметить, что есть дополнительный метод лечения и восстановления микрофлоры влагалища — это низкочастотная ультразвуковая санация аппаратом Гинетон-ММ. Преимущества этого метода лечения:
- прямое бактерицидное действие УЗ-колебаний с частотой 22-44 кГц;
- эффективная гидродинамическая санация;
- повышение концентрации лекарственного вещества в очаге воспаления;
- вибро- и гидромассаж в озвучиваемых тканях, стимуляция микроциркуляции, улучшение трофики и тканевого обмена.
Данный метод используется как дополнительный к основному лечению [2][4][6][9][11].
Хирургические операции
Для лечения вагинита хирургическое вмешательство не требуется.
Диета при вагините
Питание не оказывает существенного влияния на течение вагинита. При приёме антибиотиков следует исключить алкоголь.
Восстановление и улучшение качества жизни
При соблюдении назначений врача возможно полное излечение и восстановление качества жизни.
Лечение вагинита при беременности
Во время беременности необходим тщательный контроль за состоянием микрофлоры. Это связано с вероятностью распространения инфекции на плод и плодные оболочки, угрозой прерывания беременности и преждевременных родов, невынашивания беременности и потери беременности. Препараты назначаются врачом индивидуально в зависимости от результатов анализов и сроков беременности.
Чем лечить вагинит без сильнодействующих препаратов
Вылечить вагинит, вызванный бактериальной инфекцией, без применения антибиотиков не получится.
Применяется ли спринцевание при вагините
Спринцевание для лечения вагинита не требуется.
Как проводится лечение партнера при вагините
При специфическом вагините половой партнёр женщины проходит лечение антибактериальными средствами. При неспецифическом вагините лечение партнёра не проводится.
Народные методы лечения вагинита
Применение средств народной медицины нередко не только не приводит к излечению, но и усугубляет ситуацию.
Прогноз. Профилактика
Прогноз при вагинитах благоприятный. При правильном и своевременном лечении следует полное выздоровление. Если процесс переходит в хроническую форму, тогда требуется повторное и комплексное лечение со сменой препаратов и обязательной программой профилактики.
Профилактика вагинитов включает в себя исключение провоцирующих факторов:
- компенсация хронических заболеваний;
- лечение хронических очагов инфекций (кариес, пиелонефрит, тонзиллит и т. д.);
- соблюдение личной гигиены;
- восстановление целостности промежности и коррекция опущения гинекологических органов;
- нормализация гормонального фона [1][2][6][11].
Можно ли заниматься сексом при вагините
На время лечения рекомендуется половое воздержание, а полового партнёра обязательно нужно отправить на консультацию к специалисту.